Pathologie: Tumoren der Haut
Buch-Navigation
Mikrobiell verursachte Tumorerkrankungen werden überwiegend im Kapitel Mikrobielle Hauterkrankungen beschrieben.
Epitheliale Tumoren[Bearbeiten]
Benigne epitheliale Tumoren[Bearbeiten]
Squamöses Papillom[Bearbeiten]
Mikro: Astartig verzweigtes gefäßführendes Bindegewebe mir plattenepithelialer Überkleidung.
Verruca seborroica[Bearbeiten]
Syn.: Seborrhoische Keratose, „Alterswarze“
Mikro: Isomorphes Zellbild, Keratinzysten, pilzartig der Epidermis aufgelagert, scharfe basale Begrenzung, Akanthose.
Makro: Scharf begrenzt, bröcklig, stumpf, fettige Oberfläche.
Verhalten: Benigne.
 |
 |
 |
Weblink: DermIS - Seborrhoische Keratose
Pseudokanzerosen der Haut[Bearbeiten]
Keratoakanthom (Molluscum pseudocarcinomatosum)[Bearbeiten]
Makro: Rasch wachsende rundliche Papel mit zentralem Hornpfropf und Randwall durch Lipidbildung, Hornperlen.
Histo:
- Mehrschichtiges verhornendes Plattenepithel.
- Zentrale Ansammlung von Keratinlamellen.
- Seitlich leistenartiger Vorsprung der normalen Epidermis.
- Kein Carcinoma in situ in der Umgebung.
- Granulozytäre Gewebsreaktion.
Verhalten: Benigne.
DD.: Verhornendes Plattenepithelkarzinom! Klinischer Abgleich ist essentiell!
Th.: Chirurgische Resektion.
 | ||
 |
 |
 |
Papillomatosis cutis carcinoides GOTTRON[Bearbeiten]
Kann sich im Randbereich chronisch gestauter Hautareale entwickeln. Meist an den Unterschenkeln älterer Patienten, übel riechende, hyperplastische Wucherung mit extrem chronischen Verlauf. Der Tumor sollte exzidiert werden, dabei auf systemische und lokale Antibiose achten.
Condylomata acuminata gigantea Buschke-Loewenstein[Bearbeiten]
HPV-assoziierte plattenepitheliale Tumoren. Werden heutzutage als Sonderform des verrukösen Plattenpithelkarzinoms angesehen.
Papillomatosis mucosae oris carcinoides (floride orale Papillomatose)[Bearbeiten]
Baso-squamöse Epitheliome (Verrucae seborrhoicae)[Bearbeiten]
s.o.
Hyperplasie pseudo-épithéliomateuse du dos des mains[Bearbeiten]
Pseudokarzinomatöse (pseudoepitheliomatöse) Hyperplasie unterschiedlicher Genese[Bearbeiten]
Seltene, nicht-metastasierende Tumoren, die sowohl makroskopisch als auch histologisch Karzinome imitieren können.
Präkanzerosen[Bearbeiten]
Karzinogene: UV-Strahlung (auch Solarium!), Arsen, ionisierende Strahlen, mechanische und thermische Irritantien, Steinkohleteer, Pech, Ruß, Anthrazen (karzinogen sind die Verunreinigungen mit Teerölen), Teeröle, Bitumen, HPV bei Plattenepithelkarzinomen.
Lichtspektrum der Sonne und der UV-Strahlung:
- UV-C (λ < 280 nm): Absorption bereits in der Ozonschicht, medizinisch kaum relevant.
- UV-B (λ = 280 - 320 nm): Absorption hauptsächlich in der Epidermis (Dicke 50-150 μm) -> DNA-Schäden, Pigmentierung
- UV-A (λ = 320 - 400 nm): Eindringen bis in die Dermis (Dicke 1-4 mm) und Unterhaut -> Vasodilatation, Vitamin D-Bildung, Kollagenzerstörung -> Hautalterung
- Sichtbares Licht
- Infrarot-Licht (IR) - Wärmestrahlung
Hinweise für Sonnenexposition:
- Solare Elastose - Mikro: Subepithelial basophile Degeneration des Bindegewebes, die Kollagenfasern erscheinen in der H&E-Färbung bläulich-glasig homogenisiert.
Präkanzerosen mit uncharakteristischer histopathologischer Entdifferenzierung:
- Keratosen
- Aktinische Keratosen:
- Keratosis actinica
- Cheilitis abrasiva
- Röntgenkeratosen
- Chemisch verursachte Keratosen:
- Arsenkeratosen - Ähnlich Dornwarzen, oft plamoplantar
- Teerkeratosen
- Aktinische Keratosen:
- Cornu cutaneum - Gutartig, Basis kann allerdings PEC sein.
- Verruköse Leukoplakie
Mit typischer histopathologischer Enddifferenzierung:
- Morbus BOWEN
- Erythroplasie QUEYRAT
- Morbus PAGET
- Lentigo maligna
Aktinische Keratose[Bearbeiten]
Intraepidermale Krebsvorstufe, bevorzugt bei älteren Menschen.
Ät.: Lichtschädigung
Pg.: Keratotische Hautveränderung
Lok.: Bes. in lichtexponierten Hautarealen
Mikro: Hyperparakeratose, geblähte Zellen mit leerem Zytoplasma, untergehende Zellen, leichtes Ödem. Solare Elastose (basophile Degeneration der elastischen Fasern).
Makro: Plan oder verrucös.
Prg.: Kann in ein Spinaliom übergehen
DD.: Plattenepithelkarzinom.
Weblinks: DermIS - Aktinische Keratose
 |
 |
 |
Morbus BOWEN[Bearbeiten]
Carcinoma in situ der Oberhaut (intraepidermales Karzinom).
Ät.: UV-Licht, Arsen.
Lok.: Überall möglich (nicht nur in den UV-exponierten Arealen).
Mikro.: Atypische, dyskeratotische, polymorphe Zellen mit polymorphen Kernen, Epithelproliferation, die Basalmembran ist nicht durchbrochen.
Makro.: Scharf begrenzte schuppende Hautstelle.
Prg.: Obligate Transformation zum Plattenepithelkarzinom (BOWEN-Karzinom).
DD.: Inguinal: Pilz.
 |
 |
 |
 |
Weblinks: DermIS - Morbus Bowen, DermIS - Bowen-Karzinom
Bowenoide Papullose[Bearbeiten]
Bowenoid papullosis
Syn.: Condylomata plana
Ät.: HPV
 |
 |
Erythroplasie QUEYRAT[Bearbeiten]
Carcinoma in situ im Bereich der Schleimhäute und Übergangsschleimhäute. Ähnlich dem Morbus BOWEN.
Mikro: Intraepidermale Proliferation dysplastischer Zellen.
Prg.: Übergang in ein invasives Karzinom möglich.
Weblinks: DermIS - Erythroplasie Queyrat
Morbus PAGET der Mamille[Bearbeiten]
Intraepidermale Ausbreitung von Tumorzellen. In der Regel mit einem duktalen Carcinoma in situ der Mamma assoziiert.
Mikro: Disseminierte Infiltration der Epidermis durch atypische Zellen und Zellnester.
DD.: Neurodermitis, Melanom, Ekzeme.
Extramammärer Morbus PAGET[Bearbeiten]
Lok.: Außerhalb der Mamillenregion im Bereich apokriner Drüsen gelegen.
Weblinks: DermIS - Extramammärer Morbus Paget
Leukoplakie[Bearbeiten]
Präkanzerose im Bereich der Schleimhäute und Übergangsschleimhäute.
Mikro: Dysplastische, keratotische Veränderung des Epithels.
Makro: Plane oder verrucöse weißliche Flecken.
Prg.: Übergang in ein Plattenepithelkarzinom eher selten.
Weblinks: DermIS - Leukoplakie, präkanzerös
Karzinome[Bearbeiten]
Basaliom (Basalzellkarzinom)[Bearbeiten]
Syn.: Basalzellkarzinom
Ep.: Häufigster Hauttumor, Inzidenz ca. 100/100.000/a (Dtl.), v.a. 7. Lebensjahrzehnt.
Ät.: Genetische Faktoren, UV-Strahlung, Karzinogene, chronische Hautschädigung
Lok.: Zu 80 % im Gesicht
Ursprung: Basalzellen der Epidermis
Mikro: Monomorphe, uniforme Tumorzellen, artifizielle Spaltbildung, palisadenförmig angeordnete Zellkerne am Tumorrand, Verbindung zur Epidermis.
Makro: Glasige, perlmuttartige Oberfläche, scharf begrenzt mit perlschnurartigem Randwall. Charakteristische kleine Teleangiektasien im Randbereich, evtl. Blutung, Ulzeration.
Unterformen:
- Knotige, häufiger ulzerierende Basaliome:
- Basalioma solidum
- Basalioma exulcerans (Ulcus rodens)
- Basalioma terebrans (Ulcus terebrans)
- Pigmentiertes Basaliom
- Plane, seltener ulzerierende Basaliome.
- Basalioma planum cicatricans
- Rumpfhautbasaliom (pagetoidesBasaliom)
- Sklerodermiformes Basaliom (keloidiformesBasaliom)
- Sonderformen
- Naevoides Basaliom (Basalzellnaevus-Syndrom = GORLIN-GOLTZ-Syndrom) - autosomal-dominant mit Kieferzysten, frühen multiplen Basaliomen, caput quadratum, Hypertelorismus u.a.m.
- Fibroepitheliom (Pinkus 1953)
Verhalten: Semimaligne, v.a. lokal destruierend, selten metastasierend.
 |
 |
 |
 |
 |
Weblinks: DermIS - Basaliom, KEGG: Basal cell carcinoma - Homo sapiens (human)
Multizentrisches superfizielles Basaliom (Arning) =[Bearbeiten]
Multicentric superficial basal-cell carcinoma (Arning)
 |
 |
Zystisches Basalzellkarzinom[Bearbeiten]
Cystic basal-cell carcinoma
 |
 |
Plattenepithelkarzinom[Bearbeiten]
Syn.: Spinaliom, Stachelzellkrebs.
Ep.: Zweithäufigster Tumor der Haut, Inzidenz: 25-30/100.000/a (Dtl.), v.a. 7. Lebensjahrzehnt.
Ät.: Genetische Faktoren, Strahlenspätfolgen (UVB, Röntgen, Hitze), chemische Karzinogene (Rußstaub, Arsen, Steinkohlenteer, Kreosotöl), chronische Hautschädigungen, Präkanzerosen, Immunsuppression.
Lok.: Zu 80 % im Kopf-Hals-Bereich (lichtexponierte Areale). Auch auf chronischen Wunden.
Ursprung: Vom Stratum spinosum ausgehend
Mikro: Verhornung, Schichtungstendenz, Interzellularbrücken, allg. Malignitätskriterien (invasiv, Kernatypien, Mitosen...)
Makro: Schmerzlos ulzeriert, Hochdifferenzierte mit starker Hyperkeratose, Basis derb palpabel.
Verhalten: Maligne. Zuerst intraepidermal (Carcinoma in situ), nach Wochen bis Jahre Übergang in ein invasives Karzinom (Durchbrechen der Basalmembran). Destruierendes Wachstum. Lymphogene, aber auch hämatogene Metastasierung, jedoch seltener und später als beim malignen Melanom.
Prg.faktoren: TNM-Stadium, Lokalisation, Tumordicke, Histologie, Infiltrationstiefe, klinische Tumorgröße, Primär- oder Rezidivtumor, präexistente Hautläsion, Immunstatus.
DD.: Keratokanthom! (Klinische Angaben zur Wachstumsgeschwindigkeit!)
 |
Weblinks: DermIS - Plattenepithelkarzinom
Anaplastisches Plattenepithelkarzinom (G3)[Bearbeiten]
Anaplastic squamous-cell carcinoma (G3)
 |
 |
Hautadnextumoren[Bearbeiten]
Benigne[Bearbeiten]
Sebaceöses Adenom[Bearbeiten]
Sebaceous adenoma
Ät.: Assoziiert mit dem MUIR-TORRE-Syndrom (Mutationen in den DNA mismatch reparair Genen MLH1 und MSH2 mit erhöhtem Karzinomrisiko).
Cave: Nicht verwechseln mit Adenoma sebaceum (Angiofibrom) (Fehlbezeichnung)!
 |
 |
 |
Ekkrines Spiradenom[Bearbeiten]
Ursprung: Drüsengangepithel der Schweißdrüsen
Histo: Zelldichte Stränge mit Ablagerungen von Basalmembranmaterial
 |
Panfolliculom[Bearbeiten]
Panfolliculoma
 |
Trichoepitheliom[Bearbeiten]
Ursprung: Haarfollikel.
Verhalten: Benigne.
 |
 |
 |
 |
Pilomatrixom[Bearbeiten]
Syn.: Epithelioma calcificans Malherbe.
Def.: Adnextumor, häufiger, gutartiger Tumor der Haarmatrixzellen.
Ursprungsgewebe: Epithel der Haarwurzelscheide.
Lok.: meist Kopf-Hals-bereich (Gesicht, Nacken, seltener obere Extremität).
Mikro: läppchenartig aufgebauter Tumor im mittleren bis tiefen Corium, die äußeren Zellschichten sind oft basaloid, zum Zentrum der Läppchen werden die Zellen zunehmend eosionophil, die Zellgrenzen verschwimmen ("Schattenzellen", "Geisterzellen"= blasse, nekrotische Zellen vom Haarbalg-Typ, die ohne Granulose keratinisieren). Meist auch kleinere Verkalkungen und andere regressive Veränderungen, Entzündung, Fremdkörperreaktion.
Klinik: schnell wachsender, schmerzloser, sehr harter, solitärer Knoten von 0,3 bis 3 cm Durchmesser. Der Tumor kann im Hautniveau liegen und auch exophytisch wachsen. Die bedeckende Haut ist unauffällig oder rötlich-blau verfärbt. Zwei Häufigkeitsgipfel: Kinder und junge Erwachsenen sowie Senium. Multiples Auftreten im Rahmen des Gardner-Syndroms (FAP familiäre adenomatöse Polyposis).
Prg.: Meist benigne, es sind jedoch etwa 80 Fälle maligner Transformation meist bei älteren Männern beschrieben.
Differentialdiagnose: Thrombosiertes, verkalktes Hämangiom, Hamartom, verkalkte Zyste.
Therapie: Exzision.
 |
 |
 |
 |
 |
 |
 |
 |
Weblinks: DermIS - Pilomatrixom, KAIPA, ZM-online
Maligne[Bearbeiten]
Carcinoma sebaceum[Bearbeiten]
Sebaceous carcinoma
 |
 |
Carcinoma syringomatosum bene differentiatum (epithelioma eccrinale)[Bearbeiten]
Syringiomatous carcinoma, well differentiated (eccrine epithelioma McKee)
 |
 |
Mikronoduläres Hidradenocarcinom[Bearbeiten]
Micronodular hidradenocarcinoma
 |
 |
 |
 |
Adenocarcinoma papillare digitorum[Bearbeiten]
Digital papillary adenocarcinoma or aggressive digital papillary adenoma
 |
 |
Mikrozystisches Adnexkarzinom[Bearbeiten]
Microcystic adnexal carcinoma
 |
 |
 |
 |
Primäres kutanes adenoidzystisches Karzinom[Bearbeiten]
Primary cutaneous adenoid cystic carcinoma
 |
 |
 |
 |
Gut differentiertes syringiomatöses Karzinom (ekkrines Epitheliom, MCKEE)[Bearbeiten]
Syringiomatous carcinoma, well differentiated (eccrine epithelioma, McKee)
 |
 |
 |
 |
Melanozytäre Tumoren[Bearbeiten]
Tumoren ausgehend von den Melanozyten.
IHC: S100, HMB45, MelanA.
Lok.: Haut, selten Auge (Aderhaut), Hirnhäute, Lymphknoten.
Benigne melanozytäre Tumoren[Bearbeiten]
Weblinks:
Naevuszellnaevus[Bearbeiten]
Ursprung: Naevuszellen
Mikro: Verbreiterte Reteleisten, ovoide, uniforme Naevuszellen, Ausreifungstendenz (Zellen in der Tiefe zunehmend kleiner), Zellen in Strängen und Nestern gelagert, keine Infiltration der Epidermis. Formen: Junctionsnaevus (oberhalb der Basallamina), Compound (dermoepidermale Grenze und Korium), Dermal (nur Korium).
Makro: Symmetrisch
Verhalten: Benigne, kann Ursprung eines Melanoms werden (Vorsicht bei Veränderungen). Risiko wächst mit Anzahl der Naevi.
 |
 |
 |
Weblink: DermIS - Nävuszellnävus
Kongenitaler melanozytärer Nävus[Bearbeiten]
Congenital melanocytic naevus
 |
 |
 |
Naevus coeruleus (Naevus bleu)[Bearbeiten]
Gutartiger meist solitärer derber runder melanozytärer Tumor. Die bläuliche bis schwarze Färbung entsteht durch die tiefe Lage der Melanozyten.
Weblinks: DermIS - Naevus coeruleus
 |
 |
 | |
 |
 |
 |
 |
Hyperpigmentierter blauer Nävus[Bearbeiten]
Hyperpigmented blue naevus
 |
 |
Epitheloider blauer Nävus[Bearbeiten]
Epithelioid blue naevus
 |
 |
Zellulärer blauer Nävus[Bearbeiten]
Cellular naevus coeruleus
 |
Zellulärer blauer Nävus mit myxoiden Veränderungen[Bearbeiten]
Cellular blue naevus with myxoid changes
 |
 |
SPITZ-Naevus[Bearbeiten]
Spindle and epitheliod cell naevus SPITZ
Syn.: Juveniles benignes Melanom, Spindelzellnaevus, Spindel- und Epitheloidzellnävus.
Überwiegend bei Kindern, rasch wachsend, meist im Gesicht.
Makro: Meist solitäre, halbkugelige, glatte, hellrote bis braune Knötchen oder Knoten bis max. 2 cm. Beim Erwachsenen meist dunkler.
Mikro: Kann histologisch einem Melanom ähneln. Der Tumor ist symmetrisch, scharf abgegrenzt und die Zellen zeigen sich rund, oval, spindelig oder polygonal mit großen Kernen. Die Melanozyten finden sich überwiegend an der dermoepidermalen Junktionszone in (oft vertikal orientierten) Nestern angeordnet. Typisch sind die sog. „Kamino bodies“, dabei handelt es sich um eosinophile Globuli in der Epidermis oder im Bereich der Junktionszone. Die Melanozyten zeigen eine deutliche Ausreifungstendenz, indem sie nach außen hin größer werden.
Weblinks: DermIS - Spitz-Naevus
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
Desmoplastischer SPITZ-Naevus[Bearbeiten]
Desmoplastic spindle and epitheliod cell naevus SPITZ
 |
 |
 |
Naevus acralis[Bearbeiten]
Acral naevus
Lok.: Hand- und Fußsohle, subungual
 |
 |
 |
 |
Naevus circumferentiatus (SUTTON)[Bearbeiten]
Halo naevus (SUTTON)
 |
 |
 |
 |
Pigmentierter Spindelzellnävus (REED)[Bearbeiten]
Pigmented spindle cell naevus REED
 |
 |
 |
 |
Ballonzellnävus[Bearbeiten]
Balloon-cell naevus
 |
 |
Klonaler melanozytärer Nävus[Bearbeiten]
Clonal melanocytic naevus
 |
 |
Intradermaler verruköser pigmentierter Nävus (Typ UNNA)[Bearbeiten]
Intradermal verrucous pigmented naevus
 |
 |
 |
 |
Intradermaler melanozytärer Nävus (Typ MIESCHER)[Bearbeiten]
Intradermal melanocytic naevus (MIESCHER type)
 |
 |
 |
 |
 |
 |
 |
 |
Compositnävus[Bearbeiten]
Composite naevus
 |
 |
Lentigo[Bearbeiten]
Histo:
- Erhöhter intraepithelialer Melanozytengehalt.
- Erhöhter intraepithelialer Melaningehalt.
- Verlängerte Reteleisten.
Lentigo solaris[Bearbeiten]
Solar lentigo
 |
 |
Lentigo simplex[Bearbeiten]
simple lentigo
 |
 |
 |
 |
Junctionsnävus[Bearbeiten]
Junction naevus
 |
 |
Prämaligne melanozytäre Läsionen[Bearbeiten]
Dysplastischer Nävus[Bearbeiten]
Syn.: CLARK-Nävus.
Histo:
- Fusionierte Reteleisten.
- Lamelläre Fibrose der dermalen Papillen an der Grenzzone zu den Reteleisten.
- Mäßige nukleäre Atypien.
- Schulter-Phänomen - Die junktionale Komponente überragt in horizontaler Richtung die intradermale Komponente.
 |
 |
 |
 |
 |
 |
 |
 |
 |
Lentigo maligna (Melanoma lentiginosum in situ)[Bearbeiten]
Präkanzerose von den Melanozyten ausgehend.
Lok.: Bes. in lichtexponierten Hautarealen.
Makro: Hyperpigmentierte melanomverdächtige Hautveränderungen.
Histo: Intraepidermal proliferierende atypische Melanozyten. Noch nicht invasiv.
Prg: Nicht selten Übergang in ein Lentigo maligna-Melanom (LMM).
Weblinks: DermIS - Lentigo maligna
 |
 |
 | |
 |
 |
 |
 |
 |
 |
 |
Malignes Melanom (MM)[Bearbeiten]
Ep.: Inzidenz: 10-12/100.000/a mit Zunahme um 7% pro Jahr, 1-3% aller Malignome.
Ät.: UV-Licht (Sonnenbrände).
RF.: Zahl der Naevuszellnaevi, Anzahl der Sonnenbrände in der Kindheit. Im Ggs. zu den anderen Karzinomen werden Melanome nicht direkt durch UV-Licht begünstigt, sondern das Risiko steigt mit der Anzahl der NZN, die durch Sonnenbrände induziert werden. Etwa 50 % der Melanome entstehen de novo, etwa 50 % entwickeln sich aus einem Naevus. Bei mehr als 10 NZN oder mindestens einem atypischen NZN liegt das RR bei 2,3 bzw. 2,5. Bei mehr als 50 NZN beträgt das RR 4,8.
Ursprung: Melanozyten.
Lok.: Überall wo Melanozyten vorkommen: Epidermis, Schleimhaut, Aderhaut des Auges, Iris, Hirnhaut.
Makro: ABCDE-Regel: A asymmetrisch, B Begrenzung unscharf mit Ausläufern, C Colorit: mehrfarbig und ungleichmäßige Pigmentierung, D Durchmesser > 5 bis 6 mm, E Erhabenheit. Der Primärtumor kann partiell oder komplett in Regression gehen, hat dann jedoch u.U. schon Metastasen gesetzt.
Histo: Atypien, Mitosen, Polymorphie. Transepidermale Ausbreitung, infiltrierendes Wachstum, keine Ausreifungstendenz, leukozytäres Infiltrat, Einzelformationen.
Typen:
- Superfiziell-spreitendes Melanom (SSM) - 40 - 70 % der Melanome, vorwiegend im 5. Lebensjahrzehnt auftretend, am ganzen Körper möglich, horizontal-zentrifugale Ausbreitung, Wachstumsdynamik Monate bis 5 Jahre, bessere Prognose (länger oberflächlich).
- Noduläres Melanom (NM) - 15 - 35 % der Melanome, vorwiegend im 6. Lebensjahrzehnt auftretend, am ganzen Körper möglich, vertikale Ausbreitung, Wachstumsdynamik Wochen bis 2 Jahre, schlechtere Prognose (invasiver).
- Lentigo maligna Melanom (LMM) - 4 - 13 % der Melanome, vorwiegend im 7. Lebensjahrzehnt auftretend, Prädilektionsstelle Gesicht, horizontale Ausbreitung, Wachstumsdynamik 5 - 20 Jahre, bessere Prognose.
- Akro-lentiginöses Melanom (ALM) - 2 - 9 % der Melanome, vorwiegend im 7. Lebensjahrzehnt auftretend, palmar-plantar sub- oder periungual lokalisiert, horizontale Ausbreitung, Wachstumsdynamik Monate bis 10 Jahre, schlechtere Prognose (spät erkannt).
- Amelanotisches Melanom - Schlechtere Prognose (spät erkannt).
Mol.: C.a. 50 % der malignen Melanome weisen die Punktmutation V600E im Onkogen BRAF auf, das für die Serin/Threonin-Kinase B-Raf kodiert. Tumoren mit dieser Mutation sprechen auf eine Therapie mit dem B-Raf-Inhibitor Vemurafenib an. Zulassung für Patienten mit inoperablem und/oder metastasiertem malignem Melanom.
Verhalten: Maligne. Das maligne Melanom metastasiert primär in die regionären Lymphknoten. Frühe lymphogene (Weichteile) und hämatogene (Lunge, Leber, Hirn, Knochen) Metastasierung. Regionale Metastasen < 2 cm vom Primarius entfernt heißen Satelliten-Metastasen, > 2 cm entfernt nennt man sie in-transit-Metastasen (d.h. sie sind auf dem Wege zur nächsten Lymphknotenstation).
Prg.faktoren: TNM-Stadium, Tumordicke (mm, Breslow), Eindringtiefe (Level, Clark), Histologie, max. Tumordurchmesser, Tumorhöhe, Geschlecht, Lokalisation, Alter.
DD.: Bes. Amelanotische werden oft für Warzen o.ä. gehalten. Merke: Was unter Therapie nicht abheilt ist malignomverdächtig!
SF.: Aderhautmelanom. Dessen Metastasierung korreliert eng mit einer Monosomie des Chromosoms 3 im Tumor. Da die Aderhaut über keine Lymphgefäße verfügt erfolgt die Metastasierung primär hämatogen.
Literatur:
- Veronesi U, Cascinelli N. “Surgical treatment of malignant melanoma of the skin”. World J Surg., 3(3):279-88, Jul 30 1979.
- Tschentscher F et al. “Tumor classification based on gene expression profiling shows that uveal melanomas with and without monosomy 3 represent two distinct entities”. Cancer Res, 63(10):2578-84, May 15 2003. PMID:12750282 PDF
Weblinks: DermIS - Melanom, KEGG - Melanoma - Homo sapiens (human)
Superfiziell spreitendes Melanoma (small spindle cell variant)[Bearbeiten]
Superficial spreading melanoma (small spindle cell variant)
 |
 |
 |
 |
 |
 |
 |
 |
Noduläres Melanom[Bearbeiten]
Nodular melanoma
 |
 |
Lentigo maligna Melanom (LMM)[Bearbeiten]
Lentigo maligna melanoma (LMM)
 |
 |
Akro-lentiginöses Melanom (ALM)[Bearbeiten]
Acral lentiginous melanoma (ALM)
 |
 |
 |
Melanoma in statu regressionis[Bearbeiten]
Regression of melanoma
 |
 |
 |
 |
Status post regressionem melanomatis[Bearbeiten]
Melanoma post regressionem
 |
 |
Melanoma metastaticum[Bearbeiten]
Metastatic melanoma
 |
 |
Melanoma epidermotropicum metastaticum[Bearbeiten]
Epidermotropic metastatic melanoma
 |
 |
Naevus coeruleus malignus[Bearbeiten]
Malignant blue naevus
 |
 |
 |
 |
Pseudosarkomatöses Melanoma[Bearbeiten]
Pseudosarcomatous melanoma
 |
 |
 |
 |
Klein- und spindelzelliges Melanom[Bearbeiten]
Small spindle cell melanoma
 |
 |
Spindelzellmelanom[Bearbeiten]
Spindle-cell melanoma
 |
Melanoma simile naevus Reed[Bearbeiten]
Reed-naevus like melanoma
 |
 |
Melanoma simile naevus Spitz[Bearbeiten]
Spitzoid melanoma
 |
 |
Melanoma hyperpigmentosum[Bearbeiten]
Hyperpigmented melanoma
 |
 |
Siegelringzellmelanom[Bearbeiten]
Signet-ring cell melanoma
 |
 |
Melanoma gigantocellulare[Bearbeiten]
Giant-cell melanoma
 |
 |
Melanoma rhabdoides[Bearbeiten]
Rhabdoid melanoma
 |
 |
Melanoma neuroides[Bearbeiten]
Neuroid melanoma
 |
 |
Melanoma aëroglobosocellularis[Bearbeiten]
Baloon cell melanoma
 |
 |
Melanoma clarocellulare[Bearbeiten]
Clear cell melanoma
 |
 |
Melanoma myxoides[Bearbeiten]
Myxoid melanoma
 |
 |
Melanoma pseudoglandulare (adenoides)[Bearbeiten]
Adenoid (pseudoglandular) melanoma
 |
 |
Melanoma pseudovasculare[Bearbeiten]
Pseudovascular melanoma
 |
 |
 |
Melanoma naevoides[Bearbeiten]
Nevoid melanoma
 |
 |
 |
 |
Melanoma desmoplasticum et neurotropicum[Bearbeiten]
Desmoplastic and neurotropic melanoma
 |
Melanoma desmoplasticum[Bearbeiten]
Desmoplastic melanoma
 |
 |
 |
 |
Kleinzelliges Melanom[Bearbeiten]
Small-cell melanoma
 |
 |
Polyklonales Melanom[Bearbeiten]
Policlonal melanoma
 |
 |
Lymphoide Tumoren[Bearbeiten]
Pseudolymphome[Bearbeiten]
Def.: Hauterkrankungen, die klinisch und/oder histologisch ein malignes Lymphom simulieren.Sie sind jedoch im Ggs. zu echten Lymphomen polyklonal und benigne.
Klinik: oft einzelne oder gruppierte bis flächenhafte Plaques / Knoten/ Papeln, rötlich bis livide an Gesicht, Hals, Brust oder Armen, subjektiv keine Beschwerden
Beispiele: Lymphocytic infiltration of the skin (Jessner-Kanof), Lymphdenosis cutis benigna, persistierende noduläre Arthropodenreaktion, lymphomatoide Papulose, lymphomatoide Arzneimittelreaktion, lymphomatoide Kontaktdermatitis, aktinisches Retikuloid
Follikuläre B-Zell-Pseudolymphome[Bearbeiten]
Lymphadenosis cutis benigna (Lymphozytom)[Bearbeiten]
Ät.: Borrelieninfektion Stadium 1 und 2
Lok.: V.a. an Ohrläppchen, Mamillen und Genitale.
Klinik: Mittelweiche livid-rötliche Knoten.
Histo: Keimzentren von B-Lymphozyten
Weblinks: DermIS - Lymphadenosis benigna cutis (Bäfverstedt)
Nicht-follikuläre B-Zell-Pseudolymphome[Bearbeiten]
Knotige T-Zell-Pseudolymphome[Bearbeiten]
Primäre Lymphome der Haut[Bearbeiten]
Lymphome, die mindestens 6 Monate auf die Haut begrenzt sind. Kutane Lymphome sind monoklonale Lymphozytenproliferate, die sich vom skin associated lymphatic tissue (SALT) ableiten.
Ep.: Inzidenz ca. 0,5-1/100.000/a.
Ät.: Chronische Antigenstimulation (diskutiert), Chromosomenaberrationen und genetische Störungen, Apoptosestörung.
Klassifikation:
- Morbus Hodgkin (sehr selten kutan, S.: Pruritus sine materia)
- NHL
- B-Zell Lymphom - CBCL (Cutaneous B cell lymphoma)
- niedrigmaligne: Keimzentrumslymphom, Immunozytom, Marginalzell-Lymphom
- mittelgradig maligne: großzelliges B-Zell-Lymphom der unteren Extremität
- vorläufige Entitäten: intravaskuläres CBCL, Mantelzonen-Lymphom, Plasmozytom der Haut
- T-Zell Lymphom - CTCL (Cutaneous T cell lymphoma)
- niedrigmaligne: Mycosis fungoides, pagetoide Retikulose, lymphomatoide Papulose, großzelliges CD-30-positives CTCL
- hochmaligne: SÉZARY-Syndrom, großzelliges CD-30-negatives CTCL
- vorläufige Entitäten: pleomorphes klein-, mittel-, großzelliges Lymphom
- B-Zell Lymphom - CBCL (Cutaneous B cell lymphoma)
 |
 |
 |
Lymphoma malignum B-cellulare cutis, typus follicularis (Keimzentrumslymphom)[Bearbeiten]
Cutaneous follicle centre lymphoma
 |
 |
 |
Mycosis fungoides (MF)[Bearbeiten]
Niedrigmalignes T-Zell-Lymphom der Haut, häufigstes kutanes Lymphom.
Ep.: Ca. 60 % aller kutanen Lymphome, weltweites Auftreten im mittleren und höheren Lebensalter, w:m = 1:2.
Mikro: Lymphozytäre Infiltrate perivaskulär, intraepidermale Ansammlung von T-Lymphozyten (PAUTRIER'sche Mikroabszesse), kleine Zellen mit cerebiformen Kernen.
IF: CD3 +, CD4 +, CD45RO +, CD30 - (Antigen-Verlust im Verlauf spricht für Entdifferenzierung -> schlechtere Prognose).
Stadienhafter Verlauf über Jahre/Jahrzehnte:
- Erythematöses/ekzematoides Stadium: Disseminierte atrophe gelb-rötlich-braune Flecken mit Spaltlinienbetonung (Prämykosid: Parapsoriasis en plaque BROCQ). Prädilektionsstellen: Oberarm- und Oberschenkelinnenseiten, oft Juckreiz, keine Allgemeinsymptomatik.
- Plaquestadium: zunehmend infiltriert und schärfer begrenzt, z.T. dezent schuppend und leichte Krustenauflagerung, LK-Schwellung möglich, meist keine Allgemeinsymptomatik.
- Tumorstadium: ulzerierende rot-braune Tumoren, später auch Befall von Lymphknoten und inneren Organen wie Milz und Leber, nun auch Allgemeinsymptomatik (B-Symptomatik).
- Sonderform: MF d'emblee: direkte Entstehung des Tumorstadiums (u.U. veraltete Ansicht, da wahrscheinlich pleomorphes oder anaplastisches CTCL).
Weblinks: DermIS - Mycosis fungoides
 |
 |
 |
 |
 |
 | ||
 |
 |
 |
 |
SÉZARY-Syndrom[Bearbeiten]
Leukämische Form des CTCL.
Klinik: Chronische Erythrodermie, generalisierte Lymphknotenschwellung, palmoplantare Hyperkeratosen, diffuser Haarausfall, Pruritus.
Blut: > 1.000 atypische Lymphozyten/μl (SÉZARY-Zellen) im Blut (cerebriformer Kern, CD4 +, CD7 -), erhöhte CD4/CD8-Ratio > 5:1.
Prg.: Ungünstig
Weblinks: DermIS - Sézary-Syndrom
Lymphoma malignum T-cellulare (typus panniculitis)[Bearbeiten]
Subcutaneous panniculitis-like T-cell lymphoma
 |
Mesenchymale Tumoren[Bearbeiten]
Benigne Gefäßtumoren[Bearbeiten]
Lymphangioma cavernosum[Bearbeiten]
Cavernous lymphangioma
 |
 |
Lymphangioma circumscriptum[Bearbeiten]
Lymphangioma circumscriptum
 |
Lymphangioma proliferans[Bearbeiten]
Proliferating lymphangioma
 |
 |
Angioblastoma foetale[Bearbeiten]
Tufted angioblastoma
 |
 |
Haemangioma infantum naevoides[Bearbeiten]
Strawberry naevus
 |
 |
Haemangioma verrucosum[Bearbeiten]
Verrucous haemangioma
 |
 |
Haemangioma cavernosum[Bearbeiten]
Cavernous haemangioma
 |
 |
Haemangioma arteriovenosum[Bearbeiten]
Arteriovenous haemangioma (cirsoid „aneurysm“)
 |
 |
Angiokeratom[Bearbeiten]
RF: Diffuses Auftreten beim Morbus FABRY.
Histo:
- Hyperkeratose
- Gefäßproliferate/-ektasie
 |
 |
 |
Angiokeratoma scroti (Fordyce)[Bearbeiten]
Angiokeratoma of the scrotum (Fordyce type)
 |
 |
Angiokeratoma scroti (Mibelli)[Bearbeiten]
Angiokeratoma (Mibelli type)
 |
 |
Angiomatosis cutis[Bearbeiten]
Skin angiomatosis
 |
 |
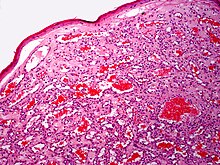
Haemangioma senile[Bearbeiten]
Cherry haemangioma
 |
 |
Haemangioma epithelioides[Bearbeiten]
Epithelioid haemangioma or angiolymphoid hyperplasia with eosinophilia.
 |
 |
Granuloma angioplasticum (pyogenicum)[Bearbeiten]
Pyogenic granuloma
 |
 |
Kutanes Angioleiomyom[Bearbeiten]
Angioleiomyoma
 |
 |
 |
 |
Hämangiopericytom[Bearbeiten]
Haemangiopericytoma
 |
 |
 |
 |
 |
Haemangioendothelioma retiforme[Bearbeiten]
Retiform haemangioendothelioma
 |
 |
Maligne Gefäßtumoren[Bearbeiten]
Kutanes Angiosarkom[Bearbeiten]
Angiosarcoma
Histo: Spibndelzellig mit atypischem Gefäßproliferaten.
IHC: CD31 +, CD117 +
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
Weblink: DermIS - Angiosarkom
Kaposi-Sarkom[Bearbeiten]
Ät.: HHV-8-Infektion bei HIV-Infektion
Lok.: Haut, Lymphknoten, innere Organe
Histo: Kapillaren und Spindelzellen, ähnlich kapillarreichem Granulationsgewebe. Hämosiderin-Ablagerungen (Nachweis mit Berliner Blau-Färbung).
 |
 |
 |
 |
 |
 |
Neurogene und neuroendokrine Tumoren[Bearbeiten]
IHC: S100.
Glomus-Tumor (Glomangiom)[Bearbeiten]
Glomus tumor (glomangioma type)
 |
 |
Neurothekom[Bearbeiten]
Neurothecoma
 |
 |
Neurilemmom (Schwannom)[Bearbeiten]
Neurilemmoma (schwannoma)
 |
 |
 |
 |
Neurofibrom[Bearbeiten]
Neurofibroma
 |
 |
Myxoides Neurofibrom[Bearbeiten]
Myxoid neurofibroma
 |
 |
Angioneurofibrom[Bearbeiten]
Angioneurofibroma
 |
 |
Solitäres umschriebenes Neurom[Bearbeiten]
Solitary circumscribed neuroma (palisaded encapsulated neuroma)
 |
 |
Posttraumatisches Neurom[Bearbeiten]
Traumatic neuroma
 |
 |
 |
 |
Granularzelltumor[Bearbeiten]
Syn: ABRIKOSSOFF-Tumor, Schaumzelltumor
Meist Benigne, von Nervengewebe abstammende Tumoren, die Lipoproteinfragmente speichern.
Klinik: oft solitärer, 5-20mm großer, hautfarbener bis rötlich-gelber Knoten, ab mittlerem Lebensalter, häufiger bei Frauen, kann druckschmerzhaft sein (zählt zu den potentiell schmerzhaften benignen Hauttumoren)
Lok: meist in der quergestreiften Muskulatur im Kopf- und Halsbereich (Zunge, Lippen, Thorax, Extremitäten)
Mikro: Pseudoinvasives Wachstum in die benachbarte Muskulatur (Wachstumsorientierung an den Muskelfaserverbänden), keine bindegewebige Kapsel, große, irregulär geformte Zellen mit einem betont granulären Zytoplasma, keine Atypien, intrazytoplasmatische lipoproteidhaltige Granula, S-100 positiv (Neural-Marker).
 |
 |
 |
 |
 |
 |
 |
 |
Atypischer Granularzelltumor[Bearbeiten]
Atypical granular cell tumour (Abrikossof)
 |
MERKEL-Zell-Karzinom (Kutanes neuroendokrines Karzinom)[Bearbeiten]
Lok.: Meist im Bereich lichtexponierter Hautareale (Gesichtshaut, Extremitäten).
Makro: Solider, rötlich-violetter Tumor von halbkugeliger oder kugeliger evtl. auch plaqueförmiger Gestalt. Evtl. sekundäre Ulzeration. Häufig < 2 cm Durchmesser.
Histo: Dermale Lokalisation mit Ausbreitung in das subkutane Fettgewebe. Kleine monomorphe Zellen mit chromatinreichen runden bis ovalen Kernen, die Stränge und solide trabekuläre Zellkomplexe bilden können. Vereinzelt Mitosen und Einzelzellnekrosen. Nukleäres Chromatin-Muster.
IHC: Epitheliale und neuroendokrine Antigene: Zytokeratin 8, 18, 19 und 20, neuronenspezifische Enolase. Evtl. sind auch Chromogranin A und S-100 positiv. Negativ sind Vimentin und das Leukocyte-Common-Antigen. Evtl. Verlust der Antigenexpression bei Entdifferenzierung. Negativ ist ebenfalls der Thyroidale Transkriptionsfaktor (TTF-1), mit dem das Merkelzellkarzinom von der differentialdiagnostisch in Frage kommenden Bronchialkarzinommetastase (TTF-1 positiv) unterschieden werden kann.
Subtypen und Prognose:
- Trabekulärer Typ - günstig
- Intermediärer Zelltyp - mittel
- Kleinzelliger Typ - ungünstig
 |
 |
 |
 |
 |
 |
 |
 |
Maligner peripherer Nervenscheidentumor (MPNST)[Bearbeiten]
Malignant peripherial nerve sheath tumor
 |
 |
Malignes Neurilemmom (Schwannom)[Bearbeiten]
Malignant neurilemmoma (schwannoma)
 |
 |
Myogene Tumoren[Bearbeiten]
Solitäres Myofibrom[Bearbeiten]
Solitary myofibroma
 |
 |
 |
 |
Kutanes Leiomyosarkom[Bearbeiten]
Ursprung glatten Muskulatur (Blutgefäße, Haarbalgmuskeln).
IHC: Desmin +, Vimentin -.
 |
 |
 |
Myofibrosarkom[Bearbeiten]
Myofibrosarcoma
 |
 |
Lipomatöse Tumoren[Bearbeiten]
Lipom[Bearbeiten]
Lipoma
 |
 |
Hibernom[Bearbeiten]
Hibernoma
 |
 |
Lipoadenom[Bearbeiten]
Lipoadenoma
 |
 |
Lipomatosis dermalis[Bearbeiten]
Dermal lipomatosis
 |
 |
Lipoma dermale pendulum[Bearbeiten]
Lipomatous dermal polyp
 |
 |
Lipoblastom[Bearbeiten]
Lipoblastoma
 |
 |
 |
 |
 |
 |
Pleomorphes Lipom (Atypisches Lipom)[Bearbeiten]
Pleomorphic lipoma
 |
 |
Pleomorphes Liposarkom[Bearbeiten]
Pleomorphic liposarcoma
 |
 |
 |
 |
Myxoides Liposarkom, lipoblastischer Typ[Bearbeiten]
Myxoid liposarcoma, lipoblastic type
 |
 |
Myxoides Liposarkom, adipozytischer Typ[Bearbeiten]
Myxoid liposarcoma, adipocytic type
 |
 |
Myxoides Liposarkom[Bearbeiten]
Myxoid liposarcoma
 |
 |
Fibrohistiozytäre Tumoren[Bearbeiten]
Hypertrophe Narbe (Cicatrix hypertrophica)[Bearbeiten]
Hypertrophic cicatrix
 |
DD.: Kelloid
Fibroma kelloides (Keloid)[Bearbeiten]
Keloid
 |
Elastofibrom[Bearbeiten]
Elastofibroma
 |
 |
Collagenoma storeaforme (fibroma sclerosans)[Bearbeiten]
Storiform collagenoma
 |
 |
Pleomorphes Fibrom[Bearbeiten]
Pleomorphic fibroma
 |
 |
Acrochordon (fibroma molle)[Bearbeiten]
Acrochordon (skin tag)
 |
Retikulohistiozytom[Bearbeiten]
Reticulohistiocytoma
| [[File:SkinTumors-P9280863.jpg|thumb|Retikulohistiozytom, H&E.}} |
Xanthozelluläres fibröses Histiozytom[Bearbeiten]
Fibrous histiocytoma (xanthocellular type)
 |
Juveniles Xanthogranulom[Bearbeiten]
Juvenile xanthogranuloma
 |
Epitheloides fibröses Histiozytom[Bearbeiten]
Fibrous histiocytoma (epithelioid type)
 |
 |
Lipoides fibröses Histiozytom[Bearbeiten]
'
 |
 |
Aneurysmatisches fibröses Histiozytom[Bearbeiten]
Fibrous histiocytoma (aneurysmatic type)
 |
 |
Fibröses Histiozytom[Bearbeiten]
Fibrous histiocytoma (dermatofibroma)
Syn.: Dermatofibrom
 |
 |
 |
 |
Atypisches fibröses Histiozytom[Bearbeiten]
Atypical fibrous histiocytoma
 |
 |
Atypisches Fibroxanthom[Bearbeiten]
Atypical fibroxanthoma
 |
 |
 |
 |
 |
Fibromatosis desmoides[Bearbeiten]
Desmoid fibromatosis
 |
Dermatofibrosarcom protuberans (DFSP)[Bearbeiten]
Sarkom der Dermis
Ät.: In 95 % Fusion des Kollagen-Gens COL1A1 mit dem PDGF-Gen via Translokation t(17;22)
Pathogenese: Fibroblast translatiert statt Kollagen das COL1A1-PDGF-Genprodukt -> Prozessierung zu PDGF -> Selbststimulation über den PDGF-Rezeptor -> Proliferation
Lok.: Stamm und proximale Extremität
Mikro: Kurze, spindelige Zellen plattenartig angeordnet (storiform pattern), CD 34 +.
Makro/Klinik: Rote, harte, sich über das Hautniveau vorwölbende noduläre oder multinoduläre Läsion.
Verhalten: Langsam wachsend, häufig Rezidive, Metastasierung in 2 - 7 % der Fälle.
 |
 |
 |
 |
Weblinks: DermIS - Dermatofibrosarkoma protuberans, en.wikipedia, [1]
Fibrosarkom[Bearbeiten]
Fibrosarcoma
 |
 |
Malignes fibröses Histiozytom (MFH)[Bearbeiten]
Fibrohistiocytoma malignum (varietas gigantocellularis)[Bearbeiten]
Malignant fibrohistiocytoma (MFH) (giant-cell variant)
 |
 |
Fibrohistiocytoma malignum (varietas myxoides)[Bearbeiten]
Malignant fibrohistiocytoma (MFH) (myxoid variant)
 |
 |
Fibrohistiocytoma malignum (varietas fibroblasticum)[Bearbeiten]
Malignant fibrohistiocytoma (MFH) (fibroblastic variant)
 |
 |
Weblinks[Bearbeiten]
Buch-Navigation
Glossar | Literatur und Weblinks | Google-Suche in diesem Buch | Zugriffsstatistik | Regal Medizin
Haben Ihnen die Informationen in diesem Kapitel nicht weitergeholfen? |