Innere Medizin kk: Vorhofflimmern
Zurück zur Übersicht
Das Wichtigste[Bearbeiten]
- Vorhofflimmern ist neben der Extrasystolie die häufigste Herzrhythmusstörung.
- Die Diagnose ist bei chronischem Vorhofflimmern einfach aus dem EGK oder im Echo zu stellen.
- Bei intermittierendem Vorhofflimmern ist die Rhythmusstörung schwieriger zu erkennen.
- Durch Eventrecorder, LangzeitEKGs und eigene Pulsmessung des Patienten ist die Diagnostik besser geworden.
- Bei der Therapie gibt es je nach Art des Vorhofflimmerns einige gut bewährte Methoden, wie
- die Antikoagulation
- die konsequente Behandlung der Grunderkrankungen insbesondere des Hochdrucks
- die elektrische oder medikamentöse Kardioversion
- die medikamentöse Frequenznormalisierung
- die PVI = Pulmonalvenenisolierung
- die Herzschrittmacherimplantation meist in Kombination mit einer medikamentösen Herzfrequenzsenkung
- Die spezifische medikamentöse antiarrhythmische Therapie zur Reduktion von VHF Episoden beispielsweise durch 1C Antiarrhythmika, Dronedaron oder Amiodaron ist immer noch unbefriedigend.
Titel Krankheitsnummer ( ICD )[Bearbeiten]
I48.1- Vorhofflimmern I48.10 Vorhofflimmern: Paroxysmal I48.11 Vorhofflimmern: Chronisch I48.19 Vorhofflimmern: Nicht näher bezeichnet
Definition engl Bezeichnung + Abkürzungen[Bearbeiten]
englisch[Bearbeiten]
atrial fibrillation
Abkürzungen[Bearbeiten]
- VHF = Vorhofflimmern
- PVI = Pulmonalvenenisolation
Einteilungen[Bearbeiten]
Beginn und Dauer[Bearbeiten]
erstmaliges Vorhofflimmern paroxysmales Vorhofflimmern persistierendes Vorhofflimmern permanentes Vorhofflimmern
- paroxysmales Vorhofflimmern
- endet innerhalb von 7 Tagen nach vermutetem Beginn spontan.
- persistierendes Vorhofflimmern
- > als 7 Tage anhaltend
- oder durch medikamentöse oder elektrische Kardioversion beendet.
- permanentes Vorhofflimmern
- Kardioversion erfolglos oder nicht erfolgreich erscheinend
Kommentar 1 dazu: Aus pragmatisch Sicht würde eigentlich die Einteilung
permanentes und nicht permanentes
oder
chronisches und nicht chronisches
Vorhofflimmern ausreichen.
- Beim nichtpermanenten Vorhofflimmern sollte die Zahl der bisherigen bekannten Episoden dokumentiert werden.
- Wichtig ist auch die Dokumentation der Herzfrequenz im Sinusrhythmus und die Angabe der Kammerfrequenz beim Vorhofflimmern.
- Beim permanenten Vorhofflimmern sollte dessen Dauer dokumentiert werden. ( Vorhofflimmern seit ... )
Kommentar 2 dazu: der Begriff persistierendes Vorhofflimmern ist mißverständlich und sollte von den Fachgesellschaften geändert werden. Er suggeriert nach allgemeinem Sprachverständnis ein anhaltendes Vorhofflimmern. der Begriff rezidivierendes Vorhofflimmern wird von allen verstanden und ist aus pragmatischer Sicht besser.
Nach Herzfrequenz[Bearbeiten]
Bradyarrhythmia absoluta BAA Hf < 50 / min normfrequente Absoluta AA Hf 50 - 100 / min Tachyarrhythmia absoluta TAA Hf > 100/ min
Symptomatik[Bearbeiten]
Asymptomatisch - Symptomatisch
Nach Begleiterkrankung[Bearbeiten]
- Vorhofflimmern bei sonst gesundem Herzen ohne strukturelle Herzerkrankung ( lone atrial fibrillation )
- Vorhofflimmern bei struktureller Herzerkrankung
- Valvuläres - nichtvalvuläres Vorhofflimmern
Tageszeit, während der das Vorhofflimmern begann[Bearbeiten]
- Nachts - Vagal ausgelöst
- Tags - Sympathikoton ausgelöst
- nach Dr. Philippe Coumel, Lariboisiere Hospital, Paris 1989
- Eur Heart J. 1999 Oct;20(19):1369-70. The various forms of clinical research concerning paroxysmal atrial fibrillation. Coumel P.
- nach Dr. Philippe Coumel, Lariboisiere Hospital, Paris 1989
Einteilung nach Größe und Funktion der Vorhöfe[Bearbeiten]
- VHF mit normal großen, mechanisch gut kontrahierenden Vorhöfen ( kräftige A-Welle, normale Flußgeschwindigkeit im LAA )
- VHF mit vergrößerten, mechanisch schlecht kontrahierenden Vorhöfen ( kleine A-Welle, reduzierte Flußgeschwindigkeit im LAA )
Ätiologie Ursachen[Bearbeiten]
Risikofaktoren[Bearbeiten]
- Alter
- Hoher Blutdruck
- Koronare Herzkrankheit und Herzinfarkt
- Herzklappenerkrankungen
- Erkrankungen des Herzmuskels (Kardiomyopathie) wie z. B. Herzmuskelentzündung (Myokarditis)
- Überfunktion der Schilddrüse
- Lungenerkrankungen (COPD)
- Schwere Allgemeininfektionen
- Herzchirurgische Operationen
- Medikamenten Effekte zb Überdosierung von Betamimetika
Spezielle Ursachen[Bearbeiten]
- Genetische Ursachen
- Zitat Olle Melander, MD, Lund University, Lund, Sweden.
- One in five people have a genetic weakness that means they have twice as high a risk of developing atrial fibrillation as those with a low genetic risk.This genetic risk is therefore one of the strongest risk factors for atrial fibrillation that we know of in people without overt cardiac disease. It increases the risk as much as high blood pressure, for example.”
- Zitat Olle Melander, MD, Lund University, Lund, Sweden.
Epidemiologie Statistik Kosten[Bearbeiten]
Vorhofflimmern ist die häufigste anhaltende Rhythmusstörung des Herzens.
- ca 500 000 bis 800 000 Betroffene in Deutschland
- ca 200 000 stationäre Krankenhausfälle pro Jahr in Deutschland mit der Diagnose Vorhofflimmern
Häufigkeit ( konservative, etwas veraltete Werte )
- ca 0,4% in der Gesamtbevölkerung,
- ca 4% bei Patienten mit kardialer Grundkrankheit,
- ca. 14% im Alter über 70 und
- ca 40% bei Patienten mit manifester Herzinsuffizienz
Quelle NIH Working Group on Atrial Fibrillation: J Am Coll Cardiol 1993;22:1830
Von 9582 Patienten ( ambulant und stationär) mit EKG-dokumentiertem Vorhofflimmern ergaben sich folgenden Daten
erstmaliges Vorhofflimmern 10,8 % paroxysmales Vorhofflimmern 30,2 % persistierendes Vorhofflimmern 19,5 % permanentes Vorhofflimmern 32,8 %
Prädisponierende Faktoren 87,6 % keine prädispon. Faktoren 12,4 % ( lone atrial fibrillation )
Prädisponierende Faktoren
Hypertonie 69,2 % Herzklappenerkrankung 36,3 % KHK 28,1 % Herzinsuff NYHA 2-4 29,0 % Kardiomyopathie 10,7 %
Symptomatisches Vorhofflimmern 75,1 % Asymptomat. Vorhofflimmern 24,9 %
Quelle: Europace 11, S 397 - 399 Neubauer M. 2009
Eine verwunderliche Statistik :[Bearbeiten]
Schaut man sich die Krankenhausdaten in Deutschland bei Vorhofrhythmusstörungen an, dann findet man verwunderlich Daten, die einen zur Schlußfolgerung führen könnten, daß Vorhofflattern häufiger ist als Vorhofflimmern.
Diagnosedaten der Krankenhäuser in Deutschland 2015 (Fälle, etc). ICD10-4-Steller
I48 Vorhofflattern und Vorhofflimmern 298271 Fälle im Jahr 2015 I48.0 Vorhofflattern 144851 I48.1 Vorhoffflimmern 84208 I48.2 Vorhofflimmern, chronisch 21847 I48.3 Vorhofflattern, typisch 26849 I48.4 Vorhofflattern, atypisch 9524 I48.9 Vorhofflimmern und Vorhofflattern, nicht näher bezeichnet 10992
Quelle www.gbe-bund.de
Pathologie Pathophysiologie[Bearbeiten]
Symptome und Klinik[Bearbeiten]
Häufige Symptome bei Vorhofflimmern sind allgemeine Antriebsarmut, Atemnot bei Belastung und Herzklopfen und Herzstolpern. Viele kürzere Episoden von Vorhofflimmern werden vom Patienten allerdings gar nicht bemerkt. Je weniger sich die Kammerfrequenz beim Umsprung des Rhythmus ändert, desto weniger symptomatisch ist die Krankheit.
Eine sehr sinnvolle und zu wenig genutzte Möglichkeit der Erkennung von Vorhofflimmern bieten die modernen Blutdruckmeßgeräte. Diese zeigen als dritten Wert auch die Herzfrequenz an, welche wertvoll für die Diagnose von Vorhofflimmern sein kann. Auch die Pulsmessgeräte mit Anzeige des Pulses und der Sauerstoffsättigung sind für den VHF-Patienten sehr hilfreich.
Mögliche Symptome des Vorhofflimmerns sind :
- Palpitationen , inneres Gefühl des Herzstolperns
- Luftnot
- Schwindel
- Müdigkeit
- Beinödeme
- Synkopen
- Schlaganfall
- periphere Embolie
- Brustschmerz
EHRA Score[Bearbeiten]
Der Schweregrad der Symptome des Vorhofflimmerns wird nach dem EHRA-Score der European Heart Rhythm Association eingeteilt.
Stadium Schwere der Symptome Alltagsaktivität --------------------------------------------------------------------- EHRA 1 Keine Beschwerden Normale tägliche Aktivität nicht eingeschränkt EHRA 2 Milde Beschwerden Normale tägliche Aktivität nicht eingeschränkt EHRA 3 Starke Beschwerden Normale tägliche Aktivität ist eingeschränkt EHRA 4 Massive Beschwerden Normale tägliche Aktivität ist unmöglich
Diagnostik[Bearbeiten]
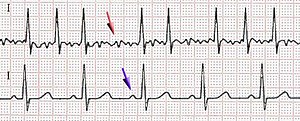
Einleitung[Bearbeiten]
Vorhofflimmern tritt bei vielen Patienten anfallsartig auf. Während eines Anfalls ist es im EKG meist leicht zu erkennen. Zwischen den Anfällen ist es nicht diagnostizierbar.
Beim typischen Vorhofflimmern ist die Diagnose im EKG einfach.
- kleine Vorhofflimmerwellen
- unregelmäßig wechselnde RR-Abstände
Die Abgrenzung zum Vorhofflattern ist bei etwas größeren Vorhofwellen oder bei regelmäßiger 2:1 oder 3:1 Überleitung nicht ganz so einfach.
Schwierig ist die seltene Diagnose Vorhofflimmern und kompletter AV Block. Es resultiert ein regelmäßiger Kammerersatzrhythmus. Es fehlen die P-Wellen und es sind Vorhofflimmerwellen zu sehen.
Übersicht der diagnostischen Möglichkeiten[Bearbeiten]
- Puls tasten
- Pulsmessung über Pulsoxymetrie
- Blutdruckmessung mit elektronischem Gerät und gleichzeitiger Pulsanzeige
- EKG
- LangzeitEKG
- Echokardiografie ( fehlende A-Welle an der Mitralklappe, Flimmerwellen an den Vorhofwänden oder an der Mitralklappe)
- TEE
- Demaskierung des Vorhofflimmerns mit Adrekar
- EPU
- Eventrecorder mit spezieller Vorhofflimmererkennung und Ermittlung der Vorhofflimmerlast
- Bestimmung der Vorhofflimmerlast bei Herzschrittmacherträgern
Allgemeines[Bearbeiten]
Die Diagnostik beim Vorhofflimmern muss klären,
- ob tatsächlich Vorhofflimmern besteht,
- ob Komplikationen eingetreten oder zu erwarten sind,
- ob eine wesentliche Grund- oder Begleiterkrankung vorliegt,
- wie die mechanische Funktion der Vorhöfe zu beurteilen ist
- welche Behandlungsstrategie sinnvoll ist und
- ob und welche Form der Blutgerinnungshemmung (Antikoagulation) notwendig ist.
Wichtige Anamnesefragen[Bearbeiten]
- die bisherige Dauer des Vorhofflimmerns,
- die Dauer und Häufigkeit vorheriger Episoden,
- evtl. auslösende Faktoren wie Alkoholgenuss, Schlafdefizit oder Operationen,
- bekannte Herz-, Lungen oder Schilddrüsenerkrankungen,
- die aktuellen Beschwerden während der Rhythmusstörung und
- bereits erfolgte Therapien oder Therapieversuche
Workflow bei Vorhofflimmern[Bearbeiten]
Es erfolgt
- die Anamnese und körperliche Untersuchung
- die Basisdiagnostik ( ECHO, EKG, Labor etc)
- im Krankenhaus häufig eine TEE ( Schluckechokardiografie)
- zum Ausschluß von Blutgerinnseln im Herzen
- eine elektrische oder medikamentöse Kardioversion zum Sinusrhythmus
- evt BelastungsEKG und Coro zum Ausschluß KHK
- LangzeitEKG und LangzeitRR sollten häufig wiederholt werden.
Im Echo sind vor allem die Größe der Vorhöfe, die Pumpfunktion und die Funktion der Klappen von Bedeutung.
Therapie[Bearbeiten]

Übersicht[Bearbeiten]
- Elektrische oder medikamentöse Kardioversion
- in einen stabilen Sinusrhythmus falls möglich
- Anfallstherapie zb mit 2 Tabl Flecainid im Anfall
- bei lone atrial fibrillation ( sonst gesundes Herz )
- bei seltenen Ereignissen
- Anfallsvorbeugung
- Betablocker, Dronedaron, Flecainid
- Frequenznormalisierung bei permanentem Vorhofflimmern
- Betablocker, Amiodaron, Dronedaron, Digitalis, Verapamil
- Antikoagulation falls nötig
- Phenprocoumon, Warfarin, Dabigatran und Rivaroxaban
- Herzohrverschluß falls eine Antikoagulation nicht möglich ist
- Hypertonie- und/oder Herzinsuffizienztherapie
- Beseitigung von weiteren Risikofaktoren: Übergewicht, Stress, Elektrolytmangel etc
- KHK Therapie
- Pulmonalvenenablation ( = PVI = Pulmonalvenenisolation), falls sinnvoll
- DDD-SM und antiarrhythmische Therapie kombiniert
- VVI-SM und AV-Ablation bei therapieresistenter permanenter Tachyarrhythmie
- VVI-SM bei anhaltender Bradyarrhythmie
- Chirurgische Therapie ( zb Maze OP)
- meist zusammen mit anderen herzchirurgischen Eingriffen
Dronedaron[Bearbeiten]
siehe Innere Medizin kk: Dronedaron
Pill in the Pocket[Bearbeiten]
siehe Innere Medizin kk: Flecainid
Pulmonalvenenablation[Bearbeiten]
- neuartiger Spezialkatheter
- Uniklinik Bochum Dr. Thomas Lawo, Oberarzt
- Am Kopf des Katheters befindet sich ein ringförmiger Abschluss mit mehreren Platin-Elektroden.
- Damit kann eine kreisförmige Ablation mit einer einzigen Prozedur durchgeführt werden.
- Uniklinik Bochum Dr. Thomas Lawo, Oberarzt
Links[Bearbeiten]
Antikoagulation bei permanentem Vorhofflimmern[Bearbeiten]
Was spricht für eine Antikoagulation ?[Bearbeiten]
- Thrombus im linken Herzen
- stattgehabte periphere Embolie
- stattgehabte ältere cerebrale Embolie
- gehäuftes oder länger anhaltendes Vorhoflimmern
- deutlich vergrößerter linker Vorhof
- reduzierter Fluß im linken Herzohr
- thrombogene Zusatzdiagnosen
- bei zusätzlicher künstlicher mechanischer Herzklappe
- bei stattgehabter Venenthrombose oder Lungenembolie
- bei ausgeprägtem pulmonalem Hochdruck
- bei stattgehabtem Herzinfarkt und größerer Akinesiezone oder Aneurysma
CHADS Score[Bearbeiten]
Wenn man nicht weiß, ob man antikoagulieren soll oder nicht, dann ist der CHADS2 Score oder seine Varianten hilfreich.
Der CHADS2-Score wird durch Zusammenzählen der zutreffenden Punkte berechnet:
Abkürzung Kriterium Punktwert
--------------------------------------------------------------------------
C Herzinsuffizienz ("Congestive heart failure") 1
H Hypertonie, auch behandelt ("Hypertension") 1
A Alter >75 Jahre ("Age") 1
D Diabetes mellitus ("Diabetes") 1
S2 Vorangegangener Schlaganfall oder TIA ("Stroke") 2
Ab 2 Punkten ist eine Antikoagulation empfehlenswert, falls keine Kontraindikationen vorliegen. Je höher der Punktwert desto höher das jährliche Schlaganfallrisiko. Die angegeben Werte beruhen auf einer Untersuchung mit über 1700 Patienten. ( Gage, BF; Waterman AD, Shannon W, Boechler M, Rich MW, Radford MJ (2001). Validation of clinical classification schemes for predicting stroke: results from the National Registry of Atrial Fibrillation. JAMA 285 (22): 2864–70. )
Jährliches Schlaganfallrisiko bei Vorhofflimmerpatienten CHADS2 Score Schlaganfallrisiko % 95%-Konfidenzintervall ---------------------------------------------------------------------------------------- 0 1,9 1,2 – 3,0 1 2,8 2,0 – 3,8 2 4,0 3,1 – 5,1 3 5,9 4,6 – 7,3 4 8,5 6,3 – 11,1 5 12,5 8,2 – 17,5 6 18,2 10,5 – 27,4
CHA2DS2VASc Score[Bearbeiten]
Fortentwicklung des Chads Scores zur Risikoabschätzung eines Schlaganfalls bei Vorhofflimmern.
- Congestive heart failure (1 Punkt) Herzinsuffizienz
- Hypertension (1 Punkt) hoher Blutdruck
- Age Alter
- 65-74 (1 Punkt)
- > 74 (2 Punkte)
- Diabetes mellitus (1 Punkt)
- Stroke/TIA (2 Punkte) Schlaganfall oder TIA in der Vorgeschichte
- Vascular disease - Gefässerkrankung wie pAVK, vorangegangener Herzinfarkt, schwere Verkalkung der Aorta (1 Punkt)
- Sex Geschlecht Frauen (1 Punkt)
Was spricht gegen eine Antikoagulation ?[Bearbeiten]
- Ulkus im Magen
- Blutungsquelle im GI Trakt
- frische stattgehabte OP
- Hirnblutung
- erstmaliges Vorhofflimmern
- kleiner Vorhof
- Sturzgefahr
- Demenz
Zur Abschätzung des Risikos einer Hirnblutung unter Antikoagulation wurde 2010 von der European Society of Cardiology der HAS-BLED Score entwickelt.
HAS-Bled-Score
Abkürzung Kriterium Punkte
--------------------------------------------------------------------------
H Hypertonie (RR systolisch über 160 mmHg) 1
A Schwere Leberfunktionstörung 1
Schwere Nierenfunktionsstörung 1
S Schlaganfall in der Vorgeschichte 1
B stattgehabte Blutung oder Blutungsneigung 1
L Labile Einstellung der Gerinnung 1
weniger als 60% der INR-Werte im Zielbereich
E Alter über 65 Jahre 1
D Drugs wie NSAR 1
Alkoholmissbrauch 1
Ab einem Score von 3 besteht eine relevante Blutungsgefahr. Dann ist mit der Verordnung von Antikoagulantien Vorsicht geboten. Aus praktischer Sicht fehlt in diesem Score die Sturzgefahr der Patienten. Jeder stattgehabte Sturz zeigt ein erhöhtes Risiko für Blutungen an.
Beispiel einer 3er Kombi bei Koronarstent + Vorhofflimmern VORSICHT: hohe Blutungsgefahr[Bearbeiten]
- 4 Wochen Clexane, ASS, Clopidogrel
- dann 5 Monate Marcumar, ASS
- dann Marcumar allein.
bei Marcumarkontraindikation:
- ASS dauerhaft, Clopidogrel 4 Wochen (BMS) oder 12 Monate (DES) , je nach Art des Stents
AV Ablation plus VVIR Schrittmacher[Bearbeiten]
Bei Patienten mit therapieresistentem Vorhofflimmern und Tachyarrhythmie ist die völlige Unterbrechung des AV Knotens und die gleichzeitige Implantation eines VVIR Schrittmachers eine ganz gute Alternative, die dem Patienten einigen Ärger erspart. Er hat wieder eine vernünftige Herzfrequenz und kann oft einige Medikamente einsparen.
Literatur[Bearbeiten]
- Ventricular Performance and Quality of Life in Patients Who Underwent Radiofrequency AV Junction Ablation and Permanent Pacemaker Implantation Due to Medically Refractory Atrial Tachyarrhythmias
- Athanasios G. Manolis, Apostolos G. Katsivas, Eustathios E. Lazaris, Charis V. Vassilopoulos and Nikolaos E. Louvros
- Journal of Interventional Cardiac Electrophysiology, 1997, Volume 2, Number 1, Pages 71-76
- Athanasios G. Manolis, Apostolos G. Katsivas, Eustathios E. Lazaris, Charis V. Vassilopoulos and Nikolaos E. Louvros
Verlauf und Prognose[Bearbeiten]
Letalität[Bearbeiten]
Angeblich ist die Letalität bei VHF Patienten doppelt so hoch wie bei Patienten ohne VHF.
Schlaganfallrate[Bearbeiten]
Die Häufigkeit von Schlaganfällen incl. Hirnblutungen ist bei VHF Patienten erhöht. Der Schweregrad der Schlaganfälle ist höher als bei nichtVHF Patienten.
Zahl der Krankenhausaufenthalte[Bearbeiten]
Die Zahl der Krankenhausaufenthalte ist erhöht.
Entwicklung einer Herzinsuffizienz[Bearbeiten]
Insbesondere Patienten deren Kammerfrequenz in den VHF Phasen deutlich schneller oder deutlich langsamer ist als bei Sinusrhythmus entwickeln vermehrt eine Herzinsuffizienz. Die Vorhöfe tragen etwa 10 bis 20 % zur Herzleistung bei. Wenn sie ausfallen, dann geht die Herzleistung auch bei gleichbleibender Herzfrequenz leicht zurück. Die diastolische Herzinsuffizienz ist wahrscheinlich eine der Hauptursachen für VHF.
Fälle[Bearbeiten]
3 Fälle[Bearbeiten]
siehe https://www.gesundheitsinformation.de/vorhofflimmern-erfahrungsbericht-edith.2312.de.html
Standardfall paroxysmales VHF[Bearbeiten]
Standardfall persistierendes VHF[Bearbeiten]
Standardfall permanentes VHF[Bearbeiten]
Geschichte der Krankheit[Bearbeiten]
Experten + Krankenhaeuser[Bearbeiten]
Selbsthilfegruppen[Bearbeiten]
Fragen,Anmerkungen[Bearbeiten]
Was spricht für eine Antikoagulation bei Vorhofflimmern?[Bearbeiten]
- Thrombus im linken Herzen ( LV oder LA )
- stattgehabte periphere Embolie
- zusätzliche Venenthrombose oder stattgehabter Lungenembolie
- vergrößerter linker Vorhof
- gehäuftes Vorhoflimmern
- bei zusätzlicher künstlicher Klappe
- bei zusätzlicher pulmonaler Hypertonie
- bei zusätzlicher kardialer Dekompensation
Man sollte den Chadvasc Score für jeden Patienten durcharbeiten und dann entscheiden.
Was spricht gegen eine Antikoagulation bei Vorhofflimmern ?[Bearbeiten]
- Ulkus im Magen
- Blutungsquelle im GI Trakt
- frische stattgehabte OP
- Hirnblutung
- erstmaliges Vorhofflimmern
- kleiner Vorhof
- Sturzgefahr
- Demenz
Man sollte den Hasbled Score für jeden Patienten durcharbeiten und dann entscheiden.
Was ist morphologisch der Unterschied zwischen Vorhoftachykardie, Vorhofflimmern und Vorhofflattern ?[Bearbeiten]
Beim Umsprung SR in Vorhofflimmern : Wie oft wird dabei die Kammerfrequenz schneller , bleibt gleich oder sinkt ?[Bearbeiten]
Geschätzt
ca 70 - 80 % schneller ca 10 - 15 % unverändert ca 2- 5 % langsamer
Es hängt sehr von der Medikation ab.
Wenn man ein 1C Antiarrhythmikum gibt um VHF zu verhindern, sollte man dann immer einen Betablocker dazugeben ?[Bearbeiten]
Was ist die Begründung dafür ? Welche Studien liegen dem zu Grunde ?
Welches Antiarrhythmikum ist bei guter Pumpfunktion zur Verhinderung von nichtvalvulärem VHF zu empfehlen ?[Bearbeiten]
- Amiodaron
- ein 1C Antiarrhythmikum wie Propafenon oder Flecainid
- Dronedaron
- nur Betablocker
Welche Methode der Kardioversion bei Vorhofflimmern ist ungefährlicher bezogen auf Mortalität und Apoplexrate ?[Bearbeiten]
- elektrische Kardioversion mit Strom
- Spontanes zuwarten
- Frequenznormalisierung mit Verapamil
- Frequenznormalisierung mit Digitalis
- Frequenznormalisierung mit Betablocker
- Kardioversion mit Antiarrhythmikum ( Tambocor iv , Sotalex iv)
Welche Methode der Kardioversion hat welcher Erfolgsrate ?[Bearbeiten]
- Spontanes zuwarten
- Kardioversion mit Strom
- Frequenznormalisierung mit Verapamil ?
- Frequenznormalisierung mit Digitalis ?
- Frequenznormalisierung mit Betablocker ?
- Kardioversion mit Antiarrhythmikum ( Tambocor iv , Sotalex iv) ?
Welche Methode der Antikoagulation ist bei der Kardioversion anzuwenden ?[Bearbeiten]
Welche Ursachen gibt es für Vorhofflimmern ?[Bearbeiten]
- Alter
- Hoher Blutdruck
- Koronare Herzkrankheit und Herzinfarkt
- Herzklappenerkrankungen
- Erkrankungen des Herzmuskels (Kardiomyopathie) wie z. B. Herzmuskelentzündung (Myokarditis)
- Überfunktion der Schilddrüse
- Lungenerkrankungen (COPD)
- Schwere Allgemeininfektionen
- Herzchirurgische Operationen
- Medikamenten Effekte
Literatur[Bearbeiten]
Bücher[Bearbeiten]
Prophylaxe und Therapie von Vorhofflimmern
- von Stefan H. Hohnloser (Herausgeber), Gerian Grönefeld (Herausgeber), Carsten W. Israel (Herausgeber)
- 107 Seiten Verlag: Uni-Med, Bremen; Auflage: 2. Auflage. (Juni 2009)
- Sprache: Deutsch ISBN-10: 3837420876 ISBN-13: 978-3837420876
- 107 Seiten Verlag: Uni-Med, Bremen; Auflage: 2. Auflage. (Juni 2009)
Vorhofflimmern, Vorhofflattern: Aktuelle Diagnostik und Therapie
- herausgegeben von Jörg Neuzner, H F Pitschner
- Veröffentlicht von Springer, 2006
- ISBN 3798515069, 9783798515062 430 Seiten
- Veröffentlicht von Springer, 2006
Übersichten[Bearbeiten]
- Guidelines for the management of patients with atrial fibrillation. Europ Heart J 2006; 27: 1979-2030
- Aktuelle Therapiestrategien bei Vorhofflimmern. Med Klin 2008; 103: 788-800
Dronedaron[Bearbeiten]
- http://content.nejm.org/cgi/content/abstract/360/7/668
- Effect of Dronedarone on Cardiovascular Events in Atrial Fibrillation NEJM
Pulmonalvenenablation[Bearbeiten]
- JAMA. 2010;303(4):333-340 (doi:10.1001/jama.2009.2029)
- David J. Wilber; Carlo Pappone; Petr Neuzil; et al.
- Comparison of Antiarrhythmic Drug Therapy and Radiofrequency Catheter Ablation in Patients With Paroxysmal Atrial Fibrillation:
- A Randomized Controlled Trial
- Comparison of Antiarrhythmic Drug Therapy and Radiofrequency Catheter Ablation in Patients With Paroxysmal Atrial Fibrillation:
- David J. Wilber; Carlo Pappone; Petr Neuzil; et al.
- Design: prospective, multicenter, randomized (2:1),unblinded, Bayesian-designed study conducted at 19 hospitals
- Patientzahl 167
Einschlußkriterien
- therapierefraktär gegenüber mindestens einem Antiarrhythmikum
- mit mindestens 3 Episoden von Vorhofflimmern
- Einschluß October 25, 2004, and October 11, 2007
- Letztes follow-up January 19, 2009.
Erfolgskriterien
- Follow up nach 9 Monaten
- Zeit bis zum Rezidiv
Ergebnisse
Katheterablation 103 Patienten Medikamentöse Behandlung 57 Patienten ---------------------------------------------------------------- 66 % ohne Th.versagen 16% ohne Th.versagen Negative Ereignisse 5/103 (4.9%) 5 von 57 Pat (8.8%)
Lone atrial fibrillation[Bearbeiten]
- http://www.medknowledge.de/abstract/med/med2007/09-2007-2-lone-afib.htm
- Jahangir A et al. Long-term progression and outcomes with aging in patients with lone atrial fibrillation: A 30-year follow-up study. Circulation 2007 Jun 19; 115:3050-6.
- Gute Langzeitprognose über 25 Jahre für Patienten mit idiopathischem Vorhofflimmern ohne strukturelle Herzerkrankung
- Jahangir A et al. Long-term progression and outcomes with aging in patients with lone atrial fibrillation: A 30-year follow-up study. Circulation 2007 Jun 19; 115:3050-6.
- Prevention of recurrent lone atrial fibrillation by the angiotensin-II converting enzyme inhibitor ramipril in normotensive patients.
- Belluzzi F, Sernesi L, Preti P, Salinaro F, Fonte ML, Perlini S.
- J Am Coll Cardiol. 2009 Jan 6;53(1):24-9.
- Belluzzi F, Sernesi L, Preti P, Salinaro F, Fonte ML, Perlini S.
- New risk factors for atrial fibrillation: causes of 'not-so-lone atrial fibrillation'.
- Schoonderwoerd BA, Smit MD, Pen L, Van Gelder IC.
- Europace. 2008 Jun;10(6):668-73. Epub 2008 May 13.
- Schoonderwoerd BA, Smit MD, Pen L, Van Gelder IC.
- 'Lone' atrial fibrillation precipitated by monosodium glutamate and aspartame.
- Burkhart CG.
- Int J Cardiol. 2009 Nov 12;137(3):307-8. Epub 2009 Feb 10.
- Burkhart CG.
- Reduced testosterone levels in males with lone atrial fibrillation.
- Lai J, Zhou D, Xia S, Shang Y, Want L, Zheng L, Zhu J.
- Clin Cardiol. 2009 Jan;32(1):43-6.
- Lai J, Zhou D, Xia S, Shang Y, Want L, Zheng L, Zhu J.
- Effect of valsartan and ramipril on atrial fibrillation recurrence and P-wave dispersion in hypertensive patients with recurrent symptomatic lone atrial fibrillation.
- Fogari R, Derosa G, Ferrari I, Corradi L, Zoppi A, Lazzari P, Santoro T, Preti P, Mugellini A.
- Am J Hypertens. 2008 Sep;21(9):1034-9. Epub 2008 Jun 19.
- Fogari R, Derosa G, Ferrari I, Corradi L, Zoppi A, Lazzari P, Santoro T, Preti P, Mugellini A.
- Effect of coffee consumption, lifestyle and acute life stress in the development of acute lone atrial fibrillation.
- Mattioli AV, Bonatti S, Zennaro M, Melotti R, Mattioli G.
- J Cardiovasc Med (Hagerstown). 2008 Aug;9(8):794-8.
- Mattioli AV, Bonatti S, Zennaro M, Melotti R, Mattioli G.
- Inflammation in lone atrial fibrillation.
- Yao SY, Chu JM, Chen KP, Tang M, Fang PH, Wang FZ, Zhang S.
- Clin Cardiol. 2009 Feb;32(2):94-8.
- Atrial fibrillation, maybe it is not so lone?
- Wachtell K.
- J Am Coll Cardiol. 2009 Jan 6;53(1):30-1.
- Wachtell K.
- Point: Minimally invasive bipolar radiofrequency ablation of lone atrial fibrillation: early multicenter results.
- Beyer E, Lee R, Lam BK.
- J Thorac Cardiovasc Surg. 2009 Mar;137(3):521-6.
- Beyer E, Lee R, Lam BK.
- A genotype-dependent intermediate ECG phenotype in patients with persistent lone atrial fibrillation genotype ECG-phenotype correlation in atrial fibrillation.
- Husser D, Stridh M, Sörnmo L, Roden DM, Darbar D, Bollmann A.
- Circ Arrhythm Electrophysiol. 2009 Feb;2(1):24-8.
- Husser D, Stridh M, Sörnmo L, Roden DM, Darbar D, Bollmann A.
- Paroxysmal lone atrial fibrillation is associated with an abnormal atrial substrate: characterizing the "second factor".
- Stiles MK, John B, Wong CX, Kuklik P, Brooks AG, Lau DH, Dimitri H, Roberts-Thomson KC, Wilson L, De Sciscio P, Young GD, Sanders P.
- J Am Coll Cardiol. 2009 Apr 7;53(14):1182-91.
- Stiles MK, John B, Wong CX, Kuklik P, Brooks AG, Lau DH, Dimitri H, Roberts-Thomson KC, Wilson L, De Sciscio P, Young GD, Sanders P.
Epidemiologie und Prognose von Vorhofflimmern[Bearbeiten]
- Vorhofflimmern: Prävalenz und Risikofaktorenprofil in der Allgemeinbevölkerung
- http://www.aerzteblatt.de/archiv/125010/Vorhofflimmern-Praevalenz-und-Risikofaktorenprofil-in-der-Allgemeinbevoelkerung
- Atrial Fibrillation: Its Prevalence and Risk Factor Profile in the German General Population
- Dtsch Arztebl Int 2012; 109(16): 293-9; DOI: 10.3238/arztebl.2012.0293
- Schnabel, Renate B.; Wilde, Sandra; Wild, Philipp S.; Munzel, Thomas; Blankenberg, Stefan
- http://www.aerzteblatt.de/archiv/125010/Vorhofflimmern-Praevalenz-und-Risikofaktorenprofil-in-der-Allgemeinbevoelkerung
- Predictors and prognosis of paroxysmal atrial fibrillation in general practice in the UK.
- BMC Cardiovasc Disord. 2005 Jul 11; 5:20. Epub 2005 Jul 11.
- A survey of atrial fibrillation in general practice: the West Birmingham Atrial Fibrillation Project.
- Br J Gen Pract. 1997 May; 47(418):285-9.
- Atrial fibrillation management by practice cardiologists: a prospective survey on the adherence to guidelines in the real world.
- Europace. 2008 Jun; 10(6):674-80. Epub 2008 Apr 10.
- Epidemiology and classification of atrial fibrillation. J Cardiovasc Electrophysiol. 1998 Aug; 9(8 Suppl):S78-82.
- Epidemiology and nosology of atrial fibrillation Arch Mal Coeur Vaiss. 1994 Sep; 87 Spec No 3:11-5.
- Go, AS et al. Prevalence of diagnosed atrial fibrillation in adults: national implications for rhythm management and stroke prevention: the AnTicoagulation and Risk Factors in Atrial Fibrillation (ATRIA) Study. JAMA (2001) 285: 2370-5.
- Steinberg, JS et al. Atrial fibrillation: an emerging epidemic? Heart (2004) 90: 239-40.
- Hogue, CW et al. Epidemiology, mechanisms, and risks: American College of Chest Physicians guidelines for the prevention and management of postoperative atrial fibrillation after cardiac surgery. (2005) Chest 128: 9S-16S.
- Wolf, PA et al. Epidemiologic assessment of chronic atrial fibrillation and risk of stroke: the Framingham Study. (1978) Neurology 28: 973-7.
- Wolf, PA et al. Atrial fibrillation as an independent risk factor for stroke: the Framingham Study. (1991) Stroke 22: 983-8.
- Krahn, AD et al. The natural history of atrial fibrillation: incidence, risk factors, and prognosis in the Manitoba Follow-Up Study. (1995) Am J Med 98: 476-84.
Alkohol[Bearbeiten]
- Mukamal KJ, Tolstrup JS, Friberg J, Jensen G, Gronbaek M
- Alcohol consumption and risk of atrial fibrillation in men and women: the Copenhagen City Heart Study.
- Circulation. 2005 Sep 20;112(12):1736-42. Epub 2005 Sep 12
- Alcohol consumption and risk of atrial fibrillation in men and women: the Copenhagen City Heart Study.
Therapie[Bearbeiten]
- Aggressive risk factor reduction study for atrial fibrillation and implications for the outcome of ablation: The ARREST-AF cohort study
- JACC - Journal of the American College of Cardiology
Studien[Bearbeiten]
Rhythmus[Bearbeiten]
- PIAF-Studie
- (Lancet 2000;356:1789–94),
- Erhalt SR (Amiodaron) vs. Frequenzkontrolle (Diltiazem)
- (Lancet 2000;356:1789–94),
- CTAF-Studie
- Vergleich Amiodaron mit Sotalol oder Propafenon
- AFFRIM-Studie
- NEJM 2002;347:1825–33
- Erhalt SR vs. Frequenzkontrolle;
- NEJM 2002;347:1825–33
- RACE-Studie (NEJM 2002;347:1834–40)
- Erhalt SR vs. Frequenzkontrolle
- EAST Studie
- Flec-SL Studie
Antikoagulation Warfarin[Bearbeiten]
Antikoagulation Neue Therapeutika[Bearbeiten]
Ntaios G., Papavasileiou V., Diener H. C., Makaritsis K., Michel P.: Nonvitamin-k-antagonist oral anticoagulants in patients with atrial fibrillation and previous stroke or transient ischemic attack: a systematic review and meta-analysis of randomized controlled trials. Stroke 2012; 43: 3298–304
- RE-LY Dabigatran
- ROCKET-AF Rivaroxaban
- ARISTOTLE Apixaban
- Connolly, S. J., et al., Dabigatran versus warfarin in patients with atrial fibrillation. N. Engl. J. Med. 361 (2009) 1139-1151.
- ROCKET-AF Study investigators, Study Rivaroxaban-once daily, oral, direct factor Xa inhibition compared with vitamin K antagonism for prevention of stroke and Embolism Trial in Atrial Fibrillation: rationale and design of the ROCKET AF study. Am. Heart J. 159 (2010) 340-347.
- Lopes, R. D., et al., Apixaban for reduction of stroke and other Thromboembolic events in atrial fibrillation (ARISTOTLE) trial: design and rationale. Am. Heart J. 159 (2010) 331-339.
- Wallentin, L., et al., Efficacy and safety of dabigatran compared with warfarin at different levels of international normalised ratio control for stroke prevention in atrial fibrillation: an analysis of the RE-LY trial. Lancet 376 (2010) 975-983.
Doktorarbeiten[Bearbeiten]
- http://edoc.hu-berlin.de/dissertationen/gerhardt-lars-2005-10-24/HTML/front.html
- Suppression von paroxysmalem Vorhofflimmern durch bifokale rechtsatriale Schrittmacherstimulation
- Medizinischen Fakultät Charité - Universitätsmedizin Berlin Lars Gerhardt Frankfurt/Oder
- Datum der Promotion: 24.10.2005
- Medizinischen Fakultät Charité - Universitätsmedizin Berlin Lars Gerhardt Frankfurt/Oder
- Suppression von paroxysmalem Vorhofflimmern durch bifokale rechtsatriale Schrittmacherstimulation
Sonstige Literatur[Bearbeiten]
- Kannel WB et al., Am J Cardiol 1998
- Häufigkeit von Vorhofflimmern vs Alter und Geschlecht
- Hohnloser S, et al.Lancet2000; 356:1789-94
- Diltiazem vs Amiodaron bei permanentem Vorhofflimmern
- AFFIRM Investigators, NEJM 2002; 347:1825-33
- Frequenzlimitation vs Rhythmustherapie bei permanentem Vorhofflimmern
- Van Gelder I, et al. NEJM 2002; 347:1834-40
- Frequenzlimitation vs Rhythmustherapie nach elektrischer Kardioversion
Links[Bearbeiten]
- Vorhofflimmern
- https://www.atrialfibrillation.com/sites/default/files/pdf/afib-patient-guide-german.pdf
- Gute Patientenbroschüre zum Thema Vorhofflimmern
- http://www.kompetenznetz-vorhofflimmern.de/
- Fundierte Informationen zum Thema
- http://www.madeasy.de/4/vorhfli.htm#epidem
- Etwas veraltet, aber immer noch recht umfassende Information
- Pulmonalvenenablation fehlt
- http://deposit.ddb.de/cgi-bin/dokserv?idn=987094777&dok_var=d1&dok_ext=pdf&filename=987094777.pdf
- Doktorarbeit zum Thema Vorhofflimmern und ischämische Apoplexe
- http://web.uni-marburg.de/herzzentrum//hzb24.htm
- Gut verständliche Seite über Vorhofflimmern
- http://web.uni-marburg.de/herzzentrum//hzb2.htm
- Antikoagulation bei Vorhofflimmern
- http://www.apoplexmedical.de/klinikstudie_mit_us.pdf
- Zur neuartigen Erkennung von Vorhofflimmern durch Verfahren der nichtlinearen Zeitreihenanalyse und Herzratenvariabilität mit Hilfe von Mustererkennungsalgorithmen
- PD Dr. Lauer, OA Dr. Hügl Zentralklinik Bad Berka
- Zur neuartigen Erkennung von Vorhofflimmern durch Verfahren der nichtlinearen Zeitreihenanalyse und Herzratenvariabilität mit Hilfe von Mustererkennungsalgorithmen
- http://www.diss.fu-berlin.de/diss/receive/FUDISS_thesis_000000005343
- Doktorarbeit Präoperative Prädiktoren für die Zeit bis zum Wiederauftreten von persistierendem Vorhofflimmern nach linksatrialer Ablation
