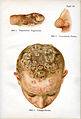
Sammlung Medizin: Haut
Grundlagen
[Bearbeiten]Anatomie:
Physiologie:
Diagnostik und Therapie
[Bearbeiten]Diagnostik
[Bearbeiten]Beschreibungsdimensionen:
- Größe
- Form: regelmäßig • unregelmäßig
- Begrenzung: scharf • unscharf
- Verteilung: herpetiform • disseminiert • • konfluierend
- Ausdehnung: lokalisiert • generalisiert
| Effloreszenz | Stichworte | Abbildung |
|---|---|---|
| Macula | ||
| Papula, Plaque | ||
| Nodus, Nodulus | ||
| Bulla, Vesicula | ||
| Pustula | ||
| Urtica | ||
| Komedo | ||
| Zyste |
Therapie
[Bearbeiten]UV-Therapie
[Bearbeiten]Medikamente
[Bearbeiten]Pathologien
[Bearbeiten]Liste der Krankheiten der Haut und der Unterhaut nach ICD-10
Erbrankheiten
[Bearbeiten]- Ichthyosis vulgaris – Autosomal-dominant vererbte Verhornungsstörung der Haut mit Retentionshyperkeratose, Erstmanifestation in der frühen Kindheit | | Ä: Defekt auf Chromosom 1 • autosomal-dominante Vererbung • Assoziation mit atopischem Ekzem | P: Verbreiterung des Stratum corneum • Verschmälerung des Stratum granulosum • follikuläre Hyperkeratose | SY: Xerosis cutis • große, fest haftende Schuppen • Lokalisation: v. a. Streckseiten der Extremitäten | TH: lokal: Keratolyse, Retinoide
- lamelläre Ichthyose – Autosomal-rezessiv vererbte Verhornungsstörung der Haut, kongenital | | ÄP: Defekt auf Chromosom 14 → Defekt der Transglutaminase | SY: groblamelläre Schuppung (Kollodiumbaby)
- Keratosis follicularis
- Morbus Darier – Autosomal-dominant vererbte Verhornungsstörung der Haut und Schleimhaut | | ÄP: Defekt der Desmosomen • Provokation durch UV-Licht | SY: Papeln • Juckreiz • Foetor • Nagelveränderungen | TH: lokal: Keratinolyse, Vitamin-D-Derivat • PUVA • systemisch: Retinoide
- Morbus Hailey-Hailey
Physikalische und chemische Schäden
[Bearbeiten]Infektionskrankheiten
[Bearbeiten]- Staphylokokken
- Phlegmone – Eitrige Entzündung tiefer Hautschichten (Dermis, Subkutis) | | ÄP: meist Staphylococcus aureus | SY: unscharf begrenztes Erythem • Schmerzen | TH: OP (Abszessdrainage) • Antibiotika • Antiseptika
- Streptokokken
- Erysipel – Infektion der dermalen Lymphgefäße meist durch Streptococcus pyogenes, v. a. am Unterschenkel lokalisiert | | Ä: v. a. Streptococcus pyogenes | P: Eindringen der Bakterien durch Epitheldefekt → Ausbreitung in den Lymphgefäßen der Dermis | SY: scharf begrenztes Erythem • Blasen • Lymphadenopathie und Allgemeinsymptome | D: Antistreptolysin | TH: Antibiotika
- Ecthyma – Eitrige Entzündung der Haut mit Ulzeration, v. a. am Unterschenkel lokalisiert | | ÄP: meist Streptococcus pyogenes • abgeschwächte Immunlage | TH: Antibiotika • Antiseptika
- Borrelien
- Mykobakterien
- Lupus vulgaris – Hautmanifestation der Tuberkulose bei normerger Reaktionslage des Organismus | | ÄP: lymphogene oder hämatogene Infektion der Haut mit Tuberkulosebakterien → Bildung verkäsender Granulome | SY: braunrote, schuppende Papeln ("Apfelgelee-farbig") • Konfluenz • Vernarbung • • Lokalisation: v. a. an kühleren Hautpartien | D: Sondeneinbruchphänomen
- Corynebakterien
- Erythrasma – Hauterkrankung durch Infektion mit Corynebacterium minutissimum | | ÄP: Infektion mit Corynebacterium minutissimum | SY: scharf begrenzte, sich langsam ausbreitende rote Makula • Lokalisation: v. a. Intertrigines | D: Woodlicht (rote Fluoreszenz der Porphyrine aus C. minutissimum)
- Erysipelothrix
- Erysipeloid – Schmerzhafte Hautrötung aufgrund einer Infektion mit dem Erreger des Schweinerotlaufs | | Ä: Erysipelothrix rhusiopathiae • Übertragung: Kontakt mit infizierten Tieren → Erregereintritt durch Epitheldefekte | SY: rot-blaue, sich gegen den Lymphstrom ausbreitende Makula • Schmerzen • Lokalisation: v. a. Extremitäten | TH: evtl. Penicillin
- Gonokokken
- Treponemen
- Haemophilus
- Chlamydien
- Dermatophyten
- Hefepilze
- Malassezia furfur
- Pityriasis versicolor – Oberflächliche Mykose mit Farbveränderung von Hautarealen | | Ä: meist Malassezia furfur (Myzelform) • Schweiß | P: Bildung Melanozyten-hemmender Substanzen → lokal verminderte Pigmentierung bei UV-Licht | SY: bräunliche Makulae, leicht abzuschuppen (Holzspanphänomen) • Lokalisation: v. a. hintere Schweißrinne | TH: Antimykotika
- Malassezia furfur
- Schimmelpilze
- generalisiertes Arzneimittelexanthem – Bildung disseminierter Effloreszenzen nach Einnahme bestimmter Medikamente (z. B. Amoxicillin) | | ÄP: Typ-I-Allergie • Pseudoallergie • Provokation durch diverse Medikamente | SY: makulopapulöses Exanthem, evtl. Blasenbildung • Juckreiz | TH: Antihistaminika • Glucocorticoide
- fixes Arzneimittelexanthem – Stets an der gleichen Stelle auftretende Effloreszenzen nach Einnahme bestimmter Medikamente | | ÄP: Typ-IV-Allergie • Provokation durch diverse Medikamente (v. a. Barbiturate, Sulfonamide) | SY: Makulae mit zentraler Blase • Juckreiz, Brennen • Hyperpigmentierung nach Abheilung
Erythema nodosum – Meist im Rahmen diverser Grunderkrankungen auftretende Pannikulitis mit Bildung von Knoten | | Ä: Sarkoidose • Autoimmunerkrankungen • Infektionen • Noxen • paraneoplastisch • etc. | P: Typ-III- oder Typ-IV-Allergie → Entzündung des subkutanen Fettgewebes (Befall der Bindegewebssepten • Bildung von Knoten) | SY: druckschmerzhafte, rötliche subkutane Knoten (Lokalisation: v. a. Unterschenkel) • Allgemeinsymptome | TH: Behandlung der Grunderkrankung • symptomatische Therapie (Antiphlogistika)
Kontaktekzeme
- toxisches Kontaktekzem – Ekzemreaktion nach direkter Hautschädigung durch Noxen | | Eint.:(Art der Noxe) obligat toxische Noxe (Ekzemreaktion nach Einmalkontakt) vs. fakultativ toxische Noxe (Ekzemreaktion bei Dauerkontakt oder gestörter Hautbarriere) | ÄP: Schädigung der Hautbarriere → Entzündung mit Ekzemreaktion | SY: lokal scharf begrenztes Ekzem • evtl. Nekrosen | D: Nitrazingelbtest • Epikutantest (→ Decrescendo) | TH: Prävention: Allergenkarenz, Hautschutz • Keratolyse • Pharmakotherapie: Glucocorticoide, Antihistaminika • PUVA
Andere
Erythematosquamöse Dermatosen
[Bearbeiten]Sonderformen:
- Psoriasis pustulosa – Sonderform der Psoriasis vulgaris mit primärer Pustelbildung | | ÄP: ausgedehnte Munro-Mikroabszesse → Pusteln | !: Sonderform: Psoriasis pustulosa palmoplantaris
- Psoriasis arthropathica – Gelenkentzündung im Rahmen einer Psoriasis, bei ca. 10 % der Psoriasis-Patienten | | Eint.:(Befallsmuster) peripherer Typ (Befall distaler Gelenke, meist "im Strahl") • axialer Typ (Befall von Wirbelsäule, Ileosakralgelenken, Kniegelenken) | SY: Arthritis (Erythem • Schwellung • Schmerzen • etc.) • Beteiligung von benachbarten Strukturen • schubweiser Verlauf | TH: Antiphlogistika • Immunsuppressiva (Glucocorticoide nur lokal)
Weitere erythematosquamöse Hauterkrankungen:
- Parapsoriasis en plaques – | | Eint.:(Morphologie) kleinfleckig • großfleckig | SY: rote, kleinlamellär schuppende Makulae entlang der Hautspannungslinien | TH: Glucocorticoide • PUVA
- Pityriasis rosea (Röschenflechte) – Akute entzündliche Dermatose mit typischem Verlauf und Aussehen, v. a. bei jungen Frauen, heilt spontan | | SY: rote, kleinlamellär schuppende Makulae (Primärmedaillon → multiple kleine Herde entlang der Hautspannungslinien) • Lokalisation: v. a. Stamm
- Morbus Reiter – Reaktive Erkrankung nach gastrointestinalen oder urogenitalen Infekten | | ÄP: Assoziation mit HLA-B27 | SY: Reiter-Trias: Konjunktivitis, Urethritis und Arthritis • Hauterscheinungen: psoriasiforme Plaques, Pusteln, Balantitis circinata, Keratoderma blenorrhagicum, etc. • Allgemeinsymptome | D: ggf. Erregernachweis | TH: Immunsuppressiva • Antiphlogistika • Antibiotika
Blasenbildende Autoimmungdermatosen
[Bearbeiten]Pathogenese:
- Bildung von Autoantikörpern: genetische Dispostion • Antikörperbildung bei Infektion, Trauma, Tumor etc.
- Anlagerung der Autoantikörper an Strukturen von Epidermis oder Dermis → Aktivierung des Komplementsystems → Zerstörung von Verbindungsstrukturen → Flüssigkeitseinstrom mit Blasenbildung
Einteilung:
Gruppe Antikörper Charakteristika weitere Stichworte Pemphigusgruppe IgG gegen Desmoglein intraepidermale Blasenbildung (über Basalmembran) → schlaffe, fragile Blasen Assozation mit anderen Autoimmunerkrankungen Pemphigoid-Gruppe IgG gegen Strukturen von Hemidesmosomen in der Basalmembran subepidermale Blasenbildung in der Basalmembran → pralle Blasen oftmals als paraneoplatisches Syndrom Dermatitis herpetiformis Duhring IgA gegen Strukturen der Verbindung zwischen Basalmembran und Dermis subepidermale Blasenbildung unter der Basalmembran → pralle Blasen Assoziation mit Zöliakie
Pemphigus-Gruppe
[Bearbeiten]
Weitere Formen:
- Pemphigus vegetans – Sonderform des Pemphigus vulgaris mit papillomatösen Wucherungen der Erosionen
- paraneoplastischer Pemphigus – Sonderform des Pemphigus vulgaris mit zusätzlicher Bildung von Autoantikörpern gegen Desmoplakin und Strukturen von Hemidesmosomen, zusätzlicher Befall von Schleimhäuten innerer Hohlorgane
- Pemphigus foliaceus – Bullöse Autoimmundermatose mit Bildung von Autoantikörpern gegen Desomglein 1 und konsekutiv sehr oberflächlicher Spaltbildung (Stratum granulosum)
- Pemphigus erythematosus (Pemphigus seborrhoicus, Senear-Usher-Syndrom) – Kombination von Pemphigus foliaceus und Lupus erythematodes mit Bildung erythematosquamöser Plaques v. a. an seborrhoischen Arealen | | D: zusätzlich nachweisbar: ANA, Lupusbanden
- Pemphigus chronicus benignus familiaris (Morbus Hailey-Hailey) – Autosomal-dominant vererbte blasenbildende Erkrankung | | ÄP: Mutation des ATP2C1-Gens → Defekt von Verbindungsstrukturen zwischen Keratinozyten
Pemphigoid-Gruppe
[Bearbeiten]
Sonderformen:
- vernarbendes Schleimhautpemphigoid – Vernarbende Form des bullösen Pemphigoids, v. a. an Schleimhäuten lokalisiert (Konjunktiva) | | ÄP: z. T. zusätzlich Antikörper gegen Laminin-5
- Herpes gestationis – In der Schwangerschaft (v. a. zweite Hälfte) auftretendes bullöses Pemphigoid, v. a. an der Haut lokalisiert (Extremitäten, periumbilikal) | | SY: starker Juckreiz • Spontanremission nach der Schwangerschaft
Sonderformen:
- lineare IgA-Dermatose – Sonderform der Dermatitis herpetiformis Duhring mit prallen Blasen auf entzündetem Grund | | Eint.:(Alter der Erstmanifestation) infantile Form vs. adulte Form | ÄP: Bildung von IgA gegen Ankerfibrillen | SY: gruppiert stehende pralle Blasen auf entzündetem Grund | D: Histologie (lineare Ablagerungen von IgA und Komplement in der Basalmembran) | TH: Dapson
Epidermolysis bullosa acquisita – Erworbene blasenbildende Autoimmundermatose mit Antikörpern gegen Kollagen Typ VII | | ÄP: Autoantikörper gegen Kollagen Typ VII | SY: pralle Blasen nach mechanischer Belastung • Vernarbung
Kollagenosen
[Bearbeiten]Akne-Erkrankungen
[Bearbeiten]
Rosazea – Chronisch-entzündliche, meist im Gesicht auftretende Dermatose, v. a. bei Frauen um das 50. Lebensjahr | | Eint.:(Krankheitsschwere) I • II • III | Ä: Disposition: heller Hauttyp • Auslöser: UV-Licht, Stress, Alkohol, bestimmte Speisen | P: Fehlregulation von Gefäßen | SY: zunächst: flüchtiges Erythem (I) • • später: II: Papeln, Pusteln, Teleangiektasien • III: Knoten, Plaques • Rhinophym (v. a. bei Männern) | TH: lokal: Metronidazol • systemisch: Antibiotika, Retinoide
Granulomatöse Dermatosen
[Bearbeiten]- Sarkoidose
- Granuloma anulare – Chronisch-rezidivierende granulomatöse Erkrankung mit ringförmig angeordneten, meist an Hand- oder Fußrücken auftretenden Papeln | | Eint.:(Verteilungsmuster) lokal • disseminiert | SY: evtl. Schmerzen | TH: Glucocorticoide • PUVA
- Melkersson-Rosenthal-Syndrom – Granulomatöse Gewebsentzündung mit Cheilitis, Lingua plicata und (meist einseitiger) peripherer Fazialisparese | | SY: Cheilitis • Lingua plicata • periphere Fazialisparese • Schmerzen • Allgemeinsymptome | TH: Glucocorticoide
Lichenoide Dermatosen
[Bearbeiten]- Lichen sclerosus – Lichen-ruber-ähnliche, meist an der Genitalschleimhaut auftretende, zu Sklerosierung führende Dermatose | | Eint.:(Wuchsform) atrophisch • hyperplastisch (fakultative Präkanzerose) | ÄP: Autoimmunprozess | SY: Juckreiz • Papeln • zunehmende Atrophie mit Sklerorisierung und Schrumpfung der (Schleim-)Haut (→ Craurosis vulvae bzw. penis) | TH: medikamentös: Glucocorticoide, Tacrolimus, Östrogen • PUVA • OP
Pigmentierungsstörungen
[Bearbeiten]Tumoren
[Bearbeiten]Benigne Tumoren
[Bearbeiten]Vorstufen des Plattenepithelkarzinoms:
- aktinische Keratose – Grauweißliche Hyperkeratose v. a. an UV-exponierten Hautarealen | | Eint.:(Wuchsform) flach • hypertroph • Cornu cutaneum • • Sonderformen: bowenoid • atroph • pigmentiert • Lichen-ruber-artig | Ä: UV-Licht • heller Hauttyp | P: flach → hypertroph (hart, weiß, verrukös) → Cornu cutaneum | D: Histologie (Verlust der normalen Schichtung • atypische Zellen • etc.)
- Cheilitis actinica – Aktinische Keratose an der (Unter-)Lippe
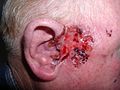
- Morbus Bowen – Roter, schuppender Herd mit samtig-weicher Oberfläche, Auftreten an allen Hautarealen möglich | | Ä: UV-Licht • Kanzerogene (Arsen etc.) • HPV | P: nach jahrelangem peripheren Wachstum plötzliches Wachstum in die Tiefe | D: Histologie (abnormale Hautschichtung • atypische Zellen • etc.)
- Erythroplasie Queyrat – Morbus Bowen an der (Genital-)Schleimhaut
- Leukoplakie – Weißliche Schleimhautverfärbung mit rauher, papillärer Oberfläche | | Eint.:(Wuchsform) flach • verrukös (Spinaliom-Vorläufer) | Ä: flache Leukoplakie: physikalische Belastungen • verruköse Leukoplakie: Kanzerogene (Teer aus Tabakrauch etc.) | P: Verhornung von unverhorntem Plattenepithel
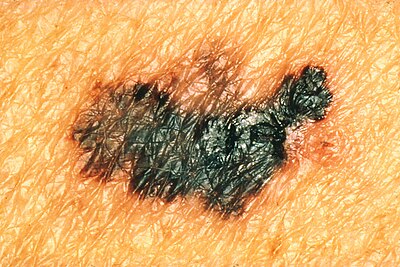
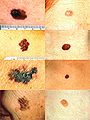
Vorstufen des malignen Melanoms:
Maligne Tumoren
[Bearbeiten]
Hautbeteiligung bei Systemkrankheiten
[Bearbeiten]- obligate Paraneoplasien
- fakultative Paraneoplasien
Entzündungen
[Bearbeiten]Wachstumsstörungen
[Bearbeiten]- Onycholyse
- brüchige Nägel:
- Onychogrypose
Verfärbungen
[Bearbeiten]- Leukonychie
- gelbe Verfäbgung
- dunkle Verfärbung
Andere
[Bearbeiten]Grundlagen
[Bearbeiten]Diagnostik und Therapie
[Bearbeiten]Pathologien
[Bearbeiten]- Alopecia areata – Umschriebener, oftmals polyzyklisch imponierender Haarausfall autoimmunologisch-entzündlicher Genese, chronisch-rezidivierend | | Eint.:(Ausdehnung) circumscripta • totalis (Kopfhaar) • universalis (Körperbehaarung) • Ophiasis (Sonderform) | ÄP: lymphozytäre perifollikuläre Infiltration mit Schädigung des Haarfollikels → Haarfollikel produziert strukturschwaches Keratin → Abbrechen des Haares knapp über der Haut • • Assoziation mit anderen Autoimmunerkrankungen | SY: plötzlich einsetzender zentrifugaler Haarausfall mit Ausrufezeichenhaaren in Randbezirken • keine Entzündungszeichen • Nagelveränderungen (Längsrillen • Tüpfel) | D: Trichogramm (Anagenhaare vermindert) • Ausrufezeichenhaare | TH: lokale Therapie (Glucocorticoide • Minoxidil • Dithranol) • PUVA • systemische Therapie (Glucocorticoide)
- Alopecia androgenetica – Diffuser irreversibler Haarausfall aufgrund erhöhter Androgenempfindlichkeit oder -belastung des Haarfollikels | | Eint.:(Progredienz) Männer: Hamilton-Skala (1-7) • Frauen: Ludwig-Skala (1-3) | ÄP: genetisch disponierte Hypersensibilität von Androgenrezeptoren • erhöhte Androgenbelastung (AGS • Paraneoplasien • etc.) | SY: diffuser Haarausfall mit Miniaturisierung des Haarfollikels (Terminalhaare → Vellushaare) | TH: lokal: Minoxidil • Östrogen • • systemisch: Männer: 5α-Reduktase-Hemmer (Finasterid) • Frauen: Antiandrogene