Innere Medizin kk: Leberversagen
Zurück zur Übersicht
Das Wichtigste
[Bearbeiten]- Das Leberversagen ist ein schwerwiegendes internistisch-intensivmedizinisches Krankheitsbild.
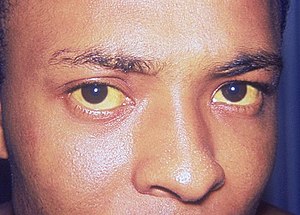
- typische Zeichen: schwere Gerinnungsstörung INR > 1,5, Gelbsucht/Ikterus, hepatische Enzephalopathie mit Bewusstseinsstörung
- Die Diagnose ist relativ einfach und wird durch die Laborwerte und den typischen Aspekt des Patienten gestellt.
- Die Therapie ist vielgestaltig und aufwendig.
- Oft ist eine längere Intensivtherapie notwendig, teilweise mit Leberersatztherapie oder Lebertransplantation.
- Das Leberversagen hat immer noch eine hohe Sterblichkeit.
Krankheitsnummer ICD Klassifikation
[Bearbeiten]K72.0 Akutes und subakutes Leberversagen
Definition, englische Bezeichnung und Abkürzungen
[Bearbeiten]plötzlicher Ausfall der Leberfunktion mit folgender Enzephalopathie
Einteilungen
[Bearbeiten]zeitlicher Verlauf
[Bearbeiten]- fulminantes (=hyperakutes) Leberversagen
- Dauer zwischen Auftreten des Ikterus und der hepatischen Enzephalopathie
- 1-7 Tage.
- akutes Leberversagen
- Dauer zwischen Auftreten des Ikterus und der hepatischen Enzephalopathie:
- 1-4 Wochen.
- chronisches leberversagen
- Dauer zwischen Auftreten des Ikterus und der hepatischen Enzephalopathie
- 5 -12 Wochen.
Grunderkrankung
[Bearbeiten]- Akutes Leberversagen ohne vorherige Lebererkrankung
- zb knollenblätterpilzvergiftung, akute Hepatitis A + leberversagen
- Akutes Leberversagen mit chronischer Lebererkrankung aber ohne Zirrhose
- zb Fettleberhepatitis + septisches akutes Leberversagen
- Akutes Leberversagen bei vorbestehender Leberzirrhose
Alter
[Bearbeiten]- Leberversagen bei Kindern
- Leberversagen bei Erwachsenen
Behandlungsverfahren
[Bearbeiten]- Leberversagen mit üblicher Intensivmedizin
- Leberversagen mit Leberersatztherapie
- Leberversagen mit Lebertransplantation
Ätiologie Ursachen
[Bearbeiten]- ALF = acute Liver failure
- akute Hepatitis
- viral (HBV = TOP1 , HAV = TOP2, HDV, HEV; HSV, CMV, EBV, HHV6, VCV, ParvoB19, HIV)
- bakteriell (Leptospiren = M. Weil)
- autoimmun (AIH Typ1/SMA = TOP1, Typ2/LKM1, Typ3/SLA, AK-negativ/ evtl Checkpoint-Inhibitoreninduziert)
- septisch = multifaktoriell
- Intoxikationen
- Parazetamol = TOP1
- idosynkratisch ( = Reaktion auf Medikamente)
- e.g.: Phenprocoumon (TOP2), Antibiotika, Chelatbildner, Amiodaron, Chemotherapeutike/Zytostatika u.a.
- Knollenblätter- und Fliegenpilzvergiftung (u.a.)
- Drogen (Ecstasy v.a.)
- Narkosegase (Sevofluran, Enfluran)
- weitere (e.g. Frostschutzmittel)
- Phytotherapeutika
- vaskulär/zirkulatorisch
- hypoxisches Leberversagen (nach Reanimation/in jederlei Schock, akutes Rechtsherzversagen (e.g. Lungenembolie) = TOP Ursache insgesamt
- Budd-Chiari-Syndrom = thrombotischer Verschluss Vv. heapticae
- Verschluss V. Cava inferior (Tumore/Thromben bei Nierenkarzinom)
- sinusoidales Obstruktionssyndrom
- metabolisch
- ASH = Alkoholsteatohepatitis
- akuter M. Willson
- Eisen-Intoxikation
- mechanisch
- intraabdominelles Kompartment
- Pringlemanöver
- hämatoonkologisch
- Lymphome, akute Leukämie
- Metastasen (Mamma-CA, Bronchial, Melanom, Pankreas)
- hämatophagozytische Lymphohistiozytose (HLH) = Form der Histiozytose
- spezielle Formen
- HELLP
- akute Schwangerschaftsfettleber
- REYE-Syndrom
- Hitzschlag-bedingt
- kryptogen mind 30%
- akute Hepatitis
- ACLF = acute on chronic LF = Dekompensation einer vorbestehenden Leberzirrhose
- bakterielle Infektionen
- GI-Blutung
- Alkoholexzess
- Operationen
TOP-Ursachen ALV im Check
[Bearbeiten]- HAV
- HBV
- HEV
- Leptospirose
- Paracetamolintoxikation
- Knollenblätterpilz-Vergiftung
- Idiosynkrasie
- akute Alkoholhepatitis
- M. Willson
- akute Schwangerschaftsfettleber
Epidemiologie Statistik Kosten
[Bearbeiten]Einleitung - die große Lücke
[Bearbeiten]Wenn man die Häufigkeit der codierten DRG Diagnose Leberversagen in Deutschland pro Jahr vergleicht mit der Statistik der Todesursachen, bei der die Leberzirrhose auf Platz 3 oder 4 steht, dann erkennt man eine riesige Lücke zwischen beiden Zahlen. Das akute Leberversagen wird 500 bis 1000 mal pro Jahr codiert, die Zahl der Toten an Leberzirrhose liegt im Jahr um ein Vielfaches höher. Nun könnte man meinen, der Leberzirrhosepatient stirbt gar nicht im akuten Leberversagen, sondern vielleicht an GI Blutungen, Pneumonien oder an Unfällen. Das mag zum Teil auch so sein. Ein weiterer Grund für diese riesige statistische Lücke liegt aber möglicherweise darin, daß die dekompensierte Leberzirrhose und das Leberversagen bei Leberzirrhose nicht als akutes Leberversagen sondern als Leberzirrhose codiert wird. Die vielen Leberzirrhosepatienten werden auch sehr selten zur Lebertransplantation oder zu Leberersatzverfahren in entsprechende Zentren verlegt, sondern sie sterben sang- und klanglos in kleineren Krankenhäusern, im Pflegeheim oder zu Hause.
Statistik D
[Bearbeiten]400-500 Fälle/Jahr w:m 4:1 Durchschnittsalter 38 Jahre
Statistik Türkei
[Bearbeiten]Quelle:
- Turk J Gastroenterol. 2014 Feb;25(1):35-40. doi: 10.5152/tjg.2014.4231.
- Acute liver failure in Turkey: a systematic review.
- Kayaalp C1, Ersan V, Yılmaz S.
- 308 Patienten mit akutem Leberversagen,
- Ursachen:
- Hepatitis A (20.9%) bei Kindern
- Hepatitis B (34.7%)
- unbekannte Ursache des Leberversagens (18%)
- metabolisch (14%)
- davon Wilsonsche Leberkrankheit am häufigsten
- Vergiftungen
- Pilzvergiftungen (13 %)
- Feuerwerksvergiftungen zb mit gelbem Phosphor
- Medikamenteninduziertes Leberversagen (9%)
- Antituberkulostatika (3.2%)
- Paracetamol (0.7%)
- Überlebensrate nach Lebertransplantation n=118 65%
- Überlebensrate ohne Lebertransplantation n=178 36%
Pathologie Pathophysiologie
[Bearbeiten]Es kommt zu einem massiven Zelltod an Leberzellen. Mit der Folge
- der Ausschwemmung von Zellbestandteilen der sterbenden Leberzellen in den restlichen Körper
- einer mangelnden Syntheseleistung der noch verbleibenden funktionstüchtigen Hepatozyten
- einer mangelnden Entgiftung des Körpers an körpereigenen und fremden Stoffen
Symptome und Klinik
[Bearbeiten]- Letsymptome:
- Ikterus
- Gerinnungsstörung mit oder ohne Blutung (GI-Trakt, Nase, Haut etc.)
- Bewusstseinsstörung = hepatische Enzephalopathie
weitere
- Mundgeruch
- Flapping tremor
- arterielle Hypotonie durch fehlende Synthese von Vasokonstriktoren/verminderter Abbau Vasodilatatoren
- Hyperventilation
Diagnostik
[Bearbeiten]
- Ursache? --> Anamnese, Hepatitisserologie
- Sonografie: Buddchiari-Syndrom? Pfortaderthrombose? Stauung?
CAVE: Leberbiopsie akut kontraindiziert (Blutungsgefahr)
Übersicht
[Bearbeiten]- infektiös oder nicht infektiös , zB Hepatitis A
- Isolierung ja oder nein
- Quickwert
- Thrombozyten
- Transaminasen
- Bilirubin
- CHE
- Natrium
- Ammoniak
- Sonografie Leber, Milz, Aszites, Pfortader
- Gastroskopie Ösophagusvarizen, Fundusvarizen,
Transaminasen
[Bearbeiten]- GOT (nicht leberspezifisch),
- GPT (leberspezifisch),
- GGT (nicht leberspezifisch).
GPT
[Bearbeiten]Die GPT (ALAT) ist leberspezifisch (befindet sich in Hepatozyten). Eine Erhöhung des GPT >15-fach über der Norm zeigt eine akute hepatozelluläre Nekrose an. Eine geringe Erhöhung entsteht als Mitreaktion einer schweren Erkrankung.
GOT
[Bearbeiten]Die GOT(ASPAT) kommt vor in
- der Niere, der Leber, dem Pankreas,
- dem Herz, dem Gehirn, der Lunge, den Erythrozyten, den weißen Blutkörperchen vor
70% des Enzyms befinden sich in den Mitochondrien.
GGT
[Bearbeiten]Die GGT kommt in der Leber, der Niere, dee Milz, dem Herz, dem Pankreas und dem Gehirn vor. Transaminasen sind im Rahmen der Leberzirrhose, Karzinoms, Hepatitis, Leberischämie erhöht.
AP Alkalische Phosphatase
[Bearbeiten]Die AP kommt in den meisten Organen vor wie z.B. in Leber, Dünndarm, Leukozyten, Knochen. Mäßig erhöhtes AP findet man bei Hepatitiden, Leberzirrhose, Karzinomen der Leber, Knochenerkrankungen, Knochenmetastasen, CED, Bronchialkarzinom, Hypernephrom. AP und GGT eignen sich zur Verlaufskontrolle der Lebererkrankungen, die mit einer Cholestase eingehergehen wie z.B. Verschlussikterus aber auch Sepsis.
LDH (Laktatdehydrogenase)
[Bearbeiten]- Marker für eine hepatozelluläre Schädigung.
GLDH
[Bearbeiten]- Marker für eine hepatozelluläre Schädigung.
GLDH ist in der Perizentralregion der Hepatozyten lokalisiert und ist gut geeignet für die Verlaufsbeurteilung einer perizentralen Leberschädigung (Perizentralregion gilt als "letzte Wiese" der Leber, gilt als besonders anfällig für hypoxische Schäden). GLDH ist ein guter Indikator für hypoxische und toxische Schädigungen der Leber mit Lebernekrose.
Bilirubin
[Bearbeiten]Der große Teil des Bilirubins stammt aus dem Abbau des Häm und wird albumingebunden (indirektes Bili) zur Leber transportiert. Dort wird es glukuroniert und damit wasserlöslich (direktes Bilirubin) und anschließend in die Galle sezerniert.
Ursachen der Hyperbilirubinämie:
- prähepatisch z.B: durch Hämolyse
- intrahepatisch z.B. Hepatitis oder Parenchymschaden
- posthepatisch z.b. durch Cholestase
Bilirubinerhöhungen lassen sich oft erst in der Spätphase einer Leberkrankung nachweisen. Damit wird die Beeinträchtigung der Leberfunktion in der Frühphase unterschätzt. Außerdem gibt es viele Interaktionen im Häm - Katabolismus.
Lebersyntheseleistung
[Bearbeiten]Die Lebersyntheseleistung kann mit
- dem Quickwert (INR)
- dem Albumin,
- der Cholinesterase (CHE),
- dem Gerinnungsfaktor 5 (FV),
- dem Fibrinogen,
- dem AT3
gemessen werden. Eine verminderte Syntheseleistung äußert sich primär im Abfall des Quickwertes, des Faktor 5, des AT 3. Bei progredienter Leberinsuffizienz kommt es zusätzlich zur Verminderung des Albumingehaltes und erniedrigter CHE. Bei kritisch Kranken kann die Akut-Phase-Reaktion die Syntheseleistung der Leber verändern und daruch die Albuminkonzentration abfallen.
Therapie
[Bearbeiten]- Verlegung sinnvoll, notwendig, zumutbar?
- Ursache behandeln
- Antidot, wenn vorhanden
- NACCystein wird bei allen Formen des Leberversagens diskutiert --> Reduktion der Mortalität bei Henz 1/2
- Silibinin/Penicillin bei Knolleblätterpilz
- Schock/Sepsis behandeln
- Antivirale Therapie
- Antidot, wenn vorhanden
- hepatische Enzephalopathie behandeln
- Grad 0/I: Lactulose (2-3 Stuhlgänge pro Tag als Ziel)
- Grad II/III oder bei Therapieversagen Grad I: Ornithinaspartat
- hochkalorische Ernährung (30kcal/kg)/Glukoseersatz
- Steroide bei
- AIH
- ggf Idiosynkrasie
- Plasmapherese und Leberunterstützungsverfahren
- Lebertransplantation
Bei Beatmungspflichtigkeit: PEEP möglichst niedrig --> damit wenig Druck im Venensystem
Verlauf und Prognose
[Bearbeiten]Komplikationen
[Bearbeiten]- Infektionen
- Blutungen
- Akutes Nierenversagen
- Kreislaufversagen und pulmonale Komplikation
- metabolische Entgleisungen (Hypoglykämie, Azidose)
- Hirnödem
- Tod, hohe Letalität
Fälle
[Bearbeiten]
Geschichte der Krankheit
[Bearbeiten]Experten und Krankenhäuser
[Bearbeiten]Selbsthilfe
[Bearbeiten]Was kann ich als Betroffener selber tun ?
[Bearbeiten]Selbsthilfegruppen
[Bearbeiten]Fragen und Anmerkungen
[Bearbeiten]Literatur
[Bearbeiten]Links
[Bearbeiten]- A. Canbay et al.
- Akutes Leberversagen: Ein lebensbedrohliches Krankheitsbild
- Jahr2011,Deutsches Ärzteblatt,Nummer=108(42),Seiten=714-720
- Online=Übersichtsarbeit
