Innere Medizin kk: Parathormon
Zurück zur Übersicht
Parathormon
Allgemeines
[Bearbeiten]Das Parathormon, auch PTH abgekürzt, ist ein Peptidhormon, bestehend aus 84 Aminosäuren, welches in den Nebenschilddrüsen (Epithelkörperchen) gebildet wird. Die Hauptfunktion des Parathormons ist die Erhöhung der Calcium-Konzentration im Blut.
Ist der Calciumspiegel im Blut erniedrigt, schüttet die Nebenschilddrüse vermehrt Parathormon aus.
Biosynthese
[Bearbeiten]115
[Bearbeiten]Das Parathormon wird als Vorstufe 1 ( sogenanntes PräPro-Hormon (115 Aminosäuren)) in den Zellen der Nebenschilddrüse an membrangebundenen Ribosomen zusammengebaut.
90
[Bearbeiten]Dann wird wieder ein Teil der Kette abgespalten, so dass eine Vorstufe 2 (Pro-Parathormon (90 Aminosäuren)) entsteht.
84
[Bearbeiten]Durch Weiterverarbeitung im Golgi-Apparat entsteht das fertige Parathormon mit 84 Aminosäuren..
Abbau
[Bearbeiten]Das Parathormon besitzt nur eine Halbwertzeit von wenigen Minuten und wird sowohl in den Epithelkörperchen selbst, als auch in der Leber und der Niere abgebaut. Da nur ein sehr kleiner Anteil des Parathormons für die biologische Aktivität verantwortlich ist, entstehen bei der Proteolyse teilweise Zwischenprodukte, die noch biologische Aktivität aufweisen und im Blut nachweisbar sind.
Mechanismus und Steuerung der Sekretion
[Bearbeiten]Die PTH-Sekretion wird in Abhängigkeit von der Plasma-Calcium-Konzentration reguliert. Ein Anstieg über den Normalwert hemmt die PTH-Sekretion (negative Rückkopplung).
Bei einer erniedrigten Konzentration von 1 mmol/l ionisiertem Plasma-Calcium wird die maximale PTH-Ausschüttung erreicht und bei 1,25 mmol/l eine minimale Sekretionsrate von 10 %. Ein Anstieg über 1,25 mmol/l führt also zu keiner weiteren Senkung der PTH-Sekretionsrate. Es bleibt also eine basale Sekretionsaktivität erhalten.
Für diesen Regulationsmechanismus ist der 1993 entdeckte Calciumsensitive Rezeptor verantwortlich. Dabei handelt es sich um einen Rezeptor, der bei Aktivierung durch eine hohe Calcium-Konzentration verschiedene intrazelluläre Mechanismen in Gang setzt. Über den Inositolphosphatweg kommt es zur Erhöhung der cytoplasmatischen Inositoltriphosphat- und Diacylglycerin-Konzentration. Wahrscheinlich hemmt Inositoltriphosphat die Adenylylcyclase, so dass die cytoplasmatische cAMP-Konzentration abfällt und dadurch die Sekretion von Parathormon sinkt.
Wirkungen
[Bearbeiten]Induktion der Osteolyse ( Förderung des Knochenabbaus)
[Bearbeiten]PTH führt indirekt zur Reifung und Aktivierung der Osteoklasten ( knochenabbauende Zellen) und damit zu einer Calcium-Phosphat-Freisetzung aus dem Knochengewebe.
Die Osteoblasten und die Stromazellen des Knochens besitzen auch PTH-Rezeptoren. Bei Bindung von Parathormon an den Rezeptoren wird u. a. der Osteoklasten-differenzierende Faktor ( ODF, engl.: Osteoclast differentiating factor) in die Plasmamembran der Osteoblasten eingebaut. ODF interagiert mit RANK (Receptor aktivator of nuclear factor κB), einem Membranrezeptor, der von Osteoklasten exponiert wird und bei Aktivierung die Osteoklastogenese fördert. Eine negative Kalziumbilanz des Knochens tritt jedoch nur bei pathologisch erhöhten PTH-Konzentrationen auf.
Hemmung der Phosphatresorption
[Bearbeiten]PTH hemmt in der Niere die Phosphat-Reabsorption im proximalen Tubulus und erhöht die Calcium-Resorption im distalen Tubulus. Phosphat wird in erster Linie über einen Natrium-Phosphat-Kotransporter (NPT2) aus dem Primärharn zurück in die Nierenepithelzellen des proximalen Tubulus transportiert. Von dort gelangt Phosphat zurück ins Blut. Wenn über die Nahrung ausreichend Phosphat aufgenommen wird, hemmt Parathormon die Phosphatrückaufnahme in der Niere. Die Hemmung findet dadurch statt, dass unter der Parathormonwirkung der NPT2-Kotransporter internalisiert und in Lysosomen abgebaut wird. Dadurch wird die Zahl aktiver Transportmoleküle auf der Zelle stark reduziert.
Der Phosphatspiegel im Blut sinkt also, da mehr Phosphat mit dem Urin ausgeschieden wird. Dies ist durchaus sinnvoll, da dadurch im Blut wieder mehr freies ionisiertes Calcium vorliegen kann (das bei zu hoher Phosphatkonzentration mit diesem in der Niere einen schwerlöslichen Komplex bildet, der ausfällt und zur sogenannten Kalkniere führt).
Induktion der Biosynthese von Calcitriol
[Bearbeiten]Des Weiteren stärkt PTH die Aktivität der 1α-Hydroxylase, dem Schlüsselenzym der Calcitriol-Biosynthese, die vor allem in der Niere lokalisiert ist.
Klinik
[Bearbeiten]Blutwert (Normalwerte :
Parathormon im Serum: 12-72 ng/l bzw. 1,5-6,0 pmol/l
Erhöhte Blutwerte (Hyperparathyreoidismus):
- Entartete Epithelkörperchen ( Adenome oder selten [ Karzinome) unterliegen nicht mehr der kalziumabhängigen Sekretionssteuerung. Es kommt zur unkontrollierten Erhöhung des Parathormonspiegels (primärer Hyperparathyreoidismus) und dadurch zu einem zu hohen Calciumspiegel im Blut ( Hyperkalzämie).
- Auf einen zu niedrigen Calciumspiegel im Blut ( Hypokalzämie infolge von Nieren- Leber- oder Darmerkrankungen reagiert der Körper mit einer verstärkten Sekretion von Parathormon (sekundärer Hyperparathyreoidismus) durch Hyperplasie der Epithelkörperchen.
- Wird die Ursache für einen sekundären Hyperparathyreoidismus plötzlich therapiert (z.B. Nierentransplantation) bleibt die Basalsekretion vom Parathormon aufgrund der reaktiven Epithelkörperchenhyperplasie erhöht (tertiärer Hyperparathyreoidismus). Folge ist eine Hyperkalzämie.
- Im Rahmen von Krebskrankheiten (Lungenkrebs, Brustkrebs, Prostatakarzinom, Plasmozytom) kann es zu einer paraneoplastischen Hyperkalzämie kommen. Die entarteten Zellen bilden ein dem Parathormon verwandtes Peptid (PTHrP), welches wie Parathormon wirkt ( Pseudohyperparathyreoidismus).
Erniedrigte Blutwerte (Hypoparathyreoidismus):
- Nach Schilddrüsenoperationen, Epithelkörperchenadenomentfernung oder autoimmun kann ein Parathormonmangel entstehen. Es kommt zum Absinken des Kalziumspiegels und in der Folge zur hypokalzämischen Tetanie. Die Konstellation Hypokalzämie, Hypomagnesiämie und Hyperphosphatämie bei normaler Nierenfunktion sowie Ausschluss einer Malassimilation deutet auf eine Funktionsstörung der Epithelkörperchen hin. Ein erniedrigter Blutspiegel von Parathormon beweist die Diagnose Hypoparathyreoidismus.
Parathormon PTH Hinweise zur Blutabnahme:
[Bearbeiten]- Material: 1 ml Serum oder 1 ml EDTA Blut
- Blutentnahme morgens nüchtern
- schnelle Degradation durch Proteasen d.h schneller Abfall der PTH-Aktivität
- Stabilität bei Raumtemperatur: 2 Stunden
- Stabilität bei Kühlung (4°C): 8 Stunden
- Bei längerer Transportdauer Serum tiefgefrieren (<20°C ) und tiefgefrorener Transport ins Labor
Fehleranfällige Bestimmung !
Normalbereich
10-65 pg/ml oder 1,48 - 7,63 pmol/l
Regulation der PTH Ausschüttung durch das ionisierte Calcium im Blut
[Bearbeiten]Die PTH-Abgabe der Nebenschilddrüse wird hauptsächlich durch die Konzentration des ionisierten Calziums reguliert:
- bei sinkendem oder zu niedrigem Calciumspiegel steigt die PTH ausschüttung
- bei steigendem oder zu hohem Calciumspiegel sinkt die PTH ausschüttung
- bei hohem 1,25(OH)-Vitamin D3 spiegel sinkt die PTH ausschüttung
Die Halbwertszeit des PTHs im Blut ist kleiner als 2 Minuten!
Parathormon erhöht
[Bearbeiten]und Calciumspiegel erhöht
[Bearbeiten]- primärer Hyperparathyreoidismus
- Adenom
- Hyperplasie
- Karzinom
und Calciumspiegel erniedrigt
[Bearbeiten]- sekundärer Hyperparathyreoidismus
- Magen-Darm-Erkrankungen zb Sprue
- Vitamin D-Mangel
- Niereninsuffizienz
- Pseudo-Hypoparathyreoidismus:
- PTH-Rezeptor-Defekt (Endorgan-Resistenz)
- Hypocalciämie und Hyperphoshatämie
- Vit. D-Mangel, Rachitis, Osteomalazie
- ektope Parathormonbildung von Tumoren (selten)
Parathormon erniedrigt
[Bearbeiten]und Calciumspiegel normal
[Bearbeiten]- Wahrscheinlich Fehlbestimmung
- Abnahme wiederholen und auf schnelle Verarbeitung achten, evt tiefgefrieren
und Calciumspiegel erniedrigt
[Bearbeiten]- Hypoparathyreoidismus
und Calciumspiegel erhöht
[Bearbeiten]- tumorbedingte Hypercalciämie
- Sarkoidose (M. Boeck)
- Vitamin D-Überdosierung
- Hyperthyreose
- Milch-Alkali-Syndrom
Untersuchung der Nebenschilddrüsen
[Bearbeiten]Um die Funktion der Nebenschilddrüse zu messen bestimmt man folgende Werte :
- Parathormon im Blut.
- Calcium im Blut,
- Phosphat im Blut,
Weitere Untersuchungsmöglichkeiten
[Bearbeiten]- Ultraschall
- Calcium im Sammelurin
- Nebenschilddrüsenszintigrafie mit Methoxy-isobutyl-isonitril (MIBI)
- Computertomografie CT
- Kernspintomografie MRT
- stufenweise Blutabnahme aus der Vena jugularis interna
- Antikörper gegen die Nebenschilddrüse
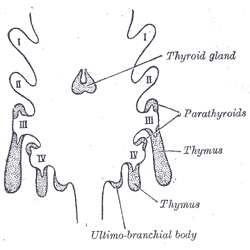
Entwicklung der Nebenschilddrüse
[Bearbeiten]Kiemenbögen von der Seite
Entwicklung der Epithelkörperchen aus den Schlundtaschen 3 und 4
Parathyreoids = Epithelkörperchen = Nebenschilddrüsen
Rachen mit Kiemenbögen bei einem 26 Tage alten Embryo
Link
[Bearbeiten]Literatur
[Bearbeiten]- Rainer Klinke, Stefan Silbernagl (Hrsg.): Lehrbuch der Physiologie. 4. korrigierte Aufl., Georg Thieme Verlag, Stuttgart 2003, ISBN 3-13-796004-5
- Attila Fonyó, M.D., D.Sc. (Hrsg.): Principles of Medical Physiology (engl.). 1. Aufl., Medicina Publishing House Co., Budapest 2002, ISBN 9-63-242726-2
Wo findet man Literatur zum Thema Nebenschilddrüse und Parathormon
[Bearbeiten]Wo findet man aktuelle Neuigkeiten und Infos über die Nebenschilddrüse ?
- Suchen in den Google News mit dem Stichwort Nebenschilddrüse bzw. Parathormon
- Suchen im Deutschen Ärzteblatt Archiv mit dem Stichwort Nebenschilddrüse bzw Parathormon
- Suchen in der Medical Library of North America PubMed mit dem Stichwort parathyroid gland bzw. parathyroid hormone
- http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?DB=pubmed
- Suchen in Pubmed Stichwort: parathyroid gland deutsche medizinische wochenschrift
- Suchen in Pubmed Stichwort: parathyroid gland and new england journal of medicine
- Suchen in Pubmed Stichwort: parathyroid gland and lancet
Links
[Bearbeiten]- http://www.insensu.de/HypoparaLinks/AbbottPTH.pdf
- Sehr fundierter Artikel zur Parathormonbestimmung im Blut