Innere Medizin kk: Scharlach
Zurück zur Übersicht
Scharlach ist als Kinderkrankheit sehr häufig und wird durch besondere Toxine der Gruppe A Streptokokkken (GAS) hervorgerufen. Zwar existiert keine Impfung, die GAS sind jedoch in der Regel sehr gut auf Penicillin empfindlich und sollten wenn sie diagnostiziert wurden, auch konsequent behandelt werden. Bei der Einordnung der bakteriellen Tonsillopharyngitis und der sich daraus ergebenden Therapie gibt es immer wieder einige Unklarheiten, die mit speziellen Scores verringert werden sollen. Meldepflicht für Scharlach besteht in einzelnen Bundesländern.
Basics für Eilige
[Bearbeiten]Scharlach:
Beginn:Tonsillopharyngitis und Fieber
Später: Stecknadelkopfgroßes Exanthem
- samtig-rau
- periorale Blässe
- Himberzunge
- Schuppung
virale Tonsillopharyngitis viel häufiger als bakterielle
Center-Score (Alter und vier Kriterien)
Titel Krankheitsnummer ( ICD )
[Bearbeiten]- A38 Scharlach
Inkl.:Scarlatina
- J02.0 Streptokokken-Pharyngitis
plus B95.0 Streptokokken, Gruppe A, als Ursache von Krankheiten, die in anderen Kapiteln klassifiziert sind
Die Meldepflicht für Scharlach ist in Deutschland nicht bundesweit einheitlich, in
- Brandenburg
- Sachsen
- Sachsen-Anhalt
- Thüringen
ist Scharlach als solcher meldepflichtig, in allen Bundesländern sind schwere Komplikationen, wie die Puerperalsepsis und der Tod an Scharlach meldepflichtig. Leiter von Gemeinschaftseinrichtungen müssen bei Auftreten von Scharlach in ihrer Einrichtung das Gesundheitsamt informieren, um die Weiterverbreitung zu verhindern.
Erreger
[Bearbeiten]Streptococcus pyogenes/ GAS besitzt als Reservoir ausschließlich den Mensch, bei dem er vor allem im Winter die Rachenschleimhäute kolonisieren kann ohne zwingend Symptome zu verursachen. Scharlach wird nur von GAS ausgelöst, die ein spezielles Exotoxin bilden, welches das typische Exanthem, Enanthem und Fieber verursacht. GAS ohne Toxin können also keinen Scharlach machen.
S. pyogenes ist noch für viele andere häufige Erkrankungen verantwortlich, die von weniger gefährlichen Symptomen wie
- Atemwegsbeteiligungen und Tonsillitis,
- Otitis media und
- Hautmanifestationen, z.B. Impetigo contagiosa
über invasive Kranheitsbilder mit u.U.schwerem Verlauf wie Pneumonien und Erysipel, bis hin zu aggressiven Sonderformen wie der nekrotisierenden Fasziitis und dem STS(L)S (Streptokokken-Toxic-Schock-Like-Syndrome) reichen.
Auch postinfektiös können die GAS zu Beeinträchtigungen führen, da nach einer GAS-Infektion
- akutes Rheumatisches Fieber (durch Antigen-Mimikry)
- akute Glomerulonephritis ( durch Ag-Ak-Komplexe)
auftreten können.
Infektion
[Bearbeiten]Die Ansteckung erfolgt via Tröpfcheninfektion, was zu einer schnellen Verbreitung der Atemwegsinfekte bei engem Zusammenleben in Gemeinschaftsunterkünften erklärt. Theoretisch kann S.pyogenes auch über Lebensmittel, Trinkwasser oder eitrige Hautinfektionen übertragen werden. Die Inkubationszeit beträgt 2-7 Tage. Der Scharlach wird durch ein Exotoxin spezieller GAS hervorgerufen, von dem es zwei verschiedene Versionen gibt. Nach durchgemachter Infektion besteht gegen das Toxin, was die Erkrankung hervorgerufen hat, Immunität, theoretisch kann man Scharlach also mindestens 2 mal bekommen (2. Infektionen sind aber eher selten,). Da sich aber die Immunität nicht gegen das ganze Bakterium richtet ist man nach Scharlach nicht gegen Streptokokken Angina (ohne Scharlach) oder andere GAS-Infektionen geschützt.
Kontagiosität besteht ohne Antibiotika-Gabe bis zu 3 Wochen, unter Antibiotika-Therapie sind die Patienten nach spätestens 48h nicht mehr ansteckend.
Epidemiologie
[Bearbeiten]GAS-Infektionen des Rachens insgesamt sind die häufigsten bakteriellen Erkrankungen im Kindesalter, in Deutschland hat jeder 4te mindestens einmal in seinem Leben Scharlach gehabt. Am häufigsten kommt der Scharlach im Kleinkindes- bis Grundschulalter vor, jedoch ist eine Erkrankung in jeder Altersgruppe möglich. Saisonal gehäuft tritt Scharlach vor allem von Oktober bis März auf. Da Scharlach nur in manchen Bundesländern meldepflichtig ist, gibt es keine deutschlandweiten Zahlen.
Pathogenese und Pathophysiologie
[Bearbeiten]S.pyogenes verursacht an sich Atemwegsinfektionen und Tonsillitiden, wenn die Bakterien allerdings noch von einem Prophagen zusätzliche DNA erhalten haben, die für ein spezielles pyrogenes Exotoxin (PSE) A oder C codiert, können sie Scharlach auslösen. Erst dieses Toxin macht die Streptokokken-Tonsillitis zum Scharlach, denn es wirkt im Körper als Superantigen, was in kürzester Zeit eine große Zahl T-Lympozyten aktiviert und zu massiver Zytokin-Bildung führt. Durch die Zytokine entwickelt der Körper Fieber und das spezielle Scharlach-Exanthem, dies kann aber auch bis zur Sepsis führen. Weitere wirksame Pathogenitätsfaktoren der GAS sind zum Beispiel das Streptolysin, mit dem die Bakterien eine Zell-Lyse induzieren können, Enzyme für die Gewebsinvasion und Strukturen zum Phagozytoseschutz (Kapsel und M-Protein).
Symptome und Klinik
[Bearbeiten]
Die Erkrankung beginnt recht plötzlich mit
- Halsschmerzen mit Enanthem,
- eventuell eitrig belegten Tonsillen,
- und eventuell Hohem Fieber
Das „Eventuell“ deutet schon an, dass die Stärke der Symptome ganz unterschiedlich sein kann, von nur geschwollenen Hals-Lympknoten, bis zu Fieber mit Tachykardie und Kopf- und Leibschmerzen. Bei Kindern kann zu starken Bauchschmerzen noch Erbrechen und Durchfall dazukommen. Die Zunge ist anfangs belegt, und wird nach ein paar Tagen zur sogenannten Himbeerzunge, was heißt, dass die Papillen vergrößert sind und sich die oberen Zellschichten abschuppen.
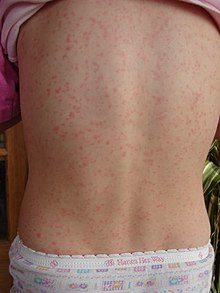
Nach 2-3 Tagen erscheint das stecknadelkopfgroße papulöse Exanthem, welches
- sich samtig-rau anfühlt,
- sehr dicht steht und nicht konfluiert,
- in den Achseln und in der Leiste beginnt
- und sich auf Hals und Extremitäten zentrifugal ausbreitet.
Das Exanthem verschwindet nach 6-9 Tagen, bei Antibiotika-Therapie unter Umständen schneller. Typisch sind die roten Wangen unter Aussparung des Mund-Nase-Dreiecks. Nach 2 bis 4 Wochen schuppt sich die Haut.
Diagnostik
[Bearbeiten]Die typische Befundkonstellation, also hohes Fieber, eitrige Tonsillitis und das Vollbild des feinfleckigen Exanthems, ist klinisch recht eindrucksvoll und für erfahrene (Kinder-)Ärzte eine reine Blickdiagnose. Um die Diagnose zu sichern können verschiedene mikrobiologische Nachweise Abstrich der (eitrigen) Tonsillen herangezogen werden
- Schnelltests zum Ag-Nachweis: geringe Sensitivität, aber sehr gute Spezifität. Wenn zur Klinik noch ein positives Testergebnis kommt, sollte sofort mit einer Antibiotikatherapie begonnen werden. Ist der Test negativ, der Verdacht aber klinisch da, sollte man
- eine Kultur anlegen, wobei man am besten mindestens 2 Abstriche entnehmen sollte.
→ Bei der Entnahme darauf achten, nicht mit der übrigen Mundschleimhaut in Kontakt zu kommen, sonst ist das Kulturergebnis vielleicht verfälscht.
- Serologie wie Antistreptolysin-Antikörper kann man bestimmen (bei akutem Infekt muss mindestens ein 4facher Titeranstieg nachgewiesen werden), ist aber bei akuten Infektionen keine große Rolle.
Erst bei Verdacht auf Post-Streptokokken-Erkrankungen ist eine Serologie sinnvoll und notwendig. -
Differentialdiagnosen
[Bearbeiten]Die großen drei der (Kinder-)Exantheme lassen sich mal besser, mal schlechter voneinander abgrenzen:
Scharlach: hohes Fieber und Halsschmerzen,
Exanthem sehr feinfleckig und samtartig-rau, nichtkonfluierend
Mundkinndreieck frei, Himbeerzunge
DD Röteln: nur leichtes Fieber, kaum Symptome, schwaches nichtkonfluierendes Exanthem,
Lymphadenopathie
DD Masern: hohes Fieber, starker Husten, Angina, Koplickssche Flecken,
Grobfleckiges konfluierendes Exanthem
Anamnestisch kann man noch abkären ob es sich alternativ um ein arzneimittelinduziertes Exanthem handelt.
Als alternative Ursache kommen bei Scharlach und schweren anderen GAS-Infektionen immer auch Staphylokokken in Betracht: manche Staph-aureus Stämme produzieren ebenfalls ein Exotoxin (Epidermolysin), was exfoliative schälende Hautveränderungen auslöst und wesentlich schneller als der Streptokokken- Scharlach (am 4. oder 5. Tag.) zur Schuppung führt.
Eine weiter Differentialdiagnose ist die Kawasaki -Vaskulitis, die aber ein sehr seltener "Kolibri" ist.
Tonsillopharyngitis ohne Exanthem
[Bearbeiten]Bei GAS-Tonsillopharyngitis ohne Exanthem ist es unter Umständen schwierig, die Diagnose einer bakteriellen Infektion zu stellen, allerdings genauso wichtig, da die peri- und postinfektiösen Komplikationen auch hier auftreten können. Zur Objektivierung der Symptome hat man den sogenannten Center Score eingeführt, der die Wahrscheinlichkeit angibt, mit der der eine GAS-Tonsillitis und nicht eine virale Entzündung (was sehr viel häufiger ist!) vorliegt.
Center Score
Je ein Punkt für 0 Punkte für -1 Punkt für
----------------------------------------------------------------------------------------
x Alter >3 bis <15 Jahre 14>Jahre<44 >43 Jahre
x fehlender Husten
x geschwollene vordere Halslymphknoten
x eitrige oder geschwollene Tonsillen
x Fieber über 38°C
Auswertung: 0-1 = negativ
2-3 = GAS fraglich, → Diagnostik nicht zwingend erforderlich
4-5 = dringender Verdacht (>50% wahrscheinlich, dass GAS-Tonsillitis) → Mikrobiologie
Ab einem Score von mindestens drei wird bei Kindern und Jugendlichen unter 16 Jahren ein Schnelltest aus dem Rachenabstrich empfohlen.
Merke: Ein positiver Test ohne entsprechende Klinik hat keine therapeutische Konsequenz, da der Test nicht zwischen Besiedelung und Infektion zu unterscheiden vermag!
Komplikationen
[Bearbeiten]Komplikationen sind selten, erst recht unter adäquater Therapie. Die Atemwegsinfektion kann sich zu einer Sinusitis, einer Otitis Media oder sogar einer Pneumonie entwickeln; die eitrige Tonsillitis kann ulzerieren oder sich zu einem Peritonsillarabszess auswachsen. Wird sehr viel Toxin produziert bekommen vor allem Kinder Gastrointestinale Beschwerden mit Erbrechen und Durchfall, was bis zum Kreislauf-Versagen führen kann. Auch eine Myokarditis, sowie Krämpfe und Benommenheit sind im Rahmen der Erkrankung möglich, bei akut septischem Verlauf kann es auch zur GAS-Meningitis und Hirnvenenthrombose kommen. → alle diese Komplikationen sind schwerwiegend aber selten und sollten mit rechtzeitiger Therapie vermieden werden.
Postinfektiöse Komplikationen der GAS-Infekte, die nach ein bis zwei bis 3 Wochen auftreten, sind
- das akute Rheumatische Fieber: durch Antigen-Mimikry der GAS-Antigene wenden sich die Entzündungszellen nach der Infektion gegen körpereigene Strukturen, was zu Polyarthritis, Karditis und ZNS-Manifestationen führen kann(Chorea Minor). Das rheumatische Fieber tritt nur nach Racheninfektionen auf.
- die Poststreptokokken-Glomerulonephritis, welche dadurch verursacht wird, dass Antigen-Antikörper-Komplexe die glomeruläre Basalmembran „verstopfen“ und eine Entzündung hervorrufen.
Labor
[Bearbeiten]Die Laborbefunde sind relativ unspezifisch und für die Diagnostik nicht entscheidend:
- Leukozyten mit toxischer Granulation
- erhöhtes CRP
- vermehrt Eosinophile
- erhöhte BSG
Findet sich allerdings eine deutliche Lymphozytose sollte immer an virale Infekte gedacht werden, die ebenfalls und viel häufiger eine Tonsillopharyngitis hervorrufen, sowie an EBV.
Therapie
[Bearbeiten]Bei eindeutiger Scharlach-Diagnose und mikrobiologischem GAS-Nachweis sollte sofort mit einer Antibiotika-Therapie begonnen werden.
- Penicillin V 100.000 IE/kgKG/Tag für 10 Tage, in zwei bis drei Dosen pro Tag (bei Allergie: Erythromycin, aber hierfür ist ein Antibiogramm nötig, da es Resistenzen der GAS gibt)
--> Bei adäquater Therapie gehen die Symptome innerhalb weniger Tage zurück.
- zusätzlich dazu symptomatische Therapie mit Fiebersenkung und Schmerzlinderung (Paracetamol oder Ibuprofen).
Unter Therapie ist die Infektiösität nach einem Tag beendet, zwei Tage sollte der Erkrankte aber mindestens größere Menschenansammlungen meiden. Bei Ausbrüchen in Gemeinschaftseinrichtungen kann ausnahmsweise auch ohne Diagnostik und Klinik therapiert werden, wenn damit die weitere Ausbreitung verhindert wird, hierüber muss man das Gesundheitsamt benachrichtigen. Alle schwerwiegenden Komplikationen sollten unbedingt stationär mit i.v. Therapie behandelt werden. Bei der Tonsillopharyngitis ohne Exanthem ist die Therapieentscheidung schwieriger:
- Liegt der Center-Score über 3-4 und ist der Schnelltest positiv, sollte ebenfalls Penicillin gegeben werden,
- in Zweifelsfällen sollte man lieber von einer Antibiotika-Gabe absehen, da sie hier nicht viel Nutzen bringt.
- Denn akute virale Tonsillitiden, die sehr viel häufiger sind, heilen meist von selbst und müssen nur, wenn überhaupt, symptomatisch behandelt werden.
Treten im Rahmen der Tonsillopharyngitis Komplikationen auf (Otitis media, Peritonsillarabszess) sollte dagegen auf jeden Fall antibiotisch therapiert werden. Bei immer wieder rezidivierenden Tonsillitiden sind meistens eher Bakterien verantwortlich, was man dann gezielt untersuchen und auch therapieren sollte. Über eine Tonsillektomie sollte man sehr gründlich nachdenken und die Indikation nicht zu lax stellen, denn die Komplikationsrate dieser OP ist doch erstaunlich hoch
Prophylaxe
[Bearbeiten]Eine Impfung gibt es nicht, Hygienemaßnahmen, Expositionsprophylaxe (Erkrankte bleiben zu Hause, vor allem wenn sie in einer Position sind, in der sie viele Leute anstecken könnten) und rechtzeitige konsequente Therapie des Scharlach sind die einzige Sicherung vor Weiterverbreitung der Infektion und damit auch vor Komplikationen und den Streptokokken-Folgeerkrankungen.
Als Sekundär-Prophylaxe für die Früherkennung einer akuten Glomerulonephritis (GN) kann man 2 Wochen nach Krankheitsbeginn eine Urinuntersuchung anschließen, da Mikroämaturie nach beendeter Krankheit ein Frühzeichen für GN ist, die durch die Antibiotika-Therapie nicht sicher verhindert werden kann.
Prognose und Verlauf
[Bearbeiten]Die Prognose des Scharlach ist bei Antibiotika-Gabe über 10d sehr gut, Komplikationen sind selten. Die Tonsillopharyngitis heilt in der Regel vollständig aus, auch wenn im Zwifelsfall kein Antibiotikum gegeben wurde.
Fälle
[Bearbeiten]Fragen,Anmerkungen
[Bearbeiten]Literatur
[Bearbeiten]Links
[Bearbeiten]Alles über Stpc. Pyogenes auf der RKI-Website
Hilfestellung zur Therapie der Tonsillopharyngitis/ Halsschmerzen
auch über:
- http://www.degam.de/leitlinien-51.html
- www.streptococcus.de
Beratung und Spezialdiagnostik: Nationales Referenzzentrum für Streptokokken
