Innere Medizin kk: pfortaderthrombose
Zurück zur Übersicht
Das Wichtigste
[Bearbeiten]
- Die Pfortaderthrombose ist eine seltene Erkrankung.
- Meist ist sie sekundär, d.h Folge einer anderen Leber- oder Pankreaserkrankung.
- Primäre Pfortaderthrombosen sind selten.
- Die beste Untersuchungsmethode ist das CT des Abdomens mit Kontrastmittelgabe.
Krankheitsnummer ICD Klassifikation
[Bearbeiten]Definition, englische Bezeichnung und Abkürzungen
[Bearbeiten]Einteilungen
[Bearbeiten]akut - chronisch
[Bearbeiten]Primär
[Bearbeiten]- Keine Ursache erkennbar
Sekundär bei Thrombophilie
[Bearbeiten]Sekundär bei Lebererkrankung
[Bearbeiten]- HCC
- CCC
- Leberfiliae
Sekundär bei Gallenwegserkrankung
[Bearbeiten]- Cholangitis , Cholezystiti
- Choledocholithiasis
- Aufstau der Gallenwege
Sekundär bei Pankreaserkrankung
[Bearbeiten]- Pankreatitis
- Pankreas Carcinom
Sekundär bei Malignom - Sekundär bei benigner Grunderkrankung
[Bearbeiten]Ätiologie Ursachen
[Bearbeiten]Epidemiologie Statistik Kosten
[Bearbeiten]Pathologie Pathophysiologie
[Bearbeiten]Symptome und Klinik
[Bearbeiten]Diagnostik
[Bearbeiten]Übersicht
[Bearbeiten]- CT + KM
- Sono
- Laborwerte D-Dimer, Leberwerte
CT mit Kontrastmittelgabe
[Bearbeiten]Die beste Untersuchungsmethode. Die Thrombose stellt sich gegenüber den mit Kontrastmittel angefärbten Leberarterien als hypodens und nicht durchblutet dar.
Der Ultraschall
[Bearbeiten]Prinzipiell ist der Ultraschall gut geeignet, eine Pfortaderthrombose zu sehen. Da man die Thrombose aber nur im Farbdoppler sicher erkennt und dieser routinemässig in der Leber selten genutzt wird, wird die Pfortaderthrombose im Ultraschall gerne übersehen.
Laborwerte
[Bearbeiten]Das erhöhte D-Dimer und die erhöhten Leberwerte sind unspezifische Hinweise für eine Pfortaderthrombose.
Therapie
[Bearbeiten]- Antikoagulation
Verlauf und Prognose
[Bearbeiten]Fälle
[Bearbeiten]Fall 1 Gallestau bei Stein im DHC zusätzlich intrahepatiche Pfortaderthrombose, männlich, 80 Jahre alt
[Bearbeiten]Kommentar
[Bearbeiten]- Im Ultraschall ist die Pfortaderthrombose leicht zu übersehen
- Ein Gallestau kann auch einmal eine Pfortaderthrombose auslösen
Diagnosen:
[Bearbeiten]- Thrombose des rechten Pfortaderhauptstammes
- Cholezysto- und Choledocholithiasis
- Erhöhte Transaminasen- und Cholestaseparameter
- Teilthrombose der A. mesenterica superior
- Pleuritis nach viralem Infekt
- Diastolische Compliancestörung I bei gut erhaltener Pumpfunktion (LVEF 65 %)
- Chronisch obstruktive Lungenerkrankung (GOLD II)
- Zustand nach Knie-TEP-Implantation rechts
- Kardiovaskuläre Risikofaktoren:
- Arterielle Hypertonie
- Hyperlipidämie
- Ex-Nikotinabusus
Therapieempfehlung / Medikation:
[Bearbeiten]- ASS 100 mg Pause
- Ramipril 5 mg 1-0-1
- Atorvastatin 20 mg 0-0-1
- Pantoprazol 40 mg 1-0-0
- Salbutamol 1 – 2 Hub bei Bedarf
- Ultibro 1 Hub
- Ciprofloxacin 500 mg 1-0-1
- Metronidazol 400 mg 1-0-1
- Novalgin 500 mg bei Bedarf
- Clexane 1,0 ml s.c. 1-0-1
Anamnese
[Bearbeiten]Selbständige Vorstellulng wegen atemabhängigen Schmerzen im unteren Thoraxbereich ventral bzw. Oberbauch seit ca. 1 ½ Stunden. Keine eigentliche Dyspnoe. Vor kurzem sei er „erkältet“ gewesen und hatte Husten. Im März ist eine Koronarangiographie gewesen, jedoch ohne Intervention. Vegetative Anamnese: Kein Nachtschweiß, kein Fieber, kein Schüttelfrost, keine Luftnot, kein Husten, kein Auswurf, keine Gewichtsabnahme, normaler Appetit, keine Übelkeit, kein Erbrechen, normaler Stuhlgang, kein Durchfall, normaler Durst, normale Miktion, keine Nykturie, Nikotin: 6-7 Zigaretten/d, Alkohol: 1 Bier/d.
Körperlicher Befund
[Bearbeiten]80-jähriger Patient in reduziertem Allgemeinzustand und normalem Ernährungszustand. Größe 182 cm, Gewicht 75 kg. Wach, allseits orientiert, reagiert adäquat. Haut warm und trocken, Hautcolorit unauffällig, sichtbare Schleimhäute gut durchblutet, Körpertemperatur 36,1 Grad. Blutdruck bei Aufnahme 161/79 mmHg, Herzfrequenz 68/min Kopf und Hals altersentsprechend beweglich, kein Klopfschmerz, keine Meningismuszeichen, Schilddrüse nicht vergrößert, Pupillen isokor, mittelweit, konsensuelle Lichtreaktion, Visus gut, Gehör: unauffällig. Keine Lippenzyanose, Zunge trocken, gerade herausgestreckt, gelblich belegt. Rachengebilde reizlos. Stimme und Sprache klar und intakt. Jugularvenen nicht gestaut. Pulmo: Klopfschall sonor, Atemgeräusch vesikulär, keine Rasselgeräusche. Atemfrequenz 29/min. O²-Sättigung 97 %. Herzaktion rhythmisch, Herztöne rein, kein pathologisches Geräusch auskultierbar. Abdomen nicht adipös, gebläht, regelrechte Darmgeräusche, kein Druckschmerz, keine Abwehrspannung, keine Resistenzen tastbar, Nierenlager beidseits klopfschmerzfrei. Wirbelsäule altersentsprechend beweglich, kein Klopfschmerz, keine peripheren Ödeme, Fußpulse allseits regelrecht tastbar. Neurologischer Status: orientierend unauffällig.
Epikrise
[Bearbeiten]Die stationäre Aufnahme des Patienten erfolgte aufgrund von atemabhängigen Thoraxschmerzen, die bei passender Anamnese als eine Pleuritis zu deuten sind. Nebenbefundlich fiel uns ein Hautikterus mit erhöhten Cholestaseparametern und erhöhten Transaminasen auf. In der Sonographie zeigte sich anfangs kein wegweisender Befund, weshalb ein CT des Abdomens durchgeführt wurde. Darin konnten wir eine Thrombosierung des rechten Pfortaderhauptstamms mit einer Erweiterung des DHC eruieren. Zusätzlich zeigte sich eine Teilthrombosierung der A. mesenterica superior. Die nachfolgende Kontrollsonographie zeigte mehrere Gallensteine und einen Stein im DHC. Da eine ERCP in domo nicht möglich ist, haben wir uns nach telefonischer Rücksprache für eine Verlegung entschieden. Wir danken für die rasche Übernahme.
Labor
[Bearbeiten]- unauffällig Na, K, Harnstoff, Kreatinin, kleines Blutbild, TSH, INR
- Bilirubin 6,5 mg/dl
- direkt 6,1
- indirekt 0,4
- GOT 432 U/l
- GPT 374 U/l
- GGT 485 U/l
- AP 166 U/l
- CRP 0,67 ; 4,39 ; 3,42
- INR 1,05 , Quick 93 %
EKG bei Aufnahme
[Bearbeiten]Sinusrhythmus, Linkstyp, Herzfrequenz 85/min., AV-Block I, QRS/QT in der Norm.
Röntgen - Thorax pa+lat.li.
[Bearbeiten]Keine Voraufnahmen zum Vergleich vorhanden. Radiologisch unspezifische Lungentransparenzminderung bds. supradiaphragmal. Keine abgrenzbare Pneumonie. Im 2. Zwischenrippenraum rechts rundförmiger Schatten (am ehesten Artefakt vom Hemdknopf). Lungen allseits an der Thoraxwand anliegend. Keine ausgedehnten Ergüsse. Diffuse Vermehrung des Interstitiums, die im Rahmen alter pneumosklerotischer Veränderungen beurteilt werden kann. Trachea und Mediastinum sind regelrecht dargestellt. Normal großes, regelrecht konfiguriertes Herz. Beurteilung: Kein Nachweis einer Pneumonie. Beidseitige Unterlappenbronchitis kommt in Frage. Am ehesten Artefakt im 2. Zwischenrippenraum rechts.
Abdomensonographie 1
[Bearbeiten]Leber deutlich feinknotig verdichtet, keine sicheren umschriebenen Strukturveränderungen, kaudaler Leberrand abgerundet, glatt, homogen echoreich. Lebervenen nicht gestaut. Gallenwege eingeschränkt beurteilbar, max. Weite des DHC 7 mm. Gallenblase gut beurteilbar, grenzwertig groß, normale Form, multiple unregelmäßige Strukturen intraluminär, Neopl.? Pankreas: Eingeschränkt beurteilbar, normale Form, echoreich. Milz gut beurteilbar, normal groß, echonormales homogenes Binnenreflexmuster, keine fokalen Veränderungen, Hilus frei. Rechte Niere annähernd normal groß, verbreiterter Sinus renalis, gering verschmälerter Parenchymsaum. Linke Niere annähernd normal groß, verbreiterter Sinus renalis, gering verschmälerter Parenchymsaum. Harnblase gut beurteilbar, orthotop gelegen, unauffällige Wandverhältnisse, intraluminal keine pathologischen Echostrukturen, normale Organgröße. Abdominelle Gefäße Normalbefund.
Transthorakale Echokardiographie
[Bearbeiten]Beurteilung: Normal weiter linker Ventrikel mit guter systolischer Funktion. EF 65 %. Diastolische Dysfunktion I. Grades. Leichtgradige Hypertrophie. Normal weiter rechter Ventrikel. Keine höhergradige Fehlfunktion der Aorten-, Mitral- und Trikuspidalklappe. Kein Hinweis auf pulmonale Hypertonie. Kein Perikarderguss. Minimale Pleuraergüsse links. Sinusrhythmus.
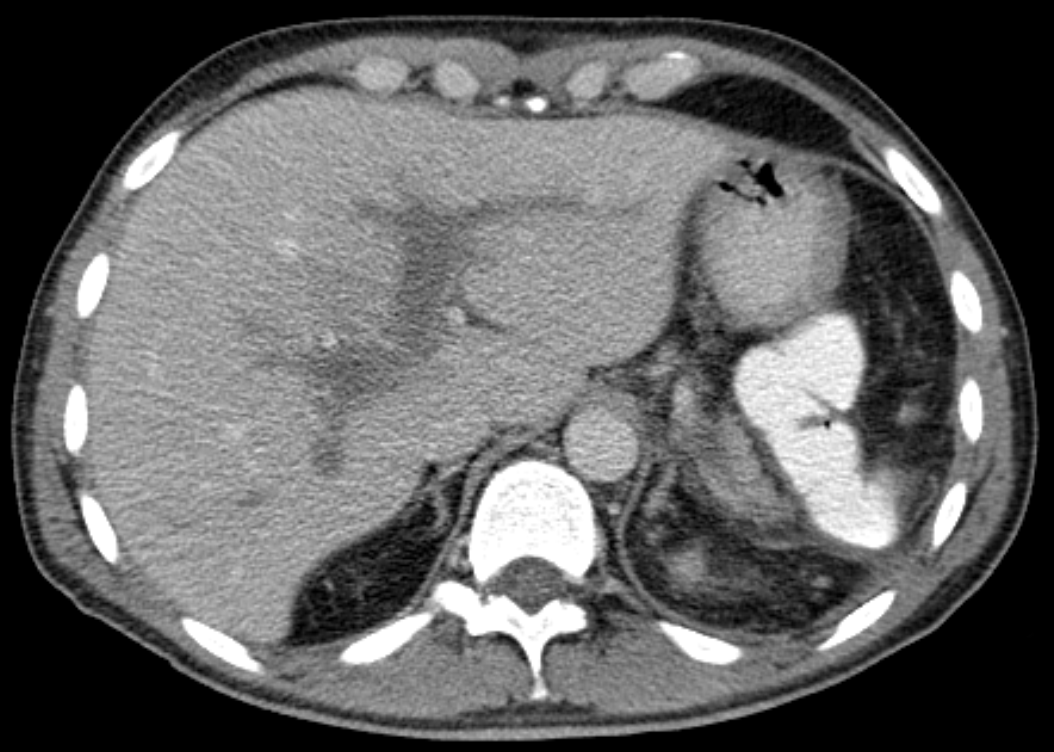
CT Abdomen/Becken ivKM + oral KM
[Bearbeiten]- Hauptbefund ist eine Thrombosierung des rechten Pfortaderhauptstammes mit entsprechend fehlender Kontrastierung der Pfortaderäste des rechten Leberlappens. Linker Pfortaderhauptstamm regelrecht kontrastiert. Keine eindeutig erkennbare Ursache für die Thrombose. Gleichzeitig in der arteriellen KM-Phase Nachweis einer umschriebenen Minderperfusion der Segmente II bis IV, wobei die Segmente II und III überwiegend in den dorsalen Anteilen betroffen sind.
- Intrahepatische Gallenwege und Ductus choledochus auf bis zu 10 mm erweitert. Gallenblase und Wand des Ductus choledochus etwas verbreitert, jedoch ohne eindeutige akute Entzündungszeichen, insbesondere ohne Nachweis von reaktiven Veränderungen in der Umgebung. Kein Nachweis kalkdichter Konkremente innerhalb der Gallenblase und im Gallengangsystem. Keine Tumorkriterien am Pankreas.
- Milz, Nieren bds. und linke Nebenniere altersentsprechend unauffällig. Kleines Adenom im Bereich der rechten Nebenniere, dd kommt ein Myelolipom in Betracht, Größe knapp 1 cm.
- Kein Aszites und keine Lymphome. Ausgeprägte Aortoarteriosklerose mit Lumeneinengung der A. mesenterica superior, relativ langstreckig bei wandständiger Teilthrombosierung.
Abdomensonographie 2
[Bearbeiten]Leber vergrößert, echoarm, homogen, keine Raumforderung, Pfortader im Stamm thrombosiert, in Richtung Milz wieder frei Gallenblase deutlich vergrößert Steine und Sludge, etwas wandverdickt Gallengang verbreitert ca 8 mm, Stein im distalen DHC. Nieren beidseits normal groß, nicht gestaut, kein Tumor, kein sicherer Stein. Milz leicht vergrößert, homogen. Kein Aszites.
Geschichte der Krankheit
[Bearbeiten]1869
[Bearbeiten]Eine der ersten frühen Beschreibungen der Krankheit.
- G. W. Balfour, Stewart TG:
- Case of enlarged spleen complicated with aszites. Both depending upon varicose dilatation and thrombosis of the portal vein.
- In: Edinburgh Med J. 1869; 14, S. 589–598.
- Case of enlarged spleen complicated with aszites. Both depending upon varicose dilatation and thrombosis of the portal vein.
Erste Ultraschalldiagnose
[Bearbeiten]Erste Lyse einer Pfortaderthrombose
[Bearbeiten]Erste Computertomografie der Pfortaderthrombose
[Bearbeiten]Experten und Krankenhäuser
[Bearbeiten]Fragen und Anmerkungen
[Bearbeiten]Literatur
[Bearbeiten]Links
[Bearbeiten]- http://emedicine.medscape.com/article/182425-overview#a5
- Gute englische Zusammenfassung
