Physikalische Grundlagen der Nuklearmedizin/ Nuklearmedizinische Abbildungssysteme
Einleitung
[Bearbeiten]Dies ist das neunte Kapitel des Wikibooks Physikalische Grundlagen der Nuklearmedizin
In diesem Wikibook haben wir die Themen Radioaktivität, Wechselwirkung von Gammastrahlung mit Materie und Nachweis von Strahlung behandelt. Der Hauptgrund warum wir diesem Weg gefolgt sind war die Vorbereitung auf das Thema dieses Kapitels: Nuklearmedizinische Abbildungssysteme. Diese Geräte erzeugen Bilder der Verteilung eines radioaktiven Präparates welches am Patienten angewandt wurde.
Die Radioaktivität wird dem Patienten im allgemeinen in Form eines Radiopharmakons (auch der Begriff Radiotracer wird verwendet) appliziert. Diese folgt gewissen physiologischen Wegen und sammelt sich für kurze Zeit in bestimmten Teilen des Körpers an. Ein gutes Beispiel ist 99mTc-Zinn Kolloid welches sich nach intravenöser Injektion bevorzugt in der Leber des Patienten ansammelt. Die Substanz emittiert Gammastrahlen während sie sich in der Leber befindet so dass wir ein Bild ihrer Verteilung mit Hilfe nuklearmedizinischer Abbildungssysteme erzeugen können. Dieses Bild kann uns sagen, ob die Leber normal oder abnormal arbeitet oder ob Teile der Leber von irgendeiner Krankheit betroffen sind.
Unterschiedliche Radiopharmaka werden benutzt um Bilder von fast jedem beliebigen Körperteil zu erzeugen.
| Körperteil | Beispiel für Radiotracer |
|---|---|
| Hirn | 99mTc-HMPAO |
| Schilddrüse | Na99mTcO4 |
| Lunge (Atmung) | 133Xe Gas |
| Lunge (Durchblutung) | 99mTc-MAA |
| Leber | 99mTc-Zinn Kolloid |
| Milz | 99mTc-Damaged Red Blood Cells |
| Bauchspeicheldrüse | 75Se-Selenomethionine |
| Nieren | 99mTc-DMSA |
Man beachte, dass die bei diesen bildgebenden Verfahren erzeugten Informationen Auskunft über die physiologische Funktion eines Organs geben, während man in Gegensatz dazu bei Röntgenuntersuchungen hauptsächlich anatomische Information erhält. Die Nuklearmedizin stellt daher Krankheiten aus einer anderen Perspektive dar und erzeugt zusätzliche Informationen, die aus Röntgenbildern nicht erhalten werden können. Wir werden uns hier hauptsächlich mit bildgebenden Verfahren beschäftigen.
Frühe Formen bildgebender Systeme in diesem Gebiet bestanden aus einem Strahlungsdetektor (zum Beispiel einem Szintillationszähler) der langsam über einen Bereich eines Patienten gefahren wurde um die Intensität der Strahlung, die von einzelnen Punkten in diesem Bereich emittiert wurde, zu messen. Ein solches Gerät wurde Scanner genannt (siehe auch entsprechenden Abschnitt im Artikel über die Gammakamera). Solche bildgebenden Systeme wurden seit etwa 1970 durch aufwendigere Geräte, welche erheblich bessere Bilder in kürzerer Zeit erzeugen, ersetzt. Das am weitesten verbreitete, dieser modernen Geräte, ist die Gamma Kamera. Wir werden nun ihren Aufbau und ihre Arbeitsweise kennen lernen.
Gammakamera
[Bearbeiten]Der grundlegende Aufbau der heute am weitesten verbreiteten Gammakamera wurde von dem amerikanischen Physiker Hal Anger entwickelt. Daher wird sie auch manchmal als Anger Kamera bezeichnet. Sie besteht aus einem großen NaI(Tl) Szintillatorkristall, welcher von einer großen Anzahl von Photomultiplierröhren beobachtet wird. Ein Blockdiagramm der wesentlichen Bestandteile einer Gammakamera ist in der folgenden Abbildung gezeigt.

Der Kristall und die Photomultiplierröhren sind einem zylindrisch geformten Gehäuse - dem Kamerakopf - untergebracht und ein Querschnitt dieses Aufbaus ist in der Abbildung gezeigt. Der Kristall hat einen Durchmesser von etwa 25 cm bis etwa 40 cm und ist etwa 1 cm dick. Der Durchmesser hängt vom Anwendungszweck des Gerätes ab. Zum Beispiel mag ein Kristalldurchmesser von 25 cm in einer Kamera für kardiologische Anwendungen ausreichend sein, wobei man zur Aufnahme der Lunge einen größeren 40 cm Kristall benötigt. Die Dicke des Kristalls ist so gewählt, dass sie eine gute Detektion von Gammastrahlung eine Energie von 140 keV, wie sie von 99mTc emittiert wird, ermöglicht. 99mTc ist das heute am weitesten verwendete Radioisotop.
Szintillationen werden im Kristall erzeugt und von einer großen Anzahl an Photomultipliern detektiert, die in einen zweidimensionalen Raster angeordnet sind. Üblicherweise besitzen moderne Gammakameras etwa 37 bis 91 Photomultiplierröhren. Die von den Photomultipliern erzeugten Ausgangsspannungen werden an eine Positionsschaltung weitergeleitet welche die vier Ausgangssignale ±X und ±Y erzeugt. Diese Signale enthalten Informationen darüber an welcher Stelle im Kristall die Szintillation erzeugt wurde. Beim allereinfachsten Aufbau einer Gammakamera werden diese Signale auf ein Oszilloskop gegeben. Wir werden die Funktionsweise eines Oszilloskops unten genauer erläutern.
Bevor wir dies jedoch tun bemerken wir, dass die Positionssignale auch Informationen über die Intensität der Szintillationen enthalten. Die Intensitätsinformation kann aus den Positionssignalen erhalten werden indem sie auf eine Summenschaltung (in der Zeichnung mit bezeichnet) gegeben werden, welche die vier Positionssignale aufaddiert und einen Spannungspuls erzeugt, der die Intensität der Szintillation darstellt. Dieser Spannungspuls wird im allgemeinen Z-Puls (sprich sieh bei Amerikanischer Betonung) genannt. Er wird über eine Pulshöhenanalyse als Unblank Signal auf das Oszilloskop gegeben und sorgt so dafür, dass zu kleine Szintillationen nicht auf dem Oszilloskop dargestellt werden.
So bekommen wir schließlich vier Positionssignale und ein Unblank Signal die wir auf ein Oszilloskop geben. Wir wollen kurz die Arbeitsweise eines Oszilloskops darstellen bevor wir fortfahren. Der Kernbestandteil eines Kathodenstrahloszillographen ist eine evakuierte Glasröhre, mit einer Elektronenkanone am einen und einem phosphorbeschichteten Schirm am anderen Ende. Die Elektronenkanone erzeugt einen Elektronenstrahl, welcher auf den Schirm geleitet wird und die Punkte in denen er auf den Schirm trifft zum leuchten anregt. Die Richtung des Elektronenstrahls kann durch vertikale und horizontale Ablenkplatten, an die entsprechende Spannungen angelegt werden, so beeinflusst werden, dass der Elektronenstrahl auf jeden beliebigen Punkt auf dem Schirm gerichtet werden kann. Im Normalbetrieb eines Oszillographen bleibt der Elektronenstrahl ständig eingeschaltet. Bei einem Oszilloskop an einer Gammakamera jedoch ist der Strahl normalerweise ausgeschaltet (im englischen bezeichnet man diesen Zustand auch als blanked, das Einschalten des Strahls somit als unblank).
Wenn der Unblankpuls vom Pulshöhenanalysator generiert wird, wird der Strahl des Oszilloskops für eine kurze Zeit eingeschaltet so dass ein Lichtblitz auf dem Schirm entsteht. Anders ausgedrückt wird der Spannungspuls des Pulshöhenanalysators verwendet um den Elektronenstrahl des Oszilloskops auf unblank zu schalten. Wo entsteht nun der Lichtblitz auf dem Oszillographenschirm? Die Position der Blitzes ist durch die, von der Positionselektronik erzeugten, Signale ±X und ±Y vorgegeben. Diese Signale werden, wie man leicht errät, an die Ablenkplatten des Oszillographen angelegt, so dass der eingeschaltete Elektronenstrahl den Schirm an einem Punkt trifft, dessen Koordinaten proportional zu den Koordinaten der ursprünglichen Szintillation im NaI(Tl) sind.
Die Gammakamera kann daher als eine aufwendige Komposition von Schaltkreisen verstanden werden, welche die Position eine Lichtblitzes im Szintillatorkristall in einen Lichtblitz an einem entsprechenden Punkt auf dem Schirm eines Oszilloskops umgewandelt. Die Verwendung eines Pulshöhenanalysators in der Schaltung erlaubt uns nur solche Szintillationen zu verarbeiten, die durch den Photoeffekt im Kristall hervorgerufen worden sind. Dies wird erreicht indem alle Spannungspulse, die nicht zum Photopeak des Gammaenergiespektrums gehören, blockiert werden.
Wir fassen zusammen was wir bislang verstanden haben bevor wir weitermachen. Ein Radiopharmakon wird dem Patienten verabreicht und es sammelt sich im zu untersuchenden Organ an. Gammastrahlen werden vom Organ in alle Richtungen emittiert, die zur die Gammakamera fallenden Strahlen dringen in den Kristall ein und erzeugen Szintillationen (man beachte, dass sich vor der Kamera ein Gerät namens Kollimator befindet, welches wir gleich erläutern werden). Die Szintillationen werden von einer Gruppe von flächenhaft angeordneten Photomultipliern, deren Ausgänge an eine Positionselektronik angeschlossen sind, detektiert. Die Positionselektronik erzeugt vier Ausgangssignale, die die Position der Szintillation im Kristall beschreiben und auf die Ablenkplatten eines Oszilloskops gegeben werden. Weiterhin werden sie auf eine Summenschaltung gegeben, dessen Ausgang (der so genannte Z-Puls) auf einen Pulshöhenanalysator gegeben wird, dessen Ausgang wiederum verwendet wird um den Elektronenstrahl im Oszilloskop einzuschalten (also als unblank-Puls benutzt wird). Somit erscheint ein Lichtblitz auf dem Schirm des Oszilloskops dessen Position, den Punkt an dem die Szintillation im NaI(Tl) Kristall aufgetreten ist anzeigt. Daher entsteht ein Bild der Verteilung des Radiopharmakons im Organ auf dem Schirm des Oszilloskops, sobald die vom Organ emittierten Gammastrahlen im Kristall detektiert werden.
Was wir oben beschrieben haben ist ein recht altertümlicher Aufbau einer Gammakamera. Moderne Konstruktionen sind um einiges aufwendiger, jedoch sind sie vom grundsätzlichen Aufbau her dem beschriebenen System sehr ähnlich. Ein Gebiet auf dem die Konstruktionen stark verbessert werden konnten ist die Bilderzeugung und Anzeige. Der einfachste Ansatz besteht darin den Schirm des Oszilloskops mit großer Belichtungszeit zu fotografieren und so die Integration zu ermöglichen und ein Bild auf einem Fotografischen Film zu erzeugen. Eine Entwicklungsstufe weiter verwendete man eine Speicherröhre, die es ermöglichte einen einmal erzeugten Lichtblitz für eine angemessene Zeit auf dem Schirm zu halten.
Der heutige Technik besteht darin, die Positionssignale im Speicher eines Computers abzulegen. Die Speicherinhalte können dann auf einem Computermonitor angezeigt und auf verschiedene Art und Weise manipuliert werden (engl. Image Processing). Zum Beispiel können verschiedene Farben verwendet werden um unterschiedliche Konzentrationen des Radiopharmakons im Organ darzustellen. Man klicke HIER für eine online Demonstration der Digitalen Bildverarbeitung.
Die Verwendung dieser digitalen Bildbearbeitung ist nun in der Nuklearmedizin weit verbreitet und kann verwendet werden um die Datenaufnahme zu überwachen und Bilder oder Bildreihen darzustellen und zu analysieren, Bilder mit Namen und Befundtexten zu versehen, sie dauerhaft zu speichern und sie von Computer zu Computer über ein Netzwerk zu übertragen.
Einige Photos von Gammakameras sind unten gezeigt:
-
Gammakamera mit einem Kopf
-
Eine weitere Gammakamera mit einem Kopf
-
Der NaI Kristall einer Gammakamera.
-
Kathodenstrahloszilloskop einer Gammakamera.
-
Bildverarbeitungssystem einer Gammakamera.
-
Eine Gammakamera mit zwei Köpfen.
-
Eine weitere Ansicht der Gammakamera mit zwei Köpfen.
-
Der Bildbearbeitungsarbeitsplatz einer Gammakamera mit zwei Köpfen.
Wir werden unsere Beschreibung der Gammakamera nun fortsetzen indem wir uns den Verwendungszweck und Aufbau eines Kollimators anschauen.
Kollimation
[Bearbeiten]Ein Kollimator ist ein Gerät, welches an der Vorderseite des Kopfes einer Gammakamera montiert wird. Es funktioniert ähnlich wie eine Linse in einer photographischen Kamera, jedoch ist diese Analogie nicht völlig korrekt, da es ziemlich schwierig ist Gammastrahlen zu fokussieren. Nichtsdestoweniger blockiert er, in seiner einfachsten Ausführung, alle Gammastrahlen die auf den Kristall fallen, mit Ausnahme von solchen deren Einfallswinkel zum Kristall in einem definierten Bereich liegen.

Die Abbildung zeigt eine vergrößerte Ansicht eines mit einem Kristall verbundenen Parallellochkollimators. Der Kollimator besteht einfach aus einer Bleiplatte, in die viele kleine Löchern gebohrt worden sind.
Man beachte jedoch, dass Gammastrahlen, die unter einem nicht vernachlässigbaren Winkel auf den Kristall einfallen, vom Blei absorbiert werden, und nur die Strahlen, die parallel zu den Löchern verlaufen den Kristall erreichen und dort Szintillationen auslösen. Ohne Kollimator würden die schräg einfallenden Gammastrahlen das von der Gammakamera erzeugte Bild verwischen. Anders ausgedrückt wären die erhaltenen Bilder weniger scharf.
Die meisten Gammakameras haben eine Vielzahl an Kollimatoren die entsprechend den Anforderungen der Untersuchung montiert werden können. Der grundsätzliche Aufbau ist immer gleich, sie unterscheiden sich nur bezüglich des Durchmessers eines jeden Lochs, der Länge der Löcher, und der Dicke der Bleischicht zwischen den Löchern (häufig als Septendicke bezeichnet).
Die Wahl des geeigneten Kollimators hängt davon ab wie viel Strahlung im Kristall absorbiert werden soll (was die Sensitivität der Gammakamera beeinflusst) und wie scharf die erzeugten Bilder seinen sollen (also der räumlichen Auflösung). Unglücklicherweise stehen diese beiden Faktoren in einer inversen Beziehung zu einander. Ein Kollimator, der Bilder mit guter räumlicher Auflösung erzeugt, führt im allgemeinen zu einem Instrument mit geringer Sensitivität für einfallende Gammastrahlung.
Auch andere Kollimatorkonstruktionen als der Parallellochkollimator sind in Benutzung. Zum Beispiel erzeugen Kollimatoren mit divergierenden Löchern ein verkleinertes Bild und solche mit konvergierenden Löchern ein vergrößertes. Auch Pinholekollimatoren erzeugen vergrößerte Bilder. Der Pinholekollimator ist in der folgenden Abbildung dargestellt.

Er ist typischerweise ein Kegelförmiges Gerät, dessen Wände aus Blei bestehen. Ein Querschnitt dieses Kegels ist in der obigen Abbildung gezeigt. Er funktioniert ähnlich wie eine Lochkamera und erzeugt ein gespiegeltes Abbild des Objekts - ein Bild ist in der Abbildung eingezeichnet um die Spiegelung zu verdeutlichen. Dieser Kollimator hat sich bei der Aufnahme von kleinen Objekten wie der Schilddrüse als nützlich erwiesen.
Einige nuklearmedizinische Abbildungen sind im folgenden gezeigt:
-
Ein SPECT Schnitt der Verteilung von 99m-Tc Ceretec im Hirn eines Patienten.
-
Ein SPECT Schnitt der Verteilung des Radiopharmakons in der Leber eines Patienten.
-
Vier planare Aufnahmen des Skelettes eines Patienten. (Im Uhrzeigersinn von oben links: Kopf, Brust, Knie, Becken).
-
Ein PET Schnitt durch das Hirn eines Patienten, eine die ungefähre Hautoberfläche ist als Konturlinie eingezeichnet.
-
Aufnahme der Schilddrüse, die Punkte innerhalb der eingezeichneten Konturlinie wurden für die Berechnung Radioisotopenaufnahme des Organs (Uptake) verwendet.
-
Eine Reihe von Aufnahmen der Niere (Renogrammen), wobei die rechte Niere von einem Stein blockiert ist.
-
Ausgewählte Aufnahmen einer Reihe von Nierenaufnahmen.
-
Graphische Darstellung des zeitlichen Verlaufs der Aktivität in zwei Nieren (Renogramm).
-
Ein SPECT Schnitt durch ein Herz
-
Rückseitige Aufnahme der Lunge, Atmung (links) und Durchblutung (rechts).
Emissionstomographie
[Bearbeiten]Die bisher behandelten bildgebenden Verfahren werden unter dem Begriff Planare Abbildung zusammengefasst. Sie erzeugen ein zweidimensionales Bild eines dreidimensionalen Objekts. Daher enthält das Bild keine Tiefeninformation und einige Details können einander überlagern oder sich gegenseitig (teilweise oder vollständig) verdecken. Wir bemerken, dass dieses Problem auch bei herkömmlichen Röntgenuntersuchungen auftritt.
Das übliche Verfahren zur Lösung dieses Problems, besteht darin mindestens zwei Aufnahmen der Patienten aus unterschiedlichen Blickwinkeln anzufertigen. So zum Beispiel von der Seite als auch von vorne. Bei der Röntgenuntersuchung der Brust macht man meist eine posterio-anteriore (PA) (von hinten nach vorne) und eine laterale (seitliche) Aufnahme. Bei einer Aufnahme der Leber in der Nuklearmedizin, bildet man sowohl antero-posterior (AP) (von vorne nach hinten) als auch lateral (seitlich) ab.
Die Beschränkungen der planaren Röntgenaufnahme wurden durch die Entwicklung der CT um 1970 aufgehoben. CT (früher auch CAT aus dem englischen Computerized Axial Tomography / Computer Assisted Tomography) steht kurz für Computertomographie man spricht auch von CT Scans, (der Begriff Tomographie stammt vom griechischen Wort tomos, welches Scheibe bedeutet. Unabhängig von ihrer genauen Bezeichnung erlaubt diese Technik die Erstellung von Schnittbildern des Körpers, die mit Hilfe von Computern erzeugt werden. Im wesentlichen erreicht ein CT dies durch Röntgenaufnahmen des Patienten aus vielen unterschiedlichen Winkeln. Die erzeugten Schnittbilder zeigen die dritte Dimensionen, die bei planaren Aufnahmen fehlt und lösen so das Problem der Überlagerung von Details. Weiterhin können die einzelnen Schnittbilder im Computer aneinander gefügt werden und ergeben so ein dreidimensionales Bild. Mit Sicherheit ist das CT ein sehr leistungsfähiges bildgebendes Verfahren und der klassischen planaren Abbildung weit überlegen.
Das entsprechende nuklearmedizinische bildgebende Verfahren heißt Emissionstomographie. Wir werden zwei verschiedene Klassen dieser Technologie kennen lernen.
(a) Single Photon Emission Computed Tomography (SPECT)[1]
Diese SPECT Technik verwendet eine Gammakamera um Bilder aus einer Reihe von Winkeln um den Patienten aufzunehmen. Diese Bilder werden dann mit eine digitalen Bildverarbeitungsverfahren namens Bildrekonstruktion bearbeitet um Schnittbilder durch den Patienten zu erhalten.
Die gefilterte Rückprojektion als Rekonstruktionsprozess ist unten dargestellt. Nehmen wir der Einfachheit halber an, dass der Schnitt durch den Patienten tatsächlich nur aus einem 2x2 Voxel Feld besteht, wobei die Radioaktivität in den Voxeln entsprechend A1...A4 sei:
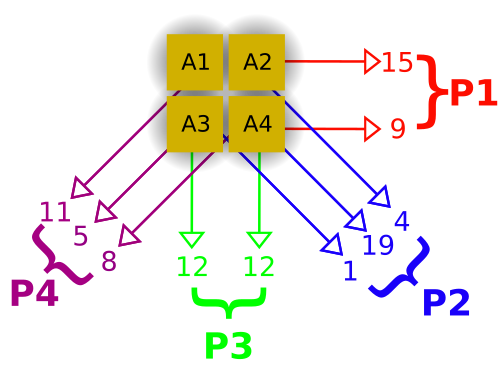
Die erste Projektion P1, ist von rechts, die zweite Projektion P2 von rechts unten, usw. aufgenommen. Als erstes werden die Projektionen wie unten gezeigt aufaddiert.
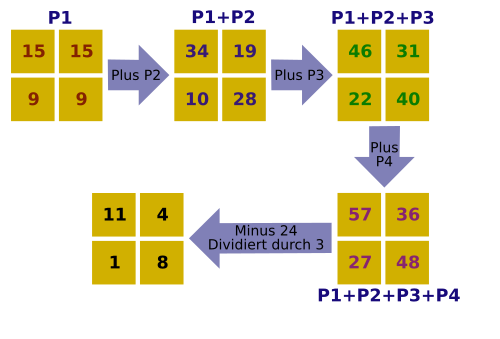
die Summierten (bzw. überlagerten) Projektionen werden nun renormiert um die Radioaktivität in jedem Voxel zu erhalten.
Ein anderes Bildrekonstruktionsverfahren heißt iterative Rekonstruktion. Diese Technik bei der sich die Werte sukzessive dem Ergebnis annähern ist im folgenden dargestellt:
Die erste Schätzung der Bildmatrix entsteht in dem man die erste Projektion P1, gleichmäßig auf die anfänglich leeren Voxel der Matrix verteilt. Die zweite Projektion, P2, wird mit einer Schätzung der Projektion in der selben Richtung die aus der ersten Schätzung der Bildmatrix ermittelt wird verglichen. Die Differenz von tatsächlicher und aus der Projektion errechneter Bildmatrix wird der ersten der Bildmatrix hinzugefügt und ergibt so die zweite Schätzung der Bildmatrix. Dieser Prozess wird für jeder Projektionsrichtung einmal durchgeführt.
Die Gammakamera wird typischerweise um den Patienten rotiert um Bilder aus unterschiedlichen Winkeln aufzunehmen. Einige Gammakameras wurden speziell für SPECT Aufnahmen entwickelt und bestehen häufig aus zwei Kameraköpfen, die gegenüberliegend, auf beiden Seiten des Patienten montiert sind. Weiterhin gibt es einige SPECT Gammakameras, die speziell für Untersuchungen des Hirns entwickelt wurden und drei Kameraköpfe in einer Dreiecksformation besitzen.
Ein Vergleich dieser Bildrekonstruktionsmethoden ist unten für einen Schnitt der Lungen (Atmungsaufnahme) eines Patienten gezeigt:
 |
|
 |
 |
(b) Positronenemissionstomographie (PET)
Wir erinnern uns aus Kapitel 2, dass Positronen von Kernen die zu viele Protonen haben emittiert werden können. Wir erinnern uns, dass Positronen nicht sehr lange in Materie überleben, da sie sehr schnell auf ein Elektron treffen werden und in einem Prozess namens Annihilation verschwinden. Bei diesem Prozess verschwinden Positron und Elektron und es entstehen zwei Gammastrahlen in entgegengesetzter Richtung[2]. Die Emission wird im englischen auch als Back-to-Back Gammastrahlung bezeichnet. Die entstehenden Gammastrahlen haben eine Energie von 0.51 MeV.
Wenn wir nun einem Patienten ein positronenemittierendes Radiopharmakon verabreichen können die Positronen mit Elektronen in ihrer Nähe annihilieren und erzeugen zwei Gammastrahlen entgegengesetzter Flugrichtung. Diese Gammastrahlen können mit einem Ring aus Strahlungsdetektoren um den Patienten detektiert werden so dass tomographische Bilder erzeugt werden können. Diese Detektoren sind im typischerweise spezielle Szintillationszähler, die auf die Detektion von Gammastrahlung einer Energie von 0.51 MeV optimiert sind. Dieser Ring von Detektoren zusammen mit den zugehörigen Gerätschaften und Computern heißt Positronen-Emissions-Tomograph

Jeder Detektor im Ring wird in Koinzidenz mit einer Reihe von gegenüberliegenden Detektoren betrieben und die durch die Annihilation der Positronen erzeugte Gammastrahlung (so genannte Vernichtungsstrahlung) wird detektiert.
Man hat auch festgestellt, dass Gammakameras mit dicken Kristallen und speziellen Kollimatoren als PET Scanner verwendet werden können.
Zu den in der Positronenemissionstomographie verwendeten Radioisotopen gehören 11C, 13N, 15O und 18F. Diese Isotope werden üblicherweise in einem Gerät namens Zyklotron hergestellt. Hinzu kommt, dass diese Isotope relativ kurze Halbwertszeiten haben. PET Scanner brauchen ein Zyklotron und angeschlossene Einrichtungen zur Herstellung der Radiopharmaka in ihrer Nähe. Wir werden Zyklotrons im nächsten Kapitel dieses Wikibooks näher kennen lernen.
Einige Fotos von Positronenemissionstomographen sind unten gezeigt:
 |
 |
 |
 |
- ↑ eine deutsche Übersetzung ist nicht üblich
- ↑ Die Strahlen sind nur dann exakt entgegengesetzt wenn die Geschwindigkeit des Schwerpunktes von Elektron und Positron vor dem Prozess genau Null war, daher ist der Winkel in der Realität immer ein bisschen von 180 Grad verschieden.
Externe Links (englisch)
[Bearbeiten]- Centre for Positron Emission Tomography at the Austin & Repatriation Medical Centre, Melbourne with sections on what PET is, current facilities, projects & research and a PET image library.
- Online Learning Tools - an advanced treatment from the Department of Radiology, Brigham and Women's Hospital, USA containing nuclear medicine teaching files, an atlas of myocardial perfusion SPECT, an atlas of brain perfusion SPECT and the physical characteristics of nuclear medicine images.
- The Power of Molecular Imaging - a brochure all about Positron Emission Tomography (PET) from the Department of Molecular & Medical Pharmacology, University of California LA, USA.