Innere Medizin kk: sm
Zurück zur Übersicht

Das Wichtigste
[Bearbeiten]- Die Herzschrittmachertherapie ist ein Standardverfahren der Kardiologie.
- Meist erfolgt eine Implantation bei bradykarden Herzrhythmusstörungen ( langsamer Herzschlag )
- Typische Indikationen für einen Herzschrittmacher sind
- Bradyarrhythmie bei Vorhofflimmern
- Bradykardie bei AV Block
- Bradykardie bei SA Block
- Brady-Tachysyndrom
- Linksschenkelblock und dilatative Kardiomyopathie
- Es gibt Einkammer-, Zweikammer- und Dreikammerschrittmacher.
- Es gibt intrakardiale Vorhofsonden, Kammersonden und CS-Sonden für den Coronarsinus.
- In jedem intrakardialen ICD System (defi) ist immer ein Herzschrittmacher gegen bradykarde Rhythmusstörungen integriert.
- Die Implantation erfolgt in der Regel über die Vena subclavia unterhalb des Schlüsselbeins rechts oder links.
Indikation
[Bearbeiten]Kurz
[Bearbeiten]Sinusknotenerkrankung SSS Atrioventrikuläre Leitungsstörungen AV Block Bradyarrhythmie bei Vorhofflimmern BAA Bradyarrhythmie / Tachyarrhythmiesyndrom BAA / TAA Karotissinussyndrom CSS Dilatative Kardiomyopathie + Linksschenkelblock DCM + LSB
Bradykarde Rhythmusstörungen nach herzchirurgischen Operationen Bradykarde Rhythmusstörungen nach Herztransplantation Rhythmusstörungen nach Herzinfarkt Indikationen für die temporäre Stimulation
Leitlinien
[Bearbeiten]Klasse 1 (Schrittmacherimplantation grundsätzlich indiziert)
[Bearbeiten]- AV-Block zweiten und dritten Grades
- mit symptomatischer Bradykardie
- bei kongestivem Verlauf angeborener Vitien
- mit eingeschränkter Ventrikelfunktion (low cardiac output)
- Sinusknotendysfunktion mit symptomatischer Bradykardie
- Postoperativer AV-Block zweiten bis dritten Grades länger als sieben Tage
- Angeborener AV-Block dritten Grades - mit breitem QRS-Komplex oder ventrikulärer Dysfunktion
- bei Kindern unter zwei Jahren mit einer ventrikulären Frequenz < 50 - 55/min
- bei kongenitalen Herzerkrankungen mit einer Kammerfrequenz < 70/min
Klasse 2 a (Schrittmacherimplantation angeraten)
[Bearbeiten]- Brady-Tachykardie-Syndrom mit notwendiger antiarrhythmischer Langzeitmedikation
- Angeborener AV-Block dritten Grades
- bei Kindern nach dem ersten Lebensjahr mit einer ventrikulären Frequenz < 50/min
- mit abrupten Pausen von zwei bis drei Zykluslängen der Kammergrundfrequenz
- Langes QT-Syndrom mit 2:1 Überleitung oder AV-Block dritten Grades
- Asymptomatische Sinusbradykardie bei Kindern bis zu zwölf Jahren mit komplexen kongenitalen Herzerkrankungen
- bei Pausen > 3 Sekunden
- bei einer Ruhefrequenz < 35/min
Klasse 2b (Schrittmacherimplantation vorteilhaft, Effizienz jedoch nicht generell akzeptiert)
[Bearbeiten]- Vorübergehender postoperativer AV-Block dritten Grades mit wiedererlangtem Sinusrhythmus bei verbleibendem bifaszikulären Block
- Asymptomatischer angeborener AV-Block dritten Grades bei Neugeborenen, Kindern und Jugendlichen
- bei ausreichendem Ersatzrhythmus
- schmalem QRS-Komplex
- normaler Ventrikelfunktion
- Asymptomatische Sinusbradykardie bei Jugendlichen mit kongenitalen Herzerkrankungen
- bei Pausen > 3 Sekunden
- bei einer Ruhefrequenz < 35/min
Klasse 3 (Schrittmacherimplantation nicht indiziert):
[Bearbeiten]- Postoperativer AV-Block zweiten bis dritten Grades mit Rückkehr der normalen AV-Leitung innerhalb von sieben Tagen
- Asymptomatischer postoperativer bifaszikulärer Block mit oder ohne AV-Block ersten Grades
- Asymptomatischer AV-Block zweiten Grades Typ I (progressiv verlängertes PR-Intervall bis zur Blockierung)
- Asymptomatische Sinusbradykardie bei Jugendlichen mit Frequenzen über 40/min und Pausen > 3 Sekunden
Kriterien im LangzeitEKG
[Bearbeiten]Neben den üblichen SM Indikationen haben sich bei der Beurteilung von LangzeitEKGs folgende Grenzwerte für die Schrittmacherimplantation bei Patienten (Alter > 50 Jahren) bewährt:
mit Symptomatik ohne Symptomatik,tagsüber ohne Symptomatik, nachts ---------------------------------------------------------------------------- Sinusrhythmus ---------------------------------------------------------------------------- Herzfrequenz<40 Herzfrequenz < 35 Herzfrequenz < 30 Pause > 2,5 sek Pause > 4 sek Pause > 4 sek ---------------------------------------------------------------------------- Absoluta ---------------------------------------------------------------------------- Herzfrequenz<40 Herzfrequenz < 35 Herzfrequenz < 30 Pause > 4 sek Pause > 4 sek Pause > 5 sek
Eine echte spontane asystole Pause von mehr als 5 Sekunden im LangzeitEKG ist eigentlich immer eine klare Indikation zum Herzschrittmacher.
Zweifelsfälle
[Bearbeiten]Bei eindeutigen Synkopen in der Anamnese sollte man sich im Zweifelsfall für den SM entscheiden.
Bei asymptomatischem Patienten sollte man sich im Zweifelsfall eher gegen die Schrittmacherimplantation entscheiden.
Diagnostik:
- Mehrfach LangzeitEKG schreiben, Eventrekorder implantieren
- Belastungsekg , Atropintest , Sinusknotenerholungszeit
Kontraindikationen gegen eine Schrittmachertherapie
[Bearbeiten]Da die Schrittmacherimplantation relativ einfach zu bewerkstelligen ist, gibt es nur wenige Kontraindikationen. Diese sind unter anderem.
- schlechte Gerinnung
- fehlende Einverständnis des Patienten
- Bakteriämie und unklare Infektsituation mit der Möglichkeit einer hämatogenen Infektion des Gerätes
- fehlende Zugänge über die Vena subclavia und obere Hohlvene
- evt.epikardialen Schrittmacher in der Herzchirurgie implantieren lassen
- Unruhe des Patienten
- Unmöglichkeit flach und ruhig 1 -2 Stunden zu liegen
- hydropische kardiale Dekompensation
- Lebenserwartung < 6 Monate zb in Folge einer Tumorkrankheit
Betriebsarten
[Bearbeiten]
Das Wichtigste
[Bearbeiten]Für den Einstieg in die Schrittmacherei ist es am Anfang völlig ausreichend, wenn man folgende SM Betriebsarten unterscheidet :
- EinkammerSM : VVI oder AAI
- ZweikammerSM : DDD
- Spezialfälle: DDI oder VDD
- DreikammerSM : bei LSB und schlechter EF
Außerdem muß man Pacing und Sensing begriffen haben und unterscheiden können.
Schrittmacher - Code Tabelle
[Bearbeiten]Der Schrittmachercode erscheint sehr logisch, stiftet beim Anfänger aber meist mehr Verwirrung als Verständnis.
1.Buchstabe 2. Buchstabe 3. Buchstabe 4. Buchstabe Stimulierte Kammer Wahrnehmende Kammer Reaktion auf Wahrnehmung Frequenzadaptation --------------------------------------------------------------------------------------- 0 Keine 0 Keine 0 Keine A Atrium A Atrium T Getriggert R Rate Response V Ventrikel V Ventrikel I Inhibiert Zunahme der SM Frequenz D Atrium + Ventrikel D Atrium + Ventrikel D Inhibiert o.getriggert bei Körperaktivität
Häufigste Einstellungen
[Bearbeiten]- VVI Stimulation und Wahrnehmung im Ventrikel; durch Eigenaktion inhibiert
- AAI Stimulation und Wahrnehmung im Vorhof; durch Eigenaktion inhibiert
- DDI Im Atrium und Ventrikel Stimulation und Wahrnehmung,
- DDD Im Atrium und Ventrikel Stimulation und Wahrnehmung, inhibiert und getriggert
- VVIR, AAIR, DDIR, DDDR, wie die vorbeschriebenen Modi mit zusätzlicher Frequenzadaptation =
- Zunahme der SM Frequenz bei Körperaktivität des SM Trägers.
- R = Rate Response
- VDD Vorhof nur gesenst , Kammer gepact und gesenst.
- Zweikammerschrittmacher mit nur einem Kabel
Diagnostische Modes und Besonderheiten
[Bearbeiten]- 0D0 Schrittmacher senst nur, pact aber nicht: bei Implantation wichtig
- V00 Schrittmacher senst nicht , pact nur: ausgeschaltete Demandfunktion , zB Magnetbetrieb
- D00 Zwei-Kammerschrittmacher ohne Demandfunktion
Trigger ( zB zur Überprüfung von Sensingproblemen)
- VVT Jede gesenste Kammereigenaktion wird vom SM markiert
- AAT Jede gesenste Vorhofeigenaktion wird vom SM markiert
- DDT Jede gesenste Eigenaktion wird in Vorhof und Kammer vom SM markiert.
Unlogik des SM Codes : Aus dem SM Code kann man nicht logisch ableiten , was zB der Unterschied zwischen DDD und DDI ist.
Der SM Code macht einige ziemlich unsinnige Einstellungen möglich , die praktisch ohne Bedeutung sind zB DVI.
Einheiten
[Bearbeiten]Wichtige physikalische Einheiten bei Schrittmachern und ICDs
Name Einheit --------------------------------------------- Impedanz = Widerstand Ohm Sensing = Wahrnehmung mVolt Amplitude= Pacing Volt Impulsbreite msek AV-Zeit msek Refraktärzeiten msek Ladezeit ICD sek
Abkürzungen
[Bearbeiten]Batteriezustand
[Bearbeiten]Status englische Bedeutung deutsche Bedeutung Grad ------------------------------------------------------------------------------------------ BOL Begin Of Life Batterie ist voll >= 89 % MOL1 Middle Of Life, phase 1 Batterie ist gut gefüllt >= 40 % und < 89 % MOL2 Middle Of Life, phase 2 Batterie ist noch gefüllt > 14 % und < 40 % ERI Elective Replacement Indicator Batteriewechsel empfohlen > 0 % und <= 14 % EOS End Of Service Batterie ist leer = 0 %
andere
[Bearbeiten]Abk englische Bedeutung deutsche Bedeutung ------ ----------------------------------------- ------------------------------------------- AEMD Atrial ElektroMechanic Delay atriales elektromechanisches Intervall AP Atrial Pace Atriales Pacing, stimulierte Vorhofaktion AS Atrial Sense Atriales Sensing, Eigenaktion im Vorhof AVD AtrioVentricular Delay atrioventrikuläres Intervall CRT Cardiac Resychronization Therapy kardiale Resynchronisationstherapie DFT Diastolic Filling Time diastolische Füllungszeit DCM dilatative cardiomyopathy dilatative Kardiomyopathie EF Ejection Fraction linksventrikuläre Auswurffraktion EP Ejection Period Auswurfdauer HMV cardiac output per minute Herz-Minuten-Volumen HZV cardiac output per time unit Herz-Zeit-Volumen ICD Implantable Cardioverter-Defibrillator implantierbarer Cardioverter Defibrillator ICT Isovolumetric Contraction Time isovolumetrische Kontraktionszeit LA Left Atrium linker Vorhof LRL Low Rate Limit Untere Grenzfrequenz LSB left bundle branch block LinksSchenkelBlock LV Left Ventricle Linker Ventrikel bzw. linksventrikulär MK mitral valve MitralKlappe MKS mitral valve closure MitralKlappenSchluß MV Mitral Valve Mitralklappe MVC Mitral Valve Closure Mitralklappenschluß NIPS Nicht Invasive Programmierte Stimulation Überstimulation via Schrittmacher bei Vorhoftachykardie oder Kammertachykardie. PAV Paced AVd AV Zeit nach gepactem Vorhof SAV Sensed AVd AV Zeit nach gesenstem Vorhof PEP PreEjection Period Präejektionsdauer PMT Pacemaker mediated Tachycardia Schrittmacher induzierte Tachykardie PVAB Post Ventricular Atrial Blanking postventrikuläres atriales Anhalten PVARB Post Ventricular Atrial Refractory period Postventrikuläre atriale Refraktärdauer RSB right bundle branch block RechtsSchenkelBlock RA Right Atrium rechter Vorhof RV Right Ventricle rechter Ventrikel bzw. rechtsventrikulär SAV Sensed AVd AV Zeit nach gesenstem Vorhof PAV Paced AVd AV Zeit nach gepactem Vorhof TV Tricuspidal Valve Trikuspidalklappe VA Ventricel Atrium Conduction Retrograde Leitung Kammer > Vorhof VS Ventricle Sense gesenste Kammer, Eigenaktion der Kammer VP Ventricle Pace gepacte Kammer, SM ausgelöste Kammeraktion VTI Velocity-Time-Integral Fluß-Geschwindigkeits-Integral VV-Delay Delay zwischen RV und LV bei 3-Kammer-SM LRL Lower Rate Limit Untere Grenzfrequenz URL Upper Rate Limit Obere Grenzfrequenz MTR maximal tracking rate Obere Grenzfrequenz MSR Maximale Sensorfrequenz
Implantation
[Bearbeiten]Vor der Implantation - Das Wichtigste
[Bearbeiten]- Die Indikation muß sauber geklärt sein , zb mittels LangzeitEKG
- Der Patient muß einverstanden sein.
- Die Gerinnung muß stimmen.
- Es darf keine Infektion vorliegen
- Der Patient muß 1-2 Stunden flach liegen können.
- Pleuraergüße ? ,
- dekomp Herz- oder Niereninsuff. ?)
Kritische Patienten mit Herzfrequenz < 35 / min und /oder Pausen > 5 sek gehören auf die Intensivstation und werden von dort zur SM Implantation vorbereitet.
Am Implantationstag
[Bearbeiten]- Die Einverständnis zum Schrittmacher muß unterschrieben sein.
- Kurve mit Laborwerten , EKG und Echo
- Gerinnung:
- 50er Regel:
- Quick > 50 % ,
- Thrombos > 50000,
- PTT < 50 sek
- kein Marcumar !!
- iv Heparin 2 Stunden vorher absetzen
- ASS absetzen
- 50er Regel:
- falls möglich iv Zugang auf de Seite der Implantation, d.h. heute meist links
- Anlieferung im Bett , Dauer ca 1 - 2 Stunde
- 1 Ampulle Gramaxin mitbringen .
- Sedierung mit Dormicum, Propofol und lokale Betäubung , keine komplette Narkose
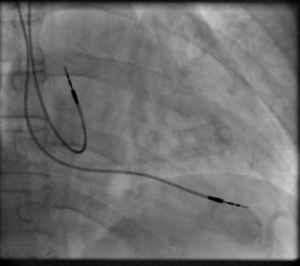
Vor Entlassung:
[Bearbeiten]- Röntgen-Thorax in 2 Ebenen zur
- Kontrolle der Lage der Schrittmacherelektrode
- und zum Ausschluß Pneumothorax
- EKG 12 Kanal mit und ohne Magnetauflage
- eventuell LangzeitEKG
- eventuell BelastungsEKG
- Untersuchung der Schrittmachertasche auf Hämatombildung oder Entzündung
- Schrittmacherkontrolle und Vergabe eines Kontrolltermines in ca 6 Wochen
- Schrittmacherausweis und Schrittmacherpatientenbroschüre dem Patienten mitgeben.
- Echo: umgehend bei Hinweis auf einen Perikarderguß infolge Sondenperforation
Ablauf der Implantation
[Bearbeiten]Standardtext
[Bearbeiten]Standardtext Operationsbericht:
- Infektionsprophylaxe mit 2 gr. Cephazolin.
- Gründliche Hautdesinfektion links infraclaviculär. Lokalanästhesie mit Xylocain 1%.
- Hautschnitt und Präparation der Schrittmachertasche.
- Sorgfältige Blutstillung bei diffuser Blutungsneigung unter Marcumar und stumpfes Präparieren bis zur Fascie des M. pect. major.
- Hier wird die Aggregatstasche angelegt. Problemlose Punktion der V. subclavia links. Problemloses Einbringen der Führungsdrähte, der Schleusen und der Sonden.
- Die Sonden werden im RV und RAA aktiv fixiert. Zuletzt stabile Sondenlage.
- Messung von Reizschwelle, Sensing und Impedanz ergibt akzeptable Werte.
- Die Sonden werden an der Pectorlisfascie fixiert. Zug an den Sonden ergibt eine stabile Sondenlage.
- Testung des Sondenswings durch Atemmanöver des Patienten.
- Konnektierung der Sonden und Einschieben des Aggregates in die Tasche,
- Fixierung der Batterie mit nicht resorbierbarem Nahtmaterial.
- Subcutaner und intracutaner Wundverschluß mit resorbierbarem Nahtmaterial,
- Steristrips. Sichere Blutstillung, keine Komplikationen.
Procedere:
- Sandsack bis morgen daraufkleben
- bitte auswählen , Rö-Th a.p./lat. und Echo zum PE-Ausschluß bitte auswählen
- SM Kontrolle vor Entlassung
- Bis zu 4 x täglich 20 Trpf. Novalgin b. Bed. (falls keine Allergie), alternativ bis zu 4 x täglich 7,5 mg Dipidolor s.c.
- 1 Woche Situs nicht waschen
- 2 Wochen Arm schonen
- Fäden ziehen nicht notwendig, da resorbierbares Material benutzt wurde
- Wundkontrolle ambulant
- Antikoagulation
Standardtext in Tabellenform
[Bearbeiten]- Operationsbericht
- vom 24.09.20xx HKL-Nr.: xx/082019
Herrn Franz Langsam geb. 26.12.1938
Bezeichnung des Eingriffs: Implantation eines 2 Kammer Schrittmacher
Indikation des Eingriffs: AV Block II -------------------------------------- Operateur: OA + Personal: KS +, KS Medikamente: Xylonest 50ml, MCP 10mg, Cephacolin 2g, Fentanyl µg, Propofol mg OP-Dauer: Schnitt: Uhr, Naht: Uhr, Dauer: 78min. DLZ Durchleuchtungszeit 7 min. FDP Flächendosisprodukt 1200 cGry/cm2
Implantiertes System:
Art Name Hersteller Seriennummer Datum Neu / Belassen ------------------------------------------------------------------- Aggregat RA-Sonde RV-Sonde
Messwerte:
Kammer Reizschwelle Impedanz Gemessene Amplitude ----------------------------------------------------------- RA 0,9 V bei 0,5 ms 788 Ohm 3,2 mV RV 0,5 V bei 0,5 ms 567 Ohm 11,1 mV
Operation: Infektionsprophylaxe mit 2 gr. Cephazolin. Gründliche Hautdesinfektion links infraclaviculär. Lokalanästhesie mit Xylocain 1%. Hautschnitt und Präparation der Schrittmachertasche. Sorgfältige Blutstillung bei diffuser Blutungsneigung unter Marcumar und stumpfes Präparieren bis zur Fascie des M. pect. major. Hier wird die Aggregatstasche angelegt. Problemlose zweimailge Punktion der V. subclavia links. Problemloses Einbringen der Führungsdrähte, der Schleusen und der Sonden. Die Sonden werden im RV und RAA aktiv fixiert. Zuletzt stabile Sondenlage. Messung von Reizschwelle, Sensing und Impedanz ergibt akzeptable Werte. Die Sonden werden an der Pectorlisfascie fixiert. Zug an den Sonden ergibt eine stabile Sondenlage. Testung des Sondenswings durch Atemmanöver des Patienten. Konnektierung der Sonden und Einschieben des Aggregates in die Tasche, Fixierung mit nicht resorbierbarem Nahtmaterial. Subcutaner und intracutaner Wundverschluß mit resorbierbarem Nahtmaterial, Steristrips. Sichere Blutstillung, keine Komplikationen.
Procedere:
- Sandsack bis morgen draufkleben
- bitte auswählen , Rö-Th a.p./lat. und Echo zum PE-Ausschluß bitte auswählen
- Bis zu 4 x täglich 20 Trpf. Novalgin b. Bed. (falls keine Allergie), alternativ bis zu 4 x täglich 7,5 mg Dipidolor s.c.
- 1 Woche Situs nicht waschen
- 2 Wochen bitte auswählen Arm schonen
- Fäden ziehen nicht notwendig, da resorbierbares Material benutzt wurde
- Wundkontrolle ambulant
Übersicht
[Bearbeiten]- Der Patient wird in den OP eingeschleust und auf dem OP Tisch aufgelegt.
- Er wird verkabelt und mit einem iv Zugang links versehen.
- Die Laborwerte und die Einverständniserklärung werden überprüft .
- Der OP Tisch wird gerichtet.
- Die Implantationsstelle links subclavikulär wird überprüft und desinfiziert.
- Der Patient wird steril abgedeckt und noch einmal desinfiziert.
- Die lokale Betäubung wird appliziert. Leichte Sedierung des Patienten
- Der Hautschnitt erfolgt. Es wird bis zur Muskelfaszie präpariert.
- Die Schrittmachertasche wird angelegt.
- Die Röntgenanlage wird in Stellung gebracht.
- Die Vena Subclavia wird punktiert und die Elektroden werden bis in den rechten Vorhof geschoben.
- Unter Röntgensicht werden die Elektroden plaziert, mit einer Schraube fixiert und ausgemessen.
- Die Elektroden werden mittels Sleeve subcutan am Muskel fixiert.
- Die Batterie wird konnektiert und in die Tasche geschoben.
- Die Wunde wird mittels Subcutannaht und Klebestreifen verschlossen.
- Der Patient wird vom OP Tisch zurück ins Bett gebracht.
Tipps und Tricks
[Bearbeiten]Die Vena Subclavia treffen
[Bearbeiten]Es ist nicht immer so einfach die Vena subclavia zu treffen. Hier hilft eine Braunüle im Arm auf der Seite der Implantation. Dann kann man über den venenzugang Kontrastmittel geben und die Vena axillaris und subclavia darstellen. Das Bild kommt in den Speicher der Röntgenanlage. Unter radiologischer Sicht wird dann auf den Kontrastmittelschatten zupunktiert.
Eine Punktion einsparen
[Bearbeiten]Meistens punktiert man die Vena subclavia beim 2 Kammer Schrittmacher zweimal und führt je ein 7French Schleuse ein. Dann schieben sich die Elektroden leichter und hindern sich nicht gegenseitig. Wenn man die Vena Subclavia bei der zweiten Punktion nicht trifft, kann man aber auch eine 9French Schleuse wählen und über diese zuerst eine Elektrode, meist die Ventrikelelektrode, platzieren und vor dem herausziehen (peeling)noch einen zweiten Draht durch die 9 French Schleuse ins Lumen der V.Subclavia einbringen. Über diesen Draht führt man dann eine 7F Schleuse ein und platziert hierdurch die zweite Elektrode, meist die Vorhofelektrode. Während bei zweimaliger Punktion je eine 7F Schleuse ausreicht braucht man bei der einmaligen Punktion zuerst eine 9Fr Schleuse und danach eine 7Fr Schleuse.
Die zweimalige Punktion erfolgt mit je einer 7Fr Schleuse.
[Bearbeiten]- Vorteil: kleineres Lumen, geringere perioperative Blutung aus der Schleuse während der Elektroden-Platzierung, geringeres Luftembolierisiko etc.
- Nachteil: höheres Fehlpunktionsrisiko mit den entsprechenden Komplikationen, z.B. Pneumothorax, Gefäßverletzung etc.
Die einmalige Punktion mit einer 9Fr Schleuse
[Bearbeiten]- Vorteil: geringeres Fehlpunktionsrisiko (<50%) mit den entsprechenden Komplikationen, z.B. Pneumothorax, Gefäßverletzung etc. *Nachteil: größeres Lumen mit erhöhter perioperativer Blutung aus der Schleuse während der Elektrodenplatzierung und eine vermehrte Reibung der Elektroden aneinander beim Platzieren.
Sicher im RV
[Bearbeiten]bei großem rechten Vorhof ist man sich nicht bei der Platzierung der RV Sonde immer sicher, ob man mit der Elektrode schon im Ventrikel oder noch im Vorhof ist. Dies kann man leicht herausfinden, wenn man die Elektrode bis in die Pulmonalarterie vorschiebt und dann wieder langsam unterhalb der Pulmonalklappe zurückzieht. Man kann sich dann auch sicher sein, nicht im Coronarsinus zu sein.
Qualitätskriterien für die Schrittmacherimplantation
[Bearbeiten]Op Zeiten
[Bearbeiten]- VVI < 50 Minuten
- DDD < 80 Minuten
- CRT < 180 Minuten
Anzahl der Eingriffe pro Jahr
[Bearbeiten]- > 20 / Jahr
Vena Cephalika Zugang
[Bearbeiten]Dieses Qualitätskriterium ist in Frage zu stellen. Die Subclaviapunktion erfolgt meistens schneller und spart damit OP Zeit. Welche Studie vergleicht beide Methoden.
Komplikationen der Schrittmachertherapie
[Bearbeiten]In geübten Händen ist die Schrittmachertherapie eine sehr sichere und für den Patienten und Arzt erfreulich komplikationsarme Methode . Trotzdem gibt es immer einmal Probleme, die meistens aber ganz gut behoben werden können.
Übersicht
[Bearbeiten]- Fehlfunktionen des SM
- Pacingdefekt , Sensingdefekt
- falsch verschraubte Kabel
- nicht genügend mit der Batterie verschraubte Kabel
- Twiddlersyndrom
- SM Infektionen
- Verletzungen des Herzens zb Vorhofperforation der Schraubelektrode
- Dislokationen der Sonden zb Abrutschen der Vorhofsonde
- Schrittmachersyndrom
- Schrittmacher induzierte Tachykardie PMT
typische intraoperative Komplikationen
[Bearbeiten]- Asystolie,
- Kammerflimmern,
- Vorhofflimmern
- Myokardperforation,
- Myokardpenetration
- Pneumothorax, Hämatothorax,
- Luftembolie
- linkskardiale Implantation,
typische postoperative Komplikationen
[Bearbeiten]- Taschenhämatom
- primäre und sekundäre Tascheninfektion
- primäre und sekundäre Infektion der Kabel
- Drucknekrose
- schmerzhafte Schrittmacher-Tasche
- Sepsis, Endokarditis
- Allergie,
- zirkumskriptes Schrittmachererythem
- Stimulation des Zwerchfells
- Subclaviathrombose mit Armschwellung
- Mikro- Makrodislokation
- Twiddlersyndrom

Häufigkeit von Komplikationen
[Bearbeiten]Perioperative Komplikationen aus dem Sächsischen Schrittmacherregister
Art der Komplikation Häufigkeit --------------------------------------------- Rhythmogene Komplikationen 1,3 % (Asystolie, Kflimmern, Vflimmern) Chirurgische Komplikationen 1,95 % (Pneumothorax, Perikardtamponade, Hämatom ) Sondendislokationen Vorhofsonde 0,7 % Ventrikelsonde 0,9 % --------------------------------------------- Gesamt 6 %
Infektionen
[Bearbeiten]- Tascheninfektion
- Kabelinfektion
Literatur
[Bearbeiten]- Borek PP, Wilkoff BL. Pacemaker and ICD leads: Strategies for long-term management. J Interv Card Electrophysiol 2008; 8: 59–72
- nach dieser Literaturstelle sind Infektionen beim Batteriewechsel häufiger als nach einer Erstimplantation .
Perikardtamponade nach Schrittmacherimplantation
[Bearbeiten]Entscheidend zur Diagnostik ist die Echokardiografie und die Blutdruck- und Frequenzkontrolle, um das Ausmaß der Tamponade zu erkennen.
Ist die Tamponade lebensbedrohlich muß eine Perikardpunktion und -drainage erfolgen. Ansonsten ist eine Revision des perforierenden Kabels in einer Kardiochirurgie notwendig.
Fall
[Bearbeiten]Links
[Bearbeiten]- http://www.kup.at/kup/pdf/7851.pdf
- Komplikationen bei Schrittmacherimplantation – eine Analyse anlässlich eines Fallberichts
- http://www.freidok.uni-freiburg.de/volltexte/1570/pdf/Endfassung.pdf
- Doktorarbeit Uni Freiburg 2004 : Ventrikuläre Tachyarrhythmien und der plötzliche Herztod bei Patienten nach Herzschrittmacherimplantation
AV-Zeit-Optimierung
[Bearbeiten]Bei DDD-Schrittmachern
[Bearbeiten]Die schnellste und verläßlichste Kontrolle der richtigen AV-Zeit eines Zweikammerschrittmachers liefert der Doppler an der Mitralklappe im Echo. Die EA-Zeit im Doppler sollte wie beim Patienten ohne Herzschrittmacher weder zu kurz noch zu lang sein.
Paradox: Die AV-Zeiten im EKG und die EA-Zeiten im Echo verhalten sich gegensinnig
[Bearbeiten]Es erscheint zunächst paradox, daß bei einer langen AV-Zeit im EKG die EA-Zeit im Echo kürzer wird. Dies erklärt sich daraus, daß die E-Welle und die A-Welle nicht zur selben Herzaktion gehören. Die neue Herzaktion fängt zwischen der E und der A-Welle an. Die E-Welle entspricht noch der diastolische Füllung der Herzaktion 1 . Die A-Welle ist die Vorhofkontraktion der Herzaktion 2.
Ist man sich dieser Tatsache nicht bewußt, dann meint man im Echo, die E und die A-Welle gehören zusammen zu einer einzigen Herzaktion. Das ist aber falsch.
Aktion: 1.Schlag |2.Schlag EKG: P--QRS--T | P--QRS--T ( Elektrik ) Echo A--sys--E | A--Sys--E ( Mechanik ) Doppler: ......../\.../\.......
Wenn man also Elektrik und Mechanik unbedingt direkt korelieren will, dann muß man - bei konstanter Herzfrequenz - die AV-Zeit mit der A-SystolenZeit oder AE-Zeit korrelieren . Die EA Zeit im Echo korreliert direkt mit der VA-Zeit des Schrittmachers und nicht mit der AV-Zeit. ( VA Zeit = RR - AV-Zeit )
schönes Bild dazu im Doppler der Mitralklappe
EA Zeit ist zu kurz
[Bearbeiten]- E und A-Welle liegen übereinander
- Es wird die Entstehung einer diastolischen Mitralregurgitation begünstigt
- das linksventrikuläre Schlagvolumen ist reduziert
- die AV Zeit ist zu lang eingestellt
- >>>AV Zeit des Schrittmachers verkürzen
- die AV Zeit ist zu lang eingestellt
EA Zeit ist zu lang
[Bearbeiten]- Die A-Welle wandert in die Systole,
- Die ventrikuläre Kontraktion beginnt bereits, obwohl der Linke Vorhof sich noch nicht komplett kontrahiert und entleert hat.
- die AV Zeit ist zu kurz eingestellt
- >>>AV Zeit des Schrittmachers verlängern
- die AV Zeit ist zu kurz eingestellt
Wer kann von einer AV-Zeit Optimierung profitieren ?
[Bearbeiten]- Patienten mit verlängertem PR-Intervall (> 200 ms)
- mit vorzeitigem Mitralklappenschluß und
- aktiver Vorhofkontraktion bei monophasisch erscheinendem Dopplerflußprofil
- (Nishimura et al., 1995, Yap and Camm, 1998, Aurrichio et al., 1999)
- Patienten mit verkürzter diastolischer Füllungszeit (< 200 ms)
- Yap and Camm, 1998
- Patienten mit diastolischer Mitralinsuffizienz (> 450 ms)
- (Yap and Camm, 1998)
- Patienten mit eingeschränkter linksventrikulärer Funktion (EF< 40%)
- und AV Block I. Grades (> 200 ms)
- (Linde et al., 1995, Nishimura et al., 1995)
- Alle Patienten unter biventrikulärer Stimulation mit aktiver Vorhofkontraktion
Messungen
[Bearbeiten]Meist werden im Echo die Füllungszeiten an der Mitralklappe gemessen und es wird versucht die A-Welle so zu optimieren, dass sie auch unter Belastung nicht in die Systole fällt.
Lemcke
[Bearbeiten]Man misst mittels Doppler-Echocardiographie über der Mitralklappe und Programmierung 2 verschiedener AV - Zeiten verschiedene Werte:
Optimiertes AVD = AVD lang ( 250 msec ) - (( VS - MS lang ) - ( VS - MS kurz )) VS = Ventrikelspike MS = Mitralklappenschluß
Literatur
[Bearbeiten]- Ishikawa T, Sumita S, Kimura K, Kikuchi M, Matsushita K, Ohkusu Y, Nakagawe T, Kosuge M, Usui T, Umemura S (2001) Optimization of atrioventricular delay and follow- up in a patient with congestive heart failure and bi-ventricular pacing. Japanese Heart Journal 6: 781-787
- Ismer B, von Knorre GH, Voss W, Körber T et al. (2003) Definition of the optimal atrioventricular delay by simultaneous measurement of electrocardiographic and Doppler-echocardiographic parameters. Prog Biomed Res 7: 116-120
- Körber T, Ismer B, Minden HH, Voß W, von Knorre GH, Fink R, Nienaber CA (2004) Interatrial conduction time as a determinant of optimal AV delay duration in biventricular pacing therapy of CHF patients. Santini et al. Proc. XIth Int. Symp. Progress in Clinical Pacing: 25-31
- Koglek W, Kranig W, Kowalski M, Kronski D, Brandl J, Oberbichler A, Suntiger A, Wutte M, Grimm G, Grove R, Lüdorff G (2000) Eine einfache Methode zur Bestimmung des AV-Intervalls bei Zweikammerschrittmachern. Herzschr Elektrophys 11: 244-253
- von Knorre GH, Petzsch M, Ismer B, Voß W, Pulya K (1996) Approximation of optimal atrioventricular delay in DDD pacemaker patients with atrioventricular block by oesophageal electrocardiography. (abstract) Eur Heart J Suppl. 17: 487
- Ritter P, Dib JC, Mahaux V, Lelièvre T, Soyeur D, Lavergne T, Cazeau S, Guize L, Rabine LM, Daubert C(1995) New method for determining the optimal AV delay in patients paced in DDD mode for complete AV block (abstr.) PACE 18 : 855
Links
[Bearbeiten]- http://www.internist.at/ddd.htm
- Alter Text von A.Hümmer
- Zitat: Über die optimale AV - Zeit haben sich schon viele Gelehrte den Kopf zerbrochen.
- Alter Text von A.Hümmer
- http://www.bruno-ismer.de/de/messpraktikumavd.htm
- Messpraktikum AV-Delay
- http://www.bruno-ismer.de/de/avdfibel.html
- Sehr anschaulicher Text
- http://www.hindawi.com/crim/cardiology/2011
- Neueste Aufsätze; empfehlenswert:
- Streitner, Florian et al.: "Capsule Endoscopy in a Patient with an Implanted CCM System and an Implantable Defibrillator", 2011
- Neueste Aufsätze; empfehlenswert:
Bei CRT-Schrittmachern
[Bearbeiten]siehe Innere_Medizin_kk:_crt#Optimierung_der_Zeitparameter_beim_3_Kammerschrittmacher
Batteriewechsel (heute: Schrittmacherwechsel)
[Bearbeiten]Wie bei allen Batterien lässt deren Leistung kontinuierlich nach. Die Schrittmacherbatterie hält etwa 2 bis 10 Jahre, im Mittel etwa 6 bis 8 Jahre. (Wesentlich länger hielten Plutonium-Batterien, diese werden aber heute nicht mehr verwendet.)
Die Lebensdauer hängt von der Energie ab, die zur Herzmuskelstimulation/Defibrillation benötigt wird, von der Art der Programmierung und den verwendeten Prozessoren.
Wenn die Entwicklung der Batterieleistung durch regelmäßige Schrittmacherkontrollen (sog. Follow-ups, üblich: quartalsweise) überwacht wird, kann je nach Batteriestatus (s.o. Abkürzungen zum Batteriezustand) der günstigste Zeitpunkt für einen rechtzeitigen Wechsel ziemlich gut vorhergesagt werden.
In örtlicher Betäubung wird dann der Schrittmacher gewechselt. Ein alleiniger Batteriewechsel ist heute nicht mehr möglich, weil die Schrittmachergehäuse hermetisch verschweißt sind. Die alte(n) Elektrode(n) wird/werden einfach an das neue Gerät gesteckt. Nur sehr selten ist eine neue Elektrode erforderlich. Ein Schrittmacheraustausch ist daher meist leichter und schneller auszuführen als dessen erste Implantation.
Links
[Bearbeiten]http://www.cardio-bielefeld.de/018aa3942f12ec80d/.../index.html
http://www.uni-protokolle.de/Lexikon/Pacer.html
Das Wichtigste für den Patienten
[Bearbeiten]Daran sollten Sie denken :
- Tragen Sie Ihren Herzschrittmacherausweis immer bei sich.
- Vor jeder medizinischen Behandlung sagen Sie bitte dem Behandelnden, daß Sie einen Herzschrittmacher tragen.
- Tragen Sie keine magnetischen Gegenstände in unmittelbarer Nähe Ihres Herzschrittmachers.
- Sollten Sie Bedenken haben, bestimmte Geräte oder Elektrowerkzeuge zu benutzen , so wenden Sie sich bitte an Ihren Arzt.
Benachrichtigen oder suchen Sie Ihren Arzt bei folgenden Vorkommnissen auf:
- Bei schmerzhaften Rötungen , Schwellungen oder Überwärmungen im Bereich der Implantationstelle ( Schrittmachertasche).
- Bei Schüttelfrost und Fieber kurz nach der Implantation.
- Bei andauerndem niedrigerem Puls als die im Herzschrittmacherausweis angegebene Grundfrequenz des Herzschrittmachers .
- Bei Herzklopfen oder bei Schwindel- und Bewußtlosigkeitsepisoden.
- Bei Auftreten von schluckaufähnlichen Symptomen .
- Bei starker Luftnot
Schrittmacherkontrolle
[Bearbeiten]siehe Innere Medizin kk: smkontrolle
OPS Nummern
[Bearbeiten]Anmerkung:
[Bearbeiten]- Falls ein Wenkebachpunkt introperativ bestimmt wurde , dann EPU kodieren:
- 1-265.1
- Falls eine Redondrainage eingelegt wird dann kodieren
- 5-892.16
Implantation
[Bearbeiten]- 5-377 Implantation eines Herzschrittmachers und Defibrillators
- Inkl.: Sonden bei den Kodes 5-377.0 bis 5-377.a
- 5-377.0 Implantation eines Herzschrittmachers und Defibrillators: Schrittmacher, n.n.bez.
- 5-377.1 Schrittmacher, Einkammersystem VVI oder AAI
- 5-377.2 Schrittmacher, Zweikammersystem, mit einer Schrittmachersonde VDD
- 5-377.3 Schrittmacher, Zweikammersystem, mit zwei Schrittmachersonden DDD
- 5-377.30 Schrittmacher, Zweikammersystem, mit zwei Schrittmachersonden: DDD Ohne antitachykarde Stimulation
- 5-377.31 Zweikammersystem, mit zwei Schrittmachersonden: Mit antitachykarder Stimulation
- 5-377.4 Schrittmacher, Dreikammersystem (biventrikuläre Stimulation)
- 5-377.5 Defibrillator mit Einkammer-Stimulation
- 5-377.6 Defibrillator mit Zweikammer-Stimulation
- 5-377.7 Defibrillator mit biventrikulärer Stimulation
- 5-377.8 Ereignis-Rekorder
- 5-377.9 Synchronisationssystem, linksventrikuläres Pacing, Zweikammersystem
- 5-377.a Synchronisationssystem, linksventrikuläres Pacing, Dreikammersystem
- 5-377.b System zur nichtinvasiven Überwachung von Abstoßungsreaktionen nach Herztransplantation
- Inkl.: Intramyokardiales Elektrogramm (IMEG)
- 5-377.c Isolierte Sondenimplantation, epikardial, offen chirurgisch
- 5-377.c0 Isolierte Sondenimplantation, epikardial, offen chirurgisch: Linksventrikulär
- 5-377.c1 Isolierte Sondenimplantation, epikardial, offen chirurgisch: Rechtsventrikulär
Batteriewechsel
[Bearbeiten]Ohne Änderung der Sonde
[Bearbeiten]- 5-378.50 Entfernung, Wechsel und Korrektur eines Herzschrittmachers und
Defibrillators: Aggregatwechsel (ohne Änderung der Sonde):
- Schrittmacher n.n.bez.
- 5-378.51 Entfernung, Wechsel und Korrektur eines Herzschrittmachers und Defibrillators: Aggregatwechsel (ohne Änderung der Sonde):
- Schrittmacher, Einkammersystem
- 5-378.52 Entfernung, Wechsel und Korrektur eines Herzschrittmachers und Defibrillators: Aggregatwechsel (ohne Änderung der Sonde):
- Schrittmacher, Zweikammersystem
- 5-378.53 Entfernung, Wechsel und Korrektur eines Herzschrittmachers und Defibrillators: Aggregatwechsel (ohne Änderung der Sonde):
- Schrittmacher, Dreikammersystem
- 5-378.54 Entfernung, Wechsel und Korrektur eines Herzschrittmachers und Defibrillators: Aggregatwechsel (ohne Änderung der Sonde):
- Defibrillator mit Einkammer-stimulation
- 5-378.55 Entfernung, Wechsel und Korrektur eines Herzschrittmachers und Defibrillators: Aggregatwechsel (ohne Änderung der Sonde):
- Defibrillator mit Zweikammer-Stimulation
- 5-378.56 Entfernung, Wechsel und Korrektur eines Herzschrittmachers und Defibrillators: Aggregatwechsel (ohne Änderung der Sonde):
- Defibrillator mit biventrikulärer Stimulation
Zusatzcodes
[Bearbeiten]- 5-377.d Verwendung von Herzschrittmachern oder Defibrillatoren mit automatischem Fernüberwachungssystem
- Hinw.: Dieser Kode ist ein Zusatzkode. Die Implantation oder der Wechsel eines Herzschrittmachers oder Defibrillators sind gesondert zu kodieren
- 5-377.e Verwendung von Herzschrittmachern oder Defibrillatoren mit zusätzlicher Messfunktion für das Lungenwasser
- Hinw.: Dieser Kode ist ein Zusatzkode. Die Implantation oder der Wechsel eines Herzschrittmachers oder Defibrillators sind gesondert zu kodieren
- 5-377.x Implantation eines Herzschrittmachers und Defibrillators: Sonstige
- 5-377.y Implantation eines Herzschrittmachers und Defibrillators: N.n.bez.
Fälle
[Bearbeiten]Fall 1 Arne Larsson
[Bearbeiten]
Der Mensch, dem als erster ein SM implantiert wurde und spaeter seinen Operateur überlebte. siehe Arne Larsson
siehe auch Rune Elmqvist
Fall 2 Helmut Schmidt
[Bearbeiten]- siehe http://www.spiegel.de/spiegel/print/d-14338700.html
- und http://www.augsburger-allgemeine.de/politik/Helmut-Schmidt-war-im-Amt-fast-hundert-Mal-bewusstlos-id32177327.html
Fall 3 tödliche Perikardtamponade nach Schrittmacherimplantation
[Bearbeiten]Fall 4 Puls zu schnell nach Schrittmacherimplantation
[Bearbeiten]Firmen
[Bearbeiten]Hotlines
[Bearbeiten]Biotronik Tel. 030-685905-2200 Boston Scientific Tel. 02102-489-3 Medtronic Tel. 0211-5293-112 Sorin Group Tel. 0172-8222222 St. Jude Medical Tel. 0180-3666546 Vitatron Tel. 0211-5293-411
Webpräsenz
[Bearbeiten]- Medtronic https://www.medtronic.com/us-en/healthcare-professionals/products/cardiac-rhythm.html
- Biotronik https://www.biotronik.com/de-de/products
- SJM St.Jude Medical/Pacesetter/Telectronics/ http://www.sjm.com/stjude/crmd/index.htm
- CPI/Guidant http://www.guidant.com/crm/index.htm
- Übernommen von
- Boston Scientific Corporation Boston Scientific GmbH
- Daniel-Goldbach-Str. 17, 40880 Ratingen
- 0 21 02 4 89-3
- Boston Scientific Corporation Boston Scientific GmbH
- ELA Medical http://www.elamedical.com/products/pacemaker/
- Vitatron http://www.vitatron.com/
- Tochterfirma von Medtronic
- Medico http://www.medicoweb.com/
- NeuroCor http://www.neurocor.com/ingles/index_e.htm
- Sorin http://www.sorin.co.uk/
- Linksammlung http://www.implantable.com/manufacturers/index.htm
- Telectronics Australien (Getz Group) http://www.telectronics.com.au
- Intermedics/Sulzer http://www.imed.com/pacemake.html
Fragen
[Bearbeiten]Viele Schrittmacherfragen werden hier beantwortet:
Wie lange darf die Eingriffsdauer beim DDD SM sein ?
[Bearbeiten]Nach BQS Kriterien 80 min siehe http://www.bqs-qualitaetsreport.de/2008/ergebnisse/leistungsbereiche/herzschritt_erst Hat sich das verändert ?
Was ist ein Fusionsschlag , was ist ein Pseudofusionsschlag ?
[Bearbeiten]Was versteht man unter Safety Window pacing ?
[Bearbeiten]Woher kommt der Name Verletzungspotential ?
[Bearbeiten]Bei der SM Implantation spricht man immer von einem Verletzungspotential und meint damit die ST Hebung, die vorübergehend ableitbar ist, wenn man die Elektrode implantiert. Sie ist ein wichtiges Qualitätskriterium bei der Implantation. Das Verletzungspotential ist allerdings auch schon ableitbar, wenn die Elektrode das Endokard berührt und die Schraube noch gar nicht im Muskel fixiert wurde. Woher kommt dann der Name Verletzungspotential und müsste es nicht eher Berührungspotential heißen ?
Wie kann man einen SM abschalten ?
[Bearbeiten]Auf 0V0 oder 0D0 programmieren.
SM bei Feuerbestattung entfernen ?
[Bearbeiten]Müssen Schrittmacher vor einer Feuerbestattung explantiert werden ? Eigentlich Nicht
- Es gibt keine Regelungen auf gesetzlicher Grundlage.
- Betriebsordnungen der Krematorien unter Berücksichtigung der technischen Bedingungen der Kremation regeln welche „Fremdstoffe“ akzeptiert werden.
- alle Geräte, die außerhalb des Leichnams angebracht werden, müssen entfernt werden.
- Implantate werden zusammen mit dem Leichnam kremiert
- zb künstliche Gelenke, Zahnimplantate und Gebisse .
- Früher führte die Batterietechnik von Herzschrittmacher bei der Feuerbestattung gelegentlich zu Schäden im Ofenraum.
- Dies ist durch die neue Batterietechnik der Lithium-Ionen nicht mehr zutreffend.
- technische Vorgaben zur Kremation finden sich in der VDI-Richtlinie 3891
- Emissionsminderung bei Einäscherungsanlagen
- Hier finden sich Aussagen zur Zuführung körperfremder Stoffe bei der Kremation enthält.
SM ab Werk bipolar oder unipolar
[Bearbeiten]Warum werden nicht alle SM ab Werk bipolar eingestellt ? Dies würde mehr Sicherheit bei der Implantation bedeuten.
- Medtronic bipolar
- Biotronik unipolar
Autocapture nur unipolar
[Bearbeiten]Kann man Autocapture bei einer bipolaren Sonde programmieren ?
Was ist DDI ?
[Bearbeiten]Was ist der Unterschied zwischen DDI und DDD ?
- siehe Innere Medizin kk: ddi
Was ist der Unterschied zwischen D00 und 0D0 ?
Was ist der Betriebsmodus DDD - ADI ?
[Bearbeiten]Diesen Betriebsmodus gibt es beispielsweise bei 2 Kammerschrittmachern der Firma Biotronik. Welche Vorteile hat er ?
AV Zeiten einstellen ?
[Bearbeiten]Wie wird das AV-Delay bei Zweikammer SM mittels Echo am besten eingestellt ?
- Echo der Mitralklappe , E und A - Welle durch Änderung der AV-Zeiten am Schrittmacher optimieren
siehe Innere_Medizin_kk:_sm#AV-Zeit-Optimierung
Wie werden die AV Zeiten und der Rechts-LinksDelay bei 3 Kammer Schrittmacher am besten eingestellt ?
- siehe Innere_Medizin_kk:_crt
AMS Mode Switch
[Bearbeiten]Was heißt AMS im Markerkanal bei St.Jude Schrittmachern ?
- AMS = Atriales Mode Switch
Markerkanal
[Bearbeiten]Was ist der Markerkanal und warum heißt der so ? Der Markerkanal des Schrittmachers ist sehr hilfreich bei der Beurteilung einer SM Fehlfunktion , bzw bei der statistischen Auswertung der SM Aktionen . Er zeigt an, wie eine Herzaktion oder ein Signal der Schrittmacherelektrode von der Elektronik des Schrittmachers bewertet wird.
Beispiele
[Bearbeiten]- Kammer:
- VS = Eigenaktion im Ventrikel = Ventrikel Sense
- VP = SM-Aktion im Ventrikel = Ventrikel Pace
- Vorhof
- AS = Eigenaktion im Vorhof = Atriales Sensing
- AP = SM-Aktion im Vorhof = Atriales Pacing
- AR = Gesenste Eigenaktion im Vorhof innerhalb der programmierten Refraktärzeit = Atriale Eigenaktion in der Refraktärzeit
- AMS = Atriales Modeswitch , Vorhofflimmeraktionen, die einen Modeswitch ausgelöst haben
Kammer mit Tachykardie Erkennung
- VS = Eigenaktion im Ventrikel = Ventrikel Sense
- VP = SM-Aktion im Ventrikel = Ventrikel Pace
- TS = wahrgenommenes Ereignis in der VT - zone Tachy - Sense
- TD = ventrikuläre Tachykardie detektiert Tachy detektet
- FS = Wahrgenommenes Ereignis in der KF Zone Flimmer Sense
- TF = Wahrgenommenes Ereignis in der Überlappungszone
siehe http://www.madeasy.de/4/smmarker.htm
- etwas veraltet aber immer noch brauchbar
Wieso hat jede Firma verschiedene Abkürzungen im Markerkanal ?
- Weil sie von den kardiologischen Gesellschaften noch nicht zur Vereinheitlichung gezwungen wurden. Aus Anwendersicht wäre dies sehr wünschenswert
Unipolar defekt
[Bearbeiten]Welche Erklärung gibt es, wenn ein bipolares Kabel unipolar nicht funktioniert, bipolar aber ausreichend pact ?
- Am ehesten liegt eine Penetration der Sonde durch die RV wand vor.
- Die Sondenspitze liegt bereits außerhalb des erregbaren Myokardes. Die unipolare Fu8nktion geht von der Elektrodenspitze aus und über den Körper zurück zum SM Gehäuse.
- Bipolar geht die Erregung von der Ringelektrode zur Elektrodenspitze und erfasst noch erregbares Myokard.
Bipolar defekt
[Bearbeiten]Welche Erklärung gibt es, wenn ein bipolares Kabel bipolar nicht funktioniert, unipolar aber gut pact und senst ?
- Am ehesten liegt ein Defekt am Kabel vor oder das Kabel wurde nicht richtig an der Batterie verschraubt
Wie kann man einen SM ausschalten
[Bearbeiten]- Auf OVO oder ODO oder OAO Modus programmieren
- Die Amplitude und die Impulsbreite auf den niedrigst möglichen Wert herunterprogrammieren.
Welches Antibiotikum ist am besten zur Verhinderung von SM infektionen ?
[Bearbeiten]- Cephalotin ?
- Clindamycin ?
- Oxacillin ?
Was bringt die Spülung der SM tasche mit Clindamycin bei der Implantation ?
[Bearbeiten]Wie lang muss der betroffene Arm nach SM Implantation geschont werden ?
[Bearbeiten]Welche Bedeutung hat die LRL , low rate limit, die untere Grenzfrequenz ?
[Bearbeiten]Die Untere Grenzfrequenz (LRL) ist die niedrigste Herzfrequenz, bei der Schrittmacher zu stimulieren beginnt. Beispiel: Ein Patient hat eine Bradyarrhythmie und hat deswegen einen Einkammerschrittmacher bekommen. Der Schrittmacher läuft im VVIR Modus. Die LRL ist tagsüber auf 60 und nachts auf 50 programmiert. Die URL, d.h. die obere Grenzfrequenz ist auf 130 programmiert.
Was ist eine Hysterese und wie sinnvoll ist die Programmierung einer Hysterese ?
[Bearbeiten]Quizfragen
[Bearbeiten]- Was heißt ODO bei den Schrittmacherbetriebsarten und wann braucht man diese Betriebsart ?
- Was heißt Sensingdefekt bei der Schrittmacherkontrolle ?
- Sie messen eine P-Welle von 5 bei der Schrittmacherkontrolle . Ist das ein guter Wert oder ist der Wert nich akzeptabel ?
- Was heißt Autocapture ?
- Was ist eine Hysterese ?
- Was versteht man unter Modeswitch ? Wann ist er sinnvoll ?
- Was versteht man unter PAV und SAV bei den AV zeiten eines DDD-Schrittmachers ?
- Was ist die Impulsbreite und auf welchem Wert steht diese meistens ?
- Was versteht man unter der Schrittmacher Betriebsart VDD ? Warum ist diese Betriebsart bei einer Sinusbradykardie ungünstigt ?
- Was ist die Batterieimpedanz ? Was verrät sie einem über die Laufzeit des Schrittmachers ?
Geschichte
[Bearbeiten]- erste Schrittmacherimplantation
- erste Schrittmacherimplantation in USA
- 6 Juni 1960, Buffalo, New York, Dr. William Chardack
- Implantation eines Schrittmachers entwickelt und gebaut von Wilson Greatbatch.
- Der Patient war ein 77 jähriger Mann mit AV Block 3, der danach noch 18 Monate weiterlebte
- 6 Juni 1960, Buffalo, New York, Dr. William Chardack
- erste Schrittmacherimplantation in Deutschland
- Heinz Joachim Sykosch 6.10.1961 Düsseldorf
«Mein Chef hatte gesagt, ich soll den Mann in Frieden sterben lassen», «Aber ich hatte von der Entwicklung eines erstmals vollständig implantierbaren Schrittmachers in den USA gehört. Das Gerät habe ich bekommen und es hat funktioniert. Dieser erste Schrittmacher, den ich danach noch einige hundertmal implantiert habe, wog 240 Gramm, und die Batterien hielten etwa zwei Jahre lang.»
Sykosch hat die Demandfunktion der SM entwickelt: Es hat mich gestört, dass der Schrittmacher permanent geschlagen hat, auch wenn der Patient selber zwischendurch einen ordentlichen Puls hatte
Literatur
[Bearbeiten]Bücher
[Bearbeiten]- Herzschrittmacher- und Defibrillator-Therapie: Indikation - Programmierung - Nachsorge
- Gebundene Ausgabe – 17. Juli 2013
- von Gerd Fröhlig (Autor), Jörg Carlsson (Autor), & 5 mehr
- Verlag: Thieme, Stuttgart;
- von Gerd Fröhlig (Autor), Jörg Carlsson (Autor), & 5 mehr
- Gebundene Ausgabe – 17. Juli 2013
Zeitschriften
[Bearbeiten]- http://www.springer.com/steinkopff/kardiologie/journal/399
- Herzschrittmachertherapie + Elektrophysiologie
- German Journal of Cardiac Pacing and Electrophysiology
- ISSN: 0938-7412 (gedruckte Version)
- ISSN: 1435-1544 (elektronische Version)
- Zeitschriften Nr. 399 Steinkopff-Verlag Heidelberg
Links
[Bearbeiten]- http://leitlinien.dgk.org/images/pdf/leitlinien_volltext/2005-04_herzschrittmachertherapie.pdf
- http://www.bqs-outcome.de/2008/ergebnisse/leistungsbereiche/HSM-IMPL/index_html
- Externe Qualitätskontrolle Herzschrittmacher durch das BQS (Bundesgeschäftsstelle Qualitätssicherung )
SM-Register
[Bearbeiten]- http://www.herzstimulation.info/
- Datenbanken mit nahezu allen in Deutschland aktiven herzstimulierenden Aggregaten und Elektroden
- http://www.pacemaker-register.de
- http://www.pacemaker.ch/download/statistiken/ch_stat_2006_pacemaker.pdf
Hersteller
[Bearbeiten]- http://manuals.medtronic.com/de/cardiac-rhythm-disease-management/implantable-devices/index.htm
- Manuals der Firma Medtronic
- http://www.biotronik.com/manuals/manualselection
- Manuals der Firma Biotronik
- http://www.sjmprofessional.com/Products/index.aspx
- Manuals der Firma St.Jude Medical
Qualitätssicherung
[Bearbeiten]- http://www.sqg.de/datenservice/spezifikationen-downloads/verfahrensjahr-2013/dokumentationsboegen-und-ausfuellhinweise-2013-sr-3.html
- Ausfüllhinweise für die QS Bögen
Schrittmacher Software
[Bearbeiten]Man kann sich in der eigenen Arztbriefschreibung für jede Art der SM- oder ICD-Implantation einen Standardtext verfassen und dann für den speziellen Patienten etwas abwandeln. Dasselbe macht man mit den Kontrollen. Das Verfahren ist sehr einfach, billig und andere Doktors können leicht auf die Befunde zugreifen. Wenn man eine große Schrittmacherambulanz hat, dann lohnt sich vielleicht eine eigene spezielle Software.
Pro Pace IT
[Bearbeiten]- ProPace IT
- Medizinische Software - Consulting - Bücher
- Weilerstr. 86
- 46049 Oberhausen
- Fon: +49-208-801530
- Fax: +49-32223356968
- Thomas Dörr (verantwortlich)
- Weilerstr. 86
Kommentar : Umfangreiche Datenbank für Stammdatenverwaltung , Eingriffe , Nachsorge , Briefschreibung Das Programm ist stabil und über Jahre gereift. Das Design ist stark gewöhnungsbedürftig. Sehr vorteilhaft ist der Ausdruck des Schrittmacherausweises.
Mediconnect von Fleischhacker
[Bearbeiten]- Fleischhacker GmbH & Co. KG
- An der Silberkuhle 18
- 58239 Schwerte
*Kontakt
- Telefon +49(0)2304 931-0
- mediconnect@fleischhacker.biz
- http://62.146.85.231/cms/index.php?id=72
- die Software ist beispielsweise im Klinikum Meiningen im Einsatz.
- Interessant ist die Anbindung an ein digitales Ekg
Die Software der Firma Fleischhacker Mediconnect bietet gute Möglichkeiten die Schrittmacherdaten direkt aus den Programmern in den PC oder das Netz zu übertragen.
Nutzt man dann noch ein Dicom fähiges Ekg , welches das EKG sofort im PC und Netz abliefert, kann man alle SM Daten via PC bearbeiten.
Visual Basic Programm
[Bearbeiten]- siehe https://web.archive.org/web/20160711212158/http://www.madeasy.de/4/sm.htm
- etwas veraltet, aber leicht in neuere VB Versionen zu übernehmen
Welchen Anforderungen muß ein Programm zur Schrittmachernachsorge erfüllen ?
[Bearbeiten]Geschichte
[Bearbeiten]- http://www.aerzteblatt.de/v4/news/newsdruck.asp?id=33958
- 50 Jahre Herzschrittmacher – Vom elektrischen Wiederbelebungsstuhl zum modernen ICD
- http://www.hrsonline.org/News/ep-history/timeline/
- Geschichte des Herzschrittmachers
