Elektrokardiographie: Rhythmusstörungen
Herzrhythmusstörungen (HRST) lassen sich in Reizbildungsstörungen und Reizleitungsstörungen einteilen. Nach der Frequenz unterscheidet man zwischen bradykarden (<60/min) und tachykarden (>100/min) HRST.
Erregungsleitungsstörungen
[Bearbeiten]Man unterscheidet Blockbilder (sinuatrialer Block, atrioventrikulärer Block, intraventrikuläre Leitungsstörungen wie RSB und LSB) und Wiedereintrittskreise (Reentry).
AV-Block
[Bearbeiten]
Unter dem AV-Block versteht man eine passagere oder permanente Störung der atrioventrikulären Überleitung. Die atrioventrikuläre Überleitung ist die elektrische Leitung zwischen Vorhof und Herzkammer durch den AV-Knoten.
Ät.: Jede organische Herzerkrankung kann zum AV-Block führen, weiterhin kann ein AV-Block postoperativ, bei Hyperkaliämie, nach Aortenklappenersatz und als Medikamentennebenwirkung auftreten. Ein neu auftretender AV-Block bei bestehender Aortenklappenendokarditis weist auf eine Parenchymdestruktion (Klappenringabszess) hin, die einer umgehenden operativen Entlastung bedarf.
Klinik: Leistungsminderung, Schwindel, Synkopen (Adam-Stokes-Anfall). Wichtig ist die Symptom-Befund-Korrelation, da einerseits ein AV-Block keine Beschwerden machen muß und andererseits ein Schwindel auch andere Ursachen haben kann als der vielleicht zufällig auch vorhandene AV-Block.
Klassifikation:
- AV-Block °I: Die PQ-Zeit ist auf über 200ms verlängert.
- AV-Block °II:
- Typ Wenckebach: Die PQ-Strecke verlängert sich kontinuierlich bis ein QRS-Komplex ausfällt, dann beginnt das ganze von vorne. Die Wenckebach-Periodik ist ein Schutzmechanismus, der die Kammer vor einer hochfrequenten supraventrikulären Erregung schützt. Die Wenckebach-Periodik kann beim Gesunden nachts beobachtet werden, wenn der Wenckebach-Punkt (Frequenz, bei der die Wenckebach-Periodik einsetzt) physiologischerweise absinkt. Beim AV-Block °II Typ Wenckebach ist der Wenkebach-Punkt pathologisch erniedrigt.
- Typ Mobitz: Beim AV-Block °II Typ Mobitz wird nur ein Teil der Erregungen (P) auf die Kammer (QRS) übergeleitet, z.B. nur jede zweite (2-zu-1-Überleitung) oder jede dritte (3-zu-1-Überleitung).
- AV-Block °III: Vorhoferregungen (P) und Kammeraktionen (QRS) sind völlig unabhängig voneinander, man spricht von AV-Dissoziation. Der AV-Knoten ist dabei der Taktgeber der Kammer.
Sinuatrialer Block (SA-Block)
[Bearbeiten]Die Klassifikation der sinuatrialen Blockbilder ist ähnlich wie bei den AV-Blöcken, spielt in der Praxis aber eine geringere Rolle.
- SAB °I: Die Leitung vom Sinusknoten auf den Vorhof ist verzögert. Im EKG ist das nicht erkennbar.
- SAB °II:
- Typ Wenckebach: Hier kommt es zu einer zunehmenden Verzögerung der sinuatrialen Überleitung bis zum Ausfall einer P-Welle. Diese Entität ist sehr selten! Erkennbar ist sie an der regelmäßig auftretenden "Sinus-Pause", die weniger als 2 PP-Intervalle beträgt, zwischen regelmäßigen (DD.: Sinusarrythmie) und gleichförmigen (DD.: SVES) P-Wellen.
- Typ Mobitz: Es kommt zur intermittierenden Unterbrechung der sinuatrialen Überleitung, wobei ein oder zwei Herzaktionen ausfallen. Die Pause hat die Länge von genau zwei PP-Intervallen bzw. den Vielfachen von PP (2PP, 3PP, 4PP usw.).
- SAB °III: Der sinuatriale Block ist im EKG vom Sinusarrest nicht zu unterscheiden.
Intraventrikulärer Block
[Bearbeiten]Siehe Schenkelblock.
Reizbildungsstörungen (RBS)
[Bearbeiten]Nach der Lokalisation der Erregungsbildung differenziert man zwischen nomotopen Störungen (Sinustachykardie, Sinusbradykardie, Sinusarryhthmie, Sinus-Arrest, Sick-Sinus-Syndrome) und heterotopen Störungen ((supra)ventrikuläre Extrasystolie/Tachykardie).
Nomotope RBS
[Bearbeiten]Sinustachykardie
[Bearbeiten]HF > 100 bpm
Ät.: Schock, Blutverlust, Anämie, Fieber
Sinusbradykardie
[Bearbeiten]HF < 60/min
Ät.: Sportler, β-Blocker, Vagotonie, Hypothyreose, intrakranielle Drucksteigerung, Thyphus abdominalis
Sinusarrhythmie
[Bearbeiten]Respiratorische Sinusarrhythmie
[Bearbeiten]Physiologische Atemabhängigkeit der Herzfrequenz durch erhöhten venösen Rückfluss bei Inspiration (Bainbridge-Reflex) und erhöhten Vagotonus bei Exspiration. Die respiratorische Sinusarrhythmie - kurz RSA - ist somit keine krankhafte Störung. Auffallende Reduktion der RSA kann dagegen Anlass zu medizinischer Ursachensuche geben, beispielsweise im kardiopulmonalen Bereich, im Bereich des autonomen Nervensystems u. a. Siehe auch unter Herzratenvariabilität, HRV, Herzfrequenzvarianz, HFV, sowie insbesondere Herzkohärenz.
Pathologische Sinusarrhythmie
[Bearbeiten]Ät.: Degenerative Sinusknoten-Erkrankungen
Folgen: Die Sinusarrhythmie bleibt meist asymptomatisch
Th.: Eine Schrittmachertherapie verbessert nicht die kardiale Lebenserwartung (d.h. man stirbt nicht an der Sinusarrhythmie), aber bestehende Symptome wie Synkopen oder Schwindel können gebessert werden (andere Ursachen eines Schwindels, z.B. Hirndurchblutungsstörungen oder Innenohrprobleme sollten vorher ausgeschlossen werden).
EKG: Die P-Wellen sehen überall gleich aus. (DD.: Supraventrikuläre Extrasystolen (SVES))
Sinusknoten-Syndrom (sick-sinus-syndrome)
[Bearbeiten]Ät.: Altersbedingte Degeneration, Entzündungen, Ischämie
PP.: Störung der Erregungsbildung im Sinusknoten oder Störung der sinuatrialen Überleitung. Mögliche Folgen sind ein Abfall der Sinusfrequenz, Sinuspausen, ein inadäquater Frequenzanstieg unter Belastung oder eine atriale Tachyarrhythmie.
Klinik.: Leistungsschwäche, Schwindel, Synkopen (Adam-Stokes-Anfall)
Heterotope RBS
[Bearbeiten]Ventrikuläre oder supraventrikuläre Störungen außerhalb des SK.
Passive Heterotopie
[Bearbeiten]Einspringen von Ersatzrhythmen untergeordneter Erregungszentren z.B. bei Sinusbradykardie, AV-Block u.a.m.
Aktive Heterotopie
[Bearbeiten]
Einteilung:
- Extrasystolen (ventrikulär, supraventrikulär)
- Extrarhythmen (Kennzeichen: schneller als der Sinusrhythmus)
- Vorhoflattern (f = 280-350/min), Vorhofflimmern(f = 350-600/min)
- Supraventrikuläre Kammertachykardie bei Überleitung einer Vorhoftachykardie oder Vorhofflatterns
- Kammertachykardie
- Kammerflattern, Kammerflimmern
Ektope Vorhofzentren
[Bearbeiten]EKG: Die P-Welle ist sägezahnförmig. Bei einem tiefen ektopen Zentrum ist die P-Welle in II,III,aVF negativ. Evtl. kann eine sog. pathologische präautomatische Pause auftreten, das ist die Zeit zwischen dem Ende einer HRST und dem Wiederanspringen des Sinusknotens ("pathologisch" wenn über 2s Dauer).
Extrassystolie
[Bearbeiten]Extrasystolen sind zusätzliche Herzaktionen durch ektope Reizbildungszentren. Man unterscheidet supraventrikuläre (SVES) und ventrikuläre Extrasystolen (VES).
SVES
[Bearbeiten]Normale SVES
Das ektope Zentrum liegt supraventrikulär im Vorhof oder seltener in den Pulmonalvenen
Morphologie: Normal konfigurierter QRS-Komplex nach einer deformierten P-Welle, keine voll kompensierte Pause.
Blockierte SVES
Vorzeitige Erregung während der Refraktärzeit des AV-Knotens.
Morphologie: P-Welle ohne QRS
Aberrierende Leitung
Die Vorhoferregung trifft auf teilweise refraktäre Tawaraschenkel.
Morphologie: Meist rechtsschenkelblockartig deformierter QRS-Komplex.
VES
[Bearbeiten]
Morphologie: Vorzeitig einfallender schenkelblockartig deformierter QRS-Komplex, unabhängig von der P-Welle, komplette kompensatorische Pause. VES aus verschiedenen ektopen Zentren sehen verschieden aus (polytop), wenn die VES alle gleich aussehen: monotop. Treffen zufällig eine normale Erregung und eine VES zusammen entsteht ein Fusions-QRS-Komplex.
Th.: 1) keine, da harmlos, 2) bei Beschwerden (Schwindel, verminderte Belastbarkeit durch reduziertes HZV) ggf. Ablation oder Schrittmacher (beta-Blocker können vorteilhaft oder von Nachteil sein, nicht vorhersehbar).
Sonderformen:
- Coupletts - zwei aufeinanderfolgende VES
- Tripletts - drei aufeinanderfolgende VES
- Bigeminus - VES und normale Herzaktion wechseln sich ab. (QRS - VES - QRS - VES - ...)
- ventrikuläre Tachykardie
Tachykarde HRST
[Bearbeiten]Supraventrikuläre Tachykardie (SVT)
[Bearbeiten]4 Differentialdiagnosen bei Tachykardie mit schmalen Kammerkomplexen:
- Sinustachykardie - Ät.: z.B. starke Aufregung, schwere Anämie, Blutverluste, Schock
- Inadäquate Sinustachykardie - Anomalie des Sinusknotens
- AV-Reentry Tachykardie mit Präexzitation
- WPW-Syndrom: jüngere Leute
- Präexzitation über Mahaim-Bündel: selten
- AV-Reentry Tachykardie ohne Präexzitation - Über akzessorische Leitungsbündel, die die Kammererregung wieder auf den Vorhof leiten kommt es zu anfallsartig auftretenden kreisenden Erregungen ohne Präexzitation. Eher jüngere Leute, 2/3 Herzgesunde.
- Vorhofftachykardie oder -flattern mit unterschiedlicher Überleitung (1:2, 1:3, :1:4 o.a.). Ältere Leute. Bei 1:2 Überleitung im Ruhe-EKG u.U. schwierig von der AV-Reentry Tachykardie abzugrenzen. Evtl. kann die DD mit Adenosin (HWZ wenige Sekunden) versucht werden, was die AV-Überleitung drosselt. Bei der AVRT kommt es dadurch häufig zur Konversion in den SR, beim Vorhofflattern zur Demaskierung der P-Wellen. Cave: Häufig Brechreiz, Nierenschale bereithalten, Patienten informieren!
Anm.: Bei gleichzeitigem Schenkelblock können die Kammerkomplexe auch breiter sein, DD: siehe unten
DD Tachykardie mit breitem Kammerkomplex
[Bearbeiten]- VT
- Supraventrikuläre Tachykardie mit Schenkelblock (15-25%) - vorbestehend oder funktionell
- Supraventrikuläre Tachykardie ohne Präexzitation - Angeborene Fehlbildung bei Herzgesunden, Herzerkrankungen (Mitralklappenprolaps), Hyperthyreose
- Supraventrikuläre Tachykardie mit Präexzitation
- über Mahaim-Bündel: selten
- Wolff-Parkinson-White-Syndrom (WPW-Syndrom)
- Antidrome WPW-Tachykardie
- WPW bei Vorhofflimmern
Präexzitationssyndrome
[Bearbeiten]- über Mahaim-Bündel
- Wolff-Parkinson-White-Syndrom (WPW-Syndrom)
- LGL-Syndrom (Lown-Ganong-Levine-Syndrom)

Eher jüngere, "herzgesunde" Männer betroffen (,die das auch meist schon wissen, wenn man sie danach fragt), Prävalenz: 0,1-0,3%. Akzessorische Leitungsbündel (Kent-Bündel) also Kurzschlüsse zwischen Vorhof und Kammer umgehen den AV-Knoten (den "Frequenzfilter") und erregen die Kammer vorzeitig. Sie können auch von der Kammer auf den Vorhof überleiten und zu kreisenden Erregungen führen, die sich als paroxysmale Tachykardie manifestieren.
Kennzeichen (nicht bei reiner retrograder Leitung): Der QRS-Komplex folgt direkt auf die P-Welle. Der Anfangsteil des QRS zeigt einen charakteristischen Knick, die Deltawelle.
Th.: Vagus-Manöver (z.B. nach Valsalva (Pressen), Trinken von kaltem Wasser, Carotismassage), Katheter-Ablation.
Ventrikuläre Salven und Kammertachykardie (VT)
[Bearbeiten]
Kammertachykardien sind anfallsweise oder dauerhaft auftretende rhythmische Folgen von mehr als 3 VES mit einer Frequenz über 100 bpm.
Formen:
- non sustained (nicht anhaltende) VT: 4 QRS-Komplexe bis 29 Sekunden, f > 100 bpm.
- sustained (anhaltende) VT: > 30 Sekunden Dauer u./o. Interventionspflichtig, f > 100 bpm.
- monomorph
- polymorph
Beweis einer VT: P-Wellen sind unabhängig vom QRS-Komplex, Fusionsschläge (Verschmelzung von normalem QRS-Komplex mit einer VES).
Ursachen: Strukturelle Herzerkrankungen, primär elektrische Herzerkrankungen (QT-Syndrom, Brugada-Syndrom), idiopathisch
D.: Ursachen abklären!: Elektrolyte, Medikamente?, Echokardiographie (Kardiomyopathie?)
DD.: SVT (z.B. Sinustachykardie) + LSB!
Th.: Ventrikuläre Salven bei KHK mit guter Pumpfunktion können mit beta-Blockern behandelt werden. EF < 30%: Defibrillation. EF 35-40% -> Elektrographische Untersuchung mit Ventrikelstimulation, wenn immer noch schlecht: Defibrillation.
Torsade-de-pointes-Tachykardie
[Bearbeiten]Trifft eine neue Erregung (Extrasystole) auf das vulnerable Ende der T-Welle (R-auf-T-Phänomen), wo die Refraktärität nicht mehr gegeben ist kann es zu dieser Form der Kammertachykardie kommen, die z.T. in ein Kammerflimmern übergeht. Ausgelöst wird dies meist durch Magnesiummangel oder Medikamente, die den HERG Kalium-Kanal blockieren. Die Folge ist eine verlangsamte Repolarisation und damit ein verlängertes Aktionspotential. Darüber hinaus werden vermehrt Kalzium-Ionen im Sarkoplasmatischen Retikulum angehäuft, was zu früheren Nachdepolarisationen, sogenannte Early After Depolarisationen, begünstigt. (Anm.: genauere Erklärung zum Mechanismus wäre sinnvoll) Risikofaktor: Long-QT-Syndrom (Medikamente!), Frauen sind empfänglicher.
EKG.: Kammertachykardie mit deformierten Kammerkomplexen, die charakteristischerweise im Wechsel an- und abschwillt.
Th.: Defibrillation, Medikamente ab-/umsetzen
Long-QT-Syndrom
[Bearbeiten]Frequenzkorrigierte QT-Zeit (QTc) über 440 Millisekunden (ms)
Ät.: kongenital, meist erworben (Risikofaktor sind Medikamente, die die QT-Zeit verlängern, z.B. Neuroleptika, Antidepressiva, Makrolid-Antibiotika, Fluorchinolone, Azol-Antimykotika, Malariamittel, Virostatika (z.B. Foscarnet, Amantadin), Antihistaminika der zweiten Generation, 5-HT3-Antagonisten (v.a. Dolasetron), Triptane, Antiarrhythmika, Sympathomimetika u.a.m.)
vital bedrohlich!
Th.: Intensivüberwachung, verdächtige Medis absetzen, Herzfrequenz steigern
Akzelerierte idioventrikuläre Kammertachykardie
[Bearbeiten]?
harmlos
Ashman-Phänomen
[Bearbeiten]Die bei Vorhofflimmern auftretende aberrante Leitung des Folgeschlages nach einer lang-kurz-Sequenz.
Kammerflattern (Pulslose ventrikuläre Tachykardie (PVT))
[Bearbeiten]EKG: HF 200 - 350 bpm, haarnadelartige Kammerkomplexe.
Ät.: Extrasinunodale Erregerungsrückbildungsstörungen
Fließender Übergang in Kammerflimmern.
Th.: Sofortige Defibrillation
Kammerflimmern
[Bearbeiten]EKG: HF 300 - 800 bpm
Herzkreislaufstillstand
Th.: Sofortige Defibrillation. Jede Minute ohne Defibrillation verringert die Wahrscheinlichkeit eines Therapieerfolges (= Wiederbelebung) um 10 %!
Brugada-Syndrom
[Bearbeiten]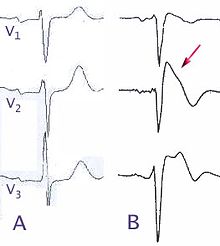
Ät.: genetisch (in 15-25% d.F. SCN5A-Mutation), Ionenkanalerkrankung
EKG.: Rechtsschenkelblock-ähnliches Bild mit charakteristischen sattel- oder zeltförmig deszendierenden ST-Hebungen in den Ableitungen V1-3. Z. T. wechselnd ausgeprägt und/oder auch nur zeitweise vorhanden.
Symptome: erst bei eintreten polymorpher ventrikulärer Tachykardien oder Kammerflimmern, Manifestation meist im mittleren Lebensalter.
Kompl.: Plötzlicher Herztod (PHT)
Th.: ICD-Implantation zur Prophylaxe des PHT
Schrittmacher-EKGs
[Bearbeiten]
Was lässt sich aus dem Schrittmacher-EKG herauslesen?
[Bearbeiten]Im Prinzip lassen sich aus dem HSM-EKG nur einige Informationen über den HSM ablesen. Eine weitergehende Interpretation (Hypertrophie, Infarkt, ...) ist nicht möglich, solange der HSM aktiv ist.
Herzschrittmacher
[Bearbeiten]Schrittmacher (HSM) werden mit einem meist 3-stelligen Code charakterisiert:
- Buchstabe: Ort der Stimulation
- Buchstabe: Ort der Wahrnehmung
- Buchstabe: Betriebsart
- inhibiert: Der HSM wird von der normalen Herzaktion inhibiert und springt nur ein, wenn die voreingestellte Frequenz unterschritten wird.
- getriggert: Der HSM nimmt Erregungen wahr und wird von diesen zur Impulsabgabe gebracht. Bsp.: Bei AV-Block °III kann ein Zwei-Kammer-Schrittmacher die Herzaktion z.B. im Vorhof registrieren und die Kammer stimulieren. (VAT, moderner VDD)
| Revidierter NASPE/BPEG-Code | |||||
|---|---|---|---|---|---|
| Stelle | 1. | 2. | 3. | 4. | 5. |
| Bedeutung | Stimulations- ort |
Wahrnehmungs- ort |
Betriebsart | Frequenz- adaptation |
Multifokale Stimulation |
| Inhalt | 0 (keiner) | 0 (keiner) | 0 (keine) | 0 (keine) | 0 (keine) |
| A (Atrium) | A (Atrium) | T (getriggert) | R (adaptiv) | A (Atrium) | |
| V (Ventrikel) | V (Ventrikel) | I (inhibiert) | V (Ventrikel) | ||
| D (Dual A+V) | D (Dual A+V) | D (Dual T+I) | D (Dual A+V) | ||
| S (Single A/V) | S (Single A/V) | ||||
EKG:
1. Buchstabe: Ort der Stimulation:
- Vorhof: Schrittmacher-Spike vor jeder P-Welle
- Kammer: Schrittmacher-Spike vor jedem QRS-Komplex
- Dual: Zwei etwas zeitlich versetzte Spikes vor jedem QRS-Komplex (AV-sequentielle Stimulation)
2. Buchstabe: Ort der Wahrnehmung
- Vorhof: Auf jeden Fall vorhanden bei regelmäßige Sequenzen von: P-Welle -> Schrittmacher-Spike -> QRS, ansonsten ?
- Kammer: ?
Im EKG kann man an der Lage der HSM-Spikes erkennen, wo der HSM mißt und wo er erregt:
- Spike vor P-Welle: Vorhofstimulation
- Spike vor QRS-Komplex: Kammerstimulation
- Spike vor QRS-Komplex und vor P-Welle: Vorhof-Kammer-Stimulation
- Spike nach regelrechter P-Welle und vor QRS-Komplex: Ableitung im Vorhof, Stimulation der Kammer
- ... (?)
Häufigste HSM Einstellungen
[Bearbeiten]- VVI Stimulation und Wahrnehmung im Ventrikel; durch Eigenaktion inhibiert
- AAI Stimulation und Wahrnehmung im Vorhof; durch Eigenaktion inhibiert
- DDI Im Atrium und Ventrikel Stimulation und Wahrnehmung,
- DDD Im Atrium und Ventrikel Stimulation und Wahrnehmung, inhibiert und getriggert
- VVIR, AAIR, DDIR, DDDR, wie die vorbeschriebenen Modi mit zusätzlicher Frequenzadaptation
- Zunahme der SM Frequenz bei Körperaktivität des SM Trägers.
- R = Rate Response
- VDD Vorhof nur gesenst , Kammer gepact und gesenst. Zweikammerschrittmacher mit nur einem Kabel
Diagnostische Modes und Besonderheiten
[Bearbeiten]- 0D0 Schrittmacher senst nur, pact aber nicht: bei Implantation wichtig
- V00 Schrittmacher senst nicht , pact nur: ausgeschaltete Demandfunktion , zB Magnetbetrieb
- D00 Zwei-Kammerschrittmacher ohne Demandfunktion
Trigger ( zB zur Überprüfung von Sensingproblemen)
- VVT Jede gesenste Kammereigenaktion wird vom SM markiert
- AAT Jede gesenste Vorhofeigenaktion wird vom SM markiert
- DDT Jede gesenste Eigenaktion wird in Vorhof und Kammer vom SM markiert.
Unlogik des SM Codes
[Bearbeiten]Aus dem HSM Code kann man nicht logisch ableiten , was zB der Unterschied zwischen DDD und DDI ist.
Der HSM Code macht einige ziemlich unsinnige Einstellungen möglich , die praktisch ohne Bedeutung sind zB DVI.
Für den Einstieg in die Schrittmacherei ist es am Anfang völlig ausreichend wenn man folgende HSM Betriebsarten unterscheidet :
- EinkammerSM : VVI oder AAI
- ZweikammerSM : DDD
- Spezialfälle: DDI oder VDD
Außerdem muß man Pacing und Sensing begriffen haben und unterscheiden können.
Bipolare Stimulation
[Bearbeiten]Die meisten in Deutschland eingepflanzten Herzschrittmacher sind mittlerweile mit einem bipolaren Kabel kombiniert und bipolar programmiert. Dies erschwert die Erkennung des Herschrittmachers im normalen EKG, da nur noch ein sehr kleiner oder gar kein Schrittmacherspike im OberflächenEKG zu sehen ist. Dies gilt insbesondere wenn ein Filter im EKG aktiviert wurde. Man kann in so einem Fall den Filter im EKG ausschalten oder den Schrittmacher über ein Programmiergerät abfragen. Auch eine Magnetauflage auf den Schrittmacher bei der EKG Aufzeichnung kann hilfreich in der Erkennung des Schrittmachertyps sein.
Die ersten Elektroden von Herzschrittmachern waren unipolar. Der Strom fließt dabei von der Batterie des Herzschrittmachers über die Sonde zum rechten Herz. Dort erregt der Strom den Herzmuskel und fließt über den Körper des Patienten zurück zum Gehäuse der Schrittmacherbatterie. Wegen einer Reihe von Nachteilen (Schrittmacherzucken, Störanfälligkeit durch äußere elektromagnetische Quellen) werden unipolare Sonden kaum mehr implantiert und sind durch bipolare Sonden ersetzt worden. Bei den bipolaren Sonden fließt der Strom an der Spitze der Elektrode nur etwa einen Zentimeter durch den Herzmuskel. Über einen zweiten Kontakt knapp unterhalb der Elektrodenspitze fließt er über das Kabel zur Schrittmacherbatterie zurück.
Abklären
[Bearbeiten]- Letzte Kontrolle? (HSM sollten jährlich kontrolliert werden),
- Probleme?
- Besserung der Symptome (Schwindel) nach HSM-Implantation?, Antikoagulation bei VHF?
