Pharmakologie und Toxikologie: Antibiotika
Antibiotika
[Bearbeiten]Hinweis: Die Erregerspektren dienen nur der Groborientierung. Beachten Sie die lokale Resistenzlage! Bei schwereren Infektionen sollte ein Erregernachweis mit Resistenztestung erfolgen, so dass nach der kalkulierten (empirischen) Breitspektrum-Chemotherapie rasch auf eine gezielte Schmalspektrum-Antibiose umgestellt werden. Merke: Erst breit, dann gezielt! Dies mindert die Erregerselektion und erhöht die Effizienz der Behandlung. Bei der Auswahl des Antibiotikums muß natürlich auch der Gesundheitszustand des Patienten (z.B. Nierenfunktion, Penicillinallergie) und die Lokalisation des Infekts (kommt das Antibiotikum dahin?) berücksichtigt werden.
Resistenzmechanismen:
- Bakterielle Penicillinasen inaktivieren Penicillin
- Bakterielle β-Lactamasen spalten β-Lactam-Antibiotika
- Bakterielle modifizierte Penicillin-bindende-Proteine (PBP) mit geringer Affinität zu β-Lactam-Antibiotika
- Veränderung anderer Zielmoleküle
- Veränderung der Zellpermeabilität
- Synthese von Transportermolekülen (Effluxmechanismen)
Vorbeugung:
- Rationaler Antibiotikaeinsatz in zwei Stufen
- Therapie nach Antibiogramm
- Ausreichend hoch dosieren
- Ausreichend lange behandeln
Wirkstoffgruppen:
- Zellwandsynthesehemmer:
- Lactam-Antibiotika - bakterizid
- Glycopeptide - bakterizid
- Fosfomycin - bakterizid
- Translationshemmer
- Aminoglykoside - bakterizid
- Makrolide, Ketolide, Lincosamine - bakteriostatisch
- Tetracycline - bakteriostatisch
- Chloramphenicol - bakteriostatisch
- Streptogramine - ?
- Oxazolidinone (Linezolid) - ?
- Nucleinsäurenhemmer
- Gyrase-Hemmer (Chinolone)- bakterizid
- Metronidazol - bakterizid
- Sulfonamide plus Dihydrofolatreduktase-Hemmer- bakteriostatisch
- Rifampicin (RMP) - bakterizid
Kombinationstherapien - Bakterizide und bakteriostatische AB sollten nicht miteinander kombiniert werden. Gängige Kombinationen sind z.B.:
- Penicillin + β-Lactamase-Hemmer
- Cephalosporin 3a + Ampicillin - Kalkulierte Therapie bei Meningitis
- Cephalosporin 3a + Metronidazol - Kalkulierte Therapie bei gynäkologischen und intraabdominellen Infektionen oder perioperativ
- β-Lactam + Aminoglycosid - Endokarditis
- Kombinationstherapie bei Tuberkulose (Isoniazid, Rifampicin, Ethambutol, Pyrazinamid, Streptomycin)
- Clarithromycin + Metronidazol oder Clarithromycin + Amoxicillin (jeweils + PPI) - Hier werden allerdings Bakteriostatika (Clarithromycin) mit Bakterioziden gemeinsam gegeben
Antibiotika-Therapie in der Schwangerschaft: Amoxicillin und Erythromycin können erfahrungsgemäß gegeben werden (Packungsbeilage/Fachinformation beachten!).
Zellwandsynthesehemmer
[Bearbeiten]β-Lactam-Antibiotika
[Bearbeiten]W.: β-Lactam-Antibiotika hemmen die bakterielle Muramyl-Transpeptidase (PBP) aufgrund einer Strukturähnlichkeit des β-Lactam-Ringes mit der zu knüpfenden D-Alanyl-D-Alanyl-Peptidbindung -> Verschiebung des Gleichgewichts zugunsten des Peptidoglykanabbaus -> Bakterizidie
S-C COOH COOH
| \| |
C-N C-N-C N-C-C
| | | | |
C-C=O C-C=O C-C-C=O
| |
O=C-N O=C-N
| |
R R
β-Lactam-Ring Penicillin-Core D-Alanyl-D-Alanyl

Die Bakterizidie wird gesteigert durch Kombination mit Aminoglykosiden (z.B. Gentamicin). Sinnvoll bei schweren Infektionen. Beide Antibiotika dürfen allerdings nicht in einer Infusionsflasche gemischt werden (Inaktivierung).
β-Lactam-Antibiotika sollten nicht mit bakteriostatischen Antibiotika kombiniert werden.
β-Lactam-Antibiotika sollten nicht angewendet werden bei zellwandlosen (Mycoplasmen, Ureaplasmen), bei obligat (Chlamydien, Rickettsien, Legionellen) oder vorwiegend (Salmonellen, Brucellen) intrazellulär lebenden und bei langsam wachsenden (Mykobakterien) Bakterien.
UAW.:
- Insgesamt sind β-Lactam-Antibiotika gut verträglich, möglich sind allerdings
- Allergische Reaktionen bis hin zum anaphylaktischen Schock
KI.: Allergie gegen β-Lactam-Antibiotika
Penicilline
[Bearbeiten]Penicillin G und Oralpenicilline
[Bearbeiten]Penicillin G ist der Prototyp der β-Lactam-Antibiotika.
Entdeckt wurde das Penicillin 1928 von Sir Alexander Flemming auf verschimmelten (Penicillium notatum, Pinselschimmel) Bakterienkulturen, wobei der Pilz in seiner Umgebung das Bakterienwachstum hemmte.
Eigenschaften:
- Penicillin G (Benzylpenicillin) - säurelabil, nur parenteral verfügbar
- Penicillin V (Phenoxymethylpenicillin) - säurestabiles Naturisolat, oral verfügbar
- Propicillin und Azidocillin - halbsynthetische Derivate, säurestabil und oral verfügbar
Spektrum: Gram-positive Kokken (Streptokokken, Pneumokokken, nicht-Penicillinase-bildende Staphylokokken), Gram-positive Stäbchen (Clostridien, Bazillen), Gram-negative Kokken (Neisserien), die meisten Anaerobier außer Bacteroides fragilis, Spirochäten (Treponma)
Vorteile: Gute Pentration in extrazelluläre Flüssigkeiten und Entzündungsherde
Nachteile: Schlechte intrazelluläre Penetration, schlechte Penetration in nicht-entzündete Meningen, Lücke bei Gram-negativen Stäbchen, nicht Penicillinasefest
UAW.: Gefahr der allergischen Reaktion bei Zweitexposition, gastrointestinale Störungen
Isoxazolylpenicilline
[Bearbeiten]- Oxacillin - parenteral
- Dicloxacillin - oral
- Flucloxacillin - oral/parenteral
Eigenschaften: Relativ stabil gegenüber bakteriellen Penicillinasen durch sperrige Seitenketten, gut wirksam gegen Gram-Positive, kaum wirksam gegen Gram-Negative
Anw.: Staphylokokkeninfektionen (zunehmend Resistenzen)
Aminopenicilline
[Bearbeiten]- Ampicillin - parenteral (i.m., i.v.)
- Amoxicillin - oral (gastrointestinal besser verträglich als Ampicillin)
Eigenschaften: Penicilline mit erweitertem Wirkspektrum: Streptokokken, Listerien, Meningokokken, Helicobacter pylori (in Kombination), Haemophilus influenzae, Escherichia coli, Proteus mirabilis (nicht P. vulgaris), Salmonellen, Borrelien. Gegenüber Penicillin G besser wirksam gegen Enterokokken. Klebsiellen sind intrinsisch resistent.
UAW.: Pseudoallergische Reaktionen (makulopapulöses Exanthem) 5 bis 10 d nach Therapiebeginn, seltener echte allergische Reaktionen, Diarrhoe (bes. in Komb. mit einem BLI).
PK.: renal
Anw.: Amoxicillin: HP-Eradikation (+ 2. AB + PPI), Endokarditis-Prophylaxe, Lyme-Borreliose, Atemwegsinfekte (Otitis media, Sinusitis, infektexazerbierte chron. Bronchitis) sofern notwendig, evtl. bei Harnwegsinfekten in der SS. Ampicillin: + p3a-Cephalosporin bei bakt. Meningitis
KI.: Penicillinallergie
Zu beachten!: Kann in der Schwangerschaft gegeben werden.
β-Lactamase-Inhibitoren (BLI)
[Bearbeiten]Clavulansäure, Sulbactam, Tazobactam
Kombinationspräparate:
- Ampicillin + Sulbactam => in Form eines Diesters: Sultamicillin
- Amoxicillin + Clavulansäure
- Piperacillin + Tazobactam
Acylaminopenicilline (Ureidopenicilline)
[Bearbeiten]
Eigenschaften: nur parenteral verfügbar, nicht β-Lactamase-stabil, Breitspektrum-Penicilline
Breitere Spektrum insbesondere gegen:
- Mezlocillin - (Enterokokken)
- Piperacillin - Pseudomonas aeruginosa, Klebsiellen, Gram-positive Kokken, Bacteroides fragilis, Enterokokken
- Azlocillin (außer Handel) - Pseudomonas aeruginosa (Mittel der Wahl)
Cephalosporine
[Bearbeiten]Parenterale Cephalosporine:
- Gruppe 1: Cefazolin, Cefalotin - Staphylokokken, Streptokokken einschl. Penicillinasebildner, nur gering wirksam gegen Gram-Negative
- Gruppe 2: Cefuroxim, Cefotiam - Penicillinasestabil, wie Gruppe 1 plus Haemophilus influenzae, Escherichia coli
- Gruppe 3a: Cefotaxim, Ceftriaxon - Staphylokokken geringer sensibel, dafür Proteus sp., Einsatz bei lebensbedrohlichen Infektionen
- Gruppe 3b: Ceftazidim, Cefepim - wie 3a plus Pseudomonas aeruginosa Einsatz bei lebensbedrohlichen Infektionen
Orale Cephalosporine:
- Gruppe 1: Cefalexin, Cefaclor, Cefadroxil - Penicillinasestabil, breites Spektrum: S. aureus, S. pyogenes, H. influenzae, wechselnd wirksam bei E. coli, Klebsiella sp., geringe Wirkung gegen Proteus
- Gruppe 2: Loracarbef, Cefuroxim-Axetil - wie 1 plus Proteus u.a. Gram-Negative
- Gruppe 3: Cefpodoxim-Proxetil, Cefixim, Ceftibuten - wie 2 plus Serratia sp., kaum Wirkung auf S.aureus
Carbapeneme
[Bearbeiten]- Imipenem (+ Cilastatin, der Dipeptidasehemmer reduziert renale Inaktivierung und Nephrotoxizität)
- Meropenem
- Ertapenem
Carbapeneme werden synthetisch hergestellt und sind nur parenteral verfügbar. Die Wirkung ist bakterizid. Besonders breites Wirkspektrum. Die meisten Gram-positiven, Gram-negativen und anaeroben Bakterien einschl. Pseudomonas werden erfasst.
Indikationen:
- Lebensbedrohliche nosokomiale Infektionen
- Schwere polymikrobielle Infektionen
- Infektionen mit gegen β-Lactam-Antibiotika-resistenten Keimen
Monobactame
[Bearbeiten]Aztreonam - synthetisch, parenterale Applikation, stabil gegen β-Lactamasen
Spektrum: Fast alle Gram-Negative (Enterobacteriaceae) einschließlich Pseudomonas, nicht empfindlich sind Gram-Positive und Anaerobier (bei Mischinfektionen das Lincosamid Clindamycin dazunehmen!)
Keine Kreuzallergie mit Penicillin.
Glykopeptide
[Bearbeiten]
- Vancomycin - aus Streptomyces orientalis
- Teicoplanin - aus Actinoplanes teichomyceticus
Wirkung: Bindung an die D-Alanyl-D-Alanin-Seitenkette -> Verhinderung der Elongation und Quervernetzung ->Bakterizidie
Eigenschaften: schlecht gewebegängig, nur parenteral (außer bei Clostridium difficile)
UAW.: Ototoxisch, nephrotoxisch, allergische Hautreaktionen
Spektrum: Staphylokokken (Reservemedikament bei MRSA, allerdings gibt es schon Resistenzen), Pneumokokken, Enterokokken, Clostridium difficile. Unwirksam gegen Gram-Negative.
Fosfomycin
[Bearbeiten]Epoxyd-Antibiotikum aus Streptomyces
Wirkung: Analogon des Phosphoenolpyruvats (PEP), einer Vorstufe in der Zellwandsynthese -> Blockade der Pyruvyltransferase -> Bakterizidie
Eigenschaften: Gute Gewebe- und Liquorgängigkeit
UAW.: Leberwerterhöhung, Kopfschmerzen, Exanthem
Breitband: Staphylokokken, Streptokokken, Pneumokokken, Neisseria meningitidis, Haemophilus influenzae, Escherichia coli, Klebsiella pneumoniae, Serratia marcescens, Proteus mirabilis und Pseudomonas aeruginosa u.a.m. Siehe: http://www.antibiotikamonitor.at/12_05/12_05_2.htm#7
Anw.: Als Reserveantibiotikum i.v. bei pharmakologisch schwer erreichbaren Infektionsherden und fehlenden Alternativen (Multiresistenz, Allergie gegen β-Lactam-Antibiotika) Außerdem oral in einmaliger Gabe von 3g Fosfomycin(als Fosfomycin-Trometamol) bei unkomplizierten Harnwegsinfekten (es wird nahezu unverstoffwechselt renal ausgeschieden).
Einschr.: Ist für aktiven Transport in Bakterien auf Anwesenheit von Glucose-6-Phosphat angewiesen (induziert Transport)
Proteinsynthesehemmer
[Bearbeiten]Aminoglykoside
[Bearbeiten]Wirkstoffe und Anwendung:
- neuere: Tobramycin, Gentamycin (Refobacin®), Amikacin (Reserve), Netilmicin
- Anw.: septische Infektionen in Kombination mit β-Lactam-Antibiotika, Endokarditis, Infektionen mit Staphylokokken, Enterokokken, Pseudomonas, Listerien, Enterobakterien
- ältere:
- Streptomycin - Tuberkulose in einer Kombinationstherapie
- Neomycin - vor Operationen im GIT zur Reduktion der (aeroben) Darmflora
- Promycin - Amöbiasis
- Neomycin, Kanamycin, Framycetin - topische Anwendung
W.: Bindung an die 30S-Untereinheit der Ribosomen -> Misreading -> Bakterizidie
Eigenschaften:
- Breites Spektrum, v.a. Gram-negative Stäbchen, Anaerobier sind unempfindlich, Gram-Positive beschränkt sensibel. Sensibel sind S. aureus, P. aeruginosa (neuere Am.g.), Mykobakterien (Streptomycin), in Komb. mit einem Penicillinderivat: Streptokokken und Enterokokken
- Rascher Wirkungseintritt
- Bakterizidie
- Synergismus in Kombination mit β-Lactam-Antibiotika
- Schlechtes Ansprechen bei anaerober Stoffwechsellage und in saurem Mileu (schlechte Penetration des Aminoglykosids durch die innere Membran)
- nur parenteral
- first-exposure-effect - Einmalig hohe Dosis wirksamer als mehrere kleine Dosen -> Gabe 1x/die
Resistenzbildung durch Inaktivierung (Plasmidkodierte Kinasen, Acetyltransferasen, Adenyltransferasen), Amikacin ist davon weniger betroffen
UAW.: V.a. bei längerer Behandlungsdauer, enge therapeutische Breite, oto- und nephrotoxisch, allergische Reaktionen
WW.: andere oto- und nephrotoxische Substanzen wie Furosemid, Ciclosporin A u.a.
KI.: Innenohrschaden, Allergie, Niereninsuffizienz, SS + SZ
Makrolide
[Bearbeiten]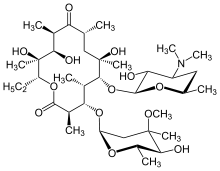
Wirkstoffe:
- Erythromycin - aus Streptomyces erythreus, säurelabil, parenteral, aber auch p.o. verfügbar
- Clarithromycin, Roxythromycin, Azithromycin - Erythromycinderivate, säurestabiler, bessere Bioverfügbarkeit, Gabe p.o. möglich
Wirkung: Modifikation der ribosomalen 50S-Untereinheit -> Behinderung der Translokation der Peptidyl-tRNA von der Akzeptor (A)- zur Donorstelle (P) -> Bakteriostase
Spektrum: Gram-Positive: Streptokokken, Mycobakterien des Mycobacterium-avium-Komplex (MAC) (Nocardien nicht, bei Staphylokokken sind Lincosamide günstiger), Gram-Negative: Neisseria, Moraxella catarrhalis, Bordetella, Helicobacter, Campylobacter, Legionella, Haemophilus (bes. Azithromycin), auch Anaerobier (Lincosamide wirken bei Bakteroides besser), Zellwandlose: Chlamydien, Mykoplasmen, Rickettsien, Treponemen, Borrelien.
UAW.: gastrointestinal, allergisch (selten), QT-Verlängerung (Clarithromycin erzeugt dabei nur halb soviele UAWs wie Erythromycin). Embryo- und fetotoxisch.
PK.: renal/hepatisch
WW.: hemmt CYP3A4 (Statine!, Cumarine!), CYP2C19, P-Glycoprotein (Digitalis!) -> viele Interaktionen
Anw.: Atemwegsinfektionen, atypische Pneumonie, HP-Eradikation, bei Betalactamallergie Alternative bei Streptokokkenpharyngitis, Geschlechtskrankheiten, Lyme-Borreliose, Infektionen mit atypischen Mycobakterien, Hautinfektionen.
KI.: Makrolidallergie, QT-Verlängerung.
Ketolide
[Bearbeiten]Wirkstoffe: Telithromycin (halbsynt. Erythromycin-A-Derivat, z.T. als Makrolid bewertet.)
Derivat der Makrolide, p.o.-Gabe möglich
Spektrum: Wie Makrolide
UAW.: Gastrointestinal, Lebertoxizität (3 Fallberichte)[1], neurologisch (Kopfschmerzen, Schwindel, Sehstörungen, Geschmacksstörungen), Exazerbation einer Myasthenia gravis (resp. Insuffizienz), Exantheme.
WW.:
- Hemmung von CYP2D6 -> Wirkungsverstärkung von β-Blockern, Antiarrythmika, Antidepressiva, Neuroleptika
- Hemmung von CYP3A4 -> Wirkungsverstärkung von Ciclosporin A (Nephrotoxizität), Kontrazeptiva (UAW), Cisaprid (HRST)
Anw.: Telithromycin (fast) nur noch bei ambulant erworbener Pneumonie oder als 2. Wahl, wenn andere Antibiotika nicht möglich (Resistenzprobleme, Unverträglichkeit).[2]
KI: Myasthenia gravis[2], banale Atemwegsinfekte
Lincosamide
[Bearbeiten]Wirkstoffe:
- Lincomycin - aus Streptomyces lincolnensis
- Clindamycin - semisynthetisch
W.: Blockade der Peptidyltransferase -> Proteinsythese gestört -> Bakteriostase, Wirkung ähnlich wie Makrolide
Eigenschaften: Gute Pentration in Weichteile und Knochen, Plazenta- und Muttermilchgängig, oral und parenteral verfügbar
UAW.: Pseudomembranöse Colitis, Leberwerterhöhung, Überempfindlichkeitsreaktionen, Blutbildveränderungen
Anw.: β-Lactam-Allergie, Osteomyelitis, Mischinfektionen in Komb. m. anderen Antibiotika
KI.: Allergie, Stillzeit (Clindamycin), Neu-/Frühgeborene; relative KI.: SS, Darmerkrankung
Tetrazykline
[Bearbeiten]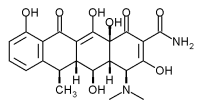
Wirkstoffe: Oxytetracyclin, Tetracyclin, Doxycyclin, Minocyclin
Breitspektrumantibiotikum aus Streptomyces spp.
W.: Störung der Anlagerung der Aminoacyl-tRNA an die mRNA in der ribosomalen 30S-Untereinheit -> Proteinsynthesestörung -> Bakteriostase
Spektrum: Nocardien, Propionibakterien (Akne), Brucellen, Vibrio, Yersinia, viele Atypische (Borrelien, Chlamydien, Rickettsien, Mykoplasmen, Treponemen), Plasmodium falciparum. Nicht wirksam bei: Proteus, Serratia. Häufig resistent: Kokken.
UAW.: Knochen- und Zahnschäden v.a. beim Ungeborenen und Kind bis 8 Jahren (Ca2+-Komplexe), gastrointestinale Beschwerden (Brechreiz, Ösophagusulzera), Photosensibilisierung, Leber-, Pankres-, ZNS-Störungen, Allergie (Einzelfälle von Stevens-Johnson-Syndrom).
WW.: Milch/Kalzium, Magnesium, Eisen, Antazida hemmen die Resorption.
Anw.: Abnehmende Bedeutung (Resistenzen, Nebenwirkungen), aber Spezialindikationen: Atypische Pneumonie, Chlamydieninfekte, Rickettsiosen, Lyme-Borreliose, akute Adnexitis, Prävention und Behandlung der Malaria, Akne, Paradontose.
KI.: SS, Kinder unter 9 Jahren, Tetrazyklin-Allergie, Leber- und Nierenschäden.
Chloramphenicol
[Bearbeiten]
aus Streptomyces venezuelae, heute synthetisch
W.: Verhindert eine bestimmte Peptidbindung -> Translationshemmung -> Bakteriostase
Resistenzmechanismen: Acetyltransferasen, sinkende Zellpermeabilität (Porin-Reduktion)
UAW.: Hämato- und neurotoxisch, Grey-Syndrom, gastrointestinal
Anw.: Reserve bei Typhus/Paratyphus (1.Wahl Gyrasehemmer, Cephalosporine), septische Salmonellose, schwere systemische Infektionen
KI.: Leber-, Knochenmarkserkrankungen, Porphyrie
Streptogramine
[Bearbeiten]Wirkstoffe: Quinupristin plus Dalfopristin - aus Streptomyces pristinae spiralis
W.: Hemmung der Elongation der Peptidkette
Anw.: beschränkt, nur parenteral, nur bei Gram-positiven Erregern und nur, wenn kein anderes Antibiotikum verfügbar: Haut-Weichteil-Infektionen, nosokomiale Pneumonie, anderweitig resistente Staphylokokken und Enterokokken
WW.: Hemmung von CYP3A4
Oxazolidinone
[Bearbeiten]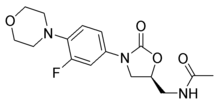
Wirkstoffe: Linezolid - synthetisch
W.: Hemmung des Initiationskomplexes
Spektrum: Gram-positive Kokken, unsensibel sind: Enterobakterien, Pseudomonas
WW.: MAO-Hemmung
Anw.: Haut- und Weichteilinfektionen, nosokomiale Pneumonie
Nucleinsäurenhemmer
[Bearbeiten]Gyrasehemmer (Chinolone)
[Bearbeiten]
W.: Hemmung der bakteriellen Topisomerase II (Gyrase) oder IV -> Bakterizidie
- Gruppe 1: Norfloxacin - Unkomplizierte Harnwegsinfekte
- Gruppe 2: Ciprofloxacin, Ofloxacin, Enoxacin - zahlreiche Indikationen, Z.T. gram-positive Kokken, Gram-negative außer Atypische: E. coli, Klebsiella, Proteus, Serratia, H. influenzae; Anaerobier eingeschränkt. Anwendung Ciprofloxacin: wertvolles Antibiotikum bei schweren Gram-negativen Infektionen incl. Pseudomonas und Serratia, daher nicht unnötig verheizen!
- Gruppe 3: Levofloxacin - erweitertes Spektrum gegen Gram-Positive und atypische Erreger
- Gruppe 4: Moxifloxacin - wie III, bessere Wirkung gegen Anaerobier
UAW.: gastrointestinal, neurologisch, allergisch, phototoxisch, Blutbildveränderungen, evtl. QT-Verlängerung, Tendopathien, evtl. chondrotoxisch
WW.: Zwei- und dreiwertige Metallionen (Fe, Mg, Ca, Zn) hemmen Resorption
KI.: SS + SZ, Kinder/Jugendliche unter 16 Jahren, Allergie, zentralnervöse Erkrankungen
Ciprofloxacin
[Bearbeiten]Spektrum: Bacillus anthracis und v.a. Enterobakterien wie E. coli, Shigellen, Proteus, Salmonellen. Wechselnd empfindlich sind Staphylokokken, Enterokokken und Pseudomonas. Wenig Wirkung ist zu erwarten bei Streptokokken, Anaerobiern und Spirochäten.
UAW.: Gastrointestinal, zentrale und periphere neurologische Symptome, Tendopathin und Gelenkschmerzen, Hauterscheinungen, Anstieg von Leber- und Nierenwerten
Anw.: Komplizierte Harnwegsinfektionen, eitrige Knochen- und Gelenksinfektionen, Gonorrhoe, M.d.W bei Milzbrand, weiterhin geeignet bei Cholera, Shigellose, Salmonellose, Pest, lokal bei eitriger Bindehautentzündung.
KI.: SS + SZ, Allergie gg. Chinolone, Kinder/Jugendliche unter 16 Jahren, zentralnervöse Erkrankungen
Nitroimidazole
[Bearbeiten]Wirkstoffe: Metronidazol
Synthetisches Antibiotikum, wirksam ist der intrazelluläre Metabolit
W.: Verstoffwechselung der Nitrogruppe (bes. unter anaeroben Bedingungen) -> DNA- und Proteinschäden -> Bakterizidie
Spektrum: Anaerobier, Gardnerella vaginalis, Eukaryonten wie Trichomonas vaginalis, Giardia lamblia, Entamoeba histolytica
UAW.: gastrointestinal (bitteres Aufstossen, metallischer Geschmack, Übelkeit), neurologisch, hämatologisch, allergisch
KI.: SS + SZ, Allergie, ZNS-Erkrankungen
Appl.: i.v., p.o., supp., vag.
Sulfonamide plus Dihydrofolatreduktase-Hemmer
[Bearbeiten]

- Sulfonamide: Sulfamethoxazol, Sulfamerazin, Sulfadoxin
W.: Das Naturisolat ist das antibakteriell wirkende Prontosil rubrum, der aktive Metabolit Sulfanilamid ist ein Analogon der p-Aminobenzoesäure (PABA), ein wichtiger Baustein der Tetrahydrofolsäure -> Folsäuremangel im Bakterium -> Hemmung der Thymidin-Synthese -> Hemmung der DNA-Synthese -> Bakteriostase
Spektrum: ursprünglich breit, zunehmende Resistenzen, Gram-Positive und -Negative, atypische Mykobakterien, Nocardien, Chlamydien, Yersinien, auch Eukaryonten (+Trimethoprim: Pneumocystis carinii (Pilz!); +Pyrimethamin: Plasmodien, Toxoplasmen)
Resistenzmechnismen: Hochregulation der PABA-Synthese-Gene, verringerte Sulfonamidaffinität
- Dihydrofolatreduktase-Hemmer (Diaminopyrimidine): Trimethoprim, Pyrimethamin
W.: Hemmung der Dihydrofolatreduktase -> Hemmung der Thymidin-Synthese -> Hemmung der DNA-Synthese -> Bakteriostase
Anwendung meist als fixe Kombinationspräparate:
- Sulfamethoxazol + Trimethoprim = Cotrimoxazol
Anw.: Harnwegsinfekte, Pneumocystis-carinii-Pneumonie, Atemwegsinfekte, Typhus/Paratyphus, bakterielle Enteritis, Nocardiose
UAW.: Gastrointestinale Störungen, Überempfindlichkeitsreaktionen, selten: hepato-, nephro-, hämato-, neurotoxisch.
Cotrimoxazol
[Bearbeiten]Bakterizides Kombipräparat aus Trimethoprim und Sulfamethoxazol
Spektrum: Atypische Mykobakterien, Nocardien, Yersinien, Chlamydien, auch einige eukaryontische Protozoen (Tropheryma, Cyclospora, Isospora) und der Pilz(!) Pneumocystis carinii syn. jiroveci. Erreger in bis zu 20% d. F. resistent.
UAW: Häufig Magen-Darm-Beschwerden, selten Hautreaktionen (u.U. Stevens-Johnson-Syndrom), Hyperkaliämie, teratogen.
WW.: Hemmt CYP2C9. ACE-Hemmer und kaliumsparende Diuretika -> Hyperkaliämie
Anw.: Pneumocystis-Pneumonie, Nokardiose, Morbus Whipple, akute Zystitis der nicht-schwangeren Frau nur bei günstiger Resistenzlage.
KI.: SS (+ SZ), Sulfonamidallergie (Cave: Kreuzallergie mit einigen Diuretika), Trimethoprimallergie, Leber-/Niereninsuffizienz, Porphyrie, Hyperkaliämie.
Rifampicin (RMP)
[Bearbeiten]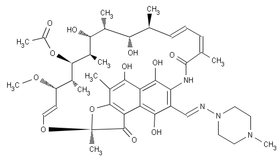
W.: Hemmung der bakteriellen RNA-Polymerase -> Transkriptionshemmung -> Bakterizidie
UAW.: Lebertoxisch, grippale Symptome (Flu-Syndrom), weiterhin: gastrintestinal, neuro- und hämatotoxisch, allergisch
WW.: Enzyminduktion -> Wirkungsabschwächung von Kontrazeptiva, Cumarinen u.a.
Anw.: Meningitisprophylaxe für Kontaktpersonen Erkrankter, Tuberkulosetherapie in Kombination, MOTT und Lepra, Brucellose (+Doxycyclin), Reserve bei Staphylokokkeninfektionen
Indikationen für die kalkulierte Therapie und Erregerspektren
[Bearbeiten]Anmerkung: Die folgende Tabelle wurde aus den unten angegebenen Quellen zusammengestellt. Es wurden nur eindeutige Angaben übernommen (z.B. Keim X ist sensibel für Y), Uneindeutiges ("Anaerobier", "viele Gram-Positive" usw.) wurde weggelassen, da Lücken besser zu händeln sind als potentiell falsche Angaben.
Hinweis: Außer bei unkomplizierten Infektionen sollte immer ein Erregernachweis mit Resistenztestung angestrebt werden, damit der Erreger gezielt behandelt werden kann.
Indikationen für Zellwandsynthese-Hemmer und Erregerspektrum
[Bearbeiten]Legende:: Dunkelgrün: 1.Wahl, Hellgrün: 2.Wahl, Khakifarben: im Spektrum des Antibiotikums enthalten, Blassrosa: wechselnde Sensibilität. Abk.: A.tx.: Antitoxin, BLI: Beta-Lactamase-Inhibitor, n.ABG: nach Antibiogramm, R: Resistent!, P.res.: bei Penicillin-Resistenz geeignet, ORSA: bei Oxacillin-resistentem S. aureus geeignet, S: Stadium, zus.: zusätzlich, (+X): Medikament X kann bei Bedarf dazu gegeben werden, Ø: kein/nicht.
Indikationen für Translations- und Nukleinsäuren-Hemmer und Erregerspektrum
[Bearbeiten]Legende:: Dunkelgrün: 1.Wahl, Hellgrün: 2.Wahl, Khakifarben: im Spektrum des Antibiotikums enthalten, Blassrosa: wechselnde Sensibilität. Abk.: A.tx.: Antitoxin, BLI: Beta-Lactamase-Inhibitor, n.ABG: nach Antibiogramm, R: Resistent!, P.res.: bei Penicillin-Resistenz geeignet, ORSA: bei Oxacillin-resistentem S. aureus geeignet, S: Stadium, zus.: zusätzlich, (+X): Medikament X kann bei Bedarf dazu gegeben werden, Ø: kein/nicht.
Quellen:
- Karow/Lang-Roth: Allgemeine und Spezielle Pharmakologie und Toxikologie, 2005
- http://www.infektionsnetz.at
Antituberkulotika
[Bearbeiten]Isoniazid (INH)
[Bearbeiten]UAW.: Leberfunktionsstörungen, Polyneuropathie (Prophylaxe: Gabe von Vitamin B6 (Pyridoxin)), zerbrale Krampfanfälle
Rifampicin (RMP)
[Bearbeiten]
Herkunft: Semisynthetisches Produkt aus Rifamycin B (Amycolatopsis mediterranei).
W.: Hemmung der Transkription durch Inhibition der DNA-abhängigen RNA-Polymerase.
UAW.: Rotfärbung von Körpersekreten.
WW.: Über Enzyminduktion (CYP3A4)
Anw.: Tuberkulose in einer Kombinationstherapie, Lepra, Prophylaxe bei Kontaktpersonen von an Meningokokken-Meningitis Erkrankten, evtl. zusätzlich in der Therapie von Legionellosen, Brucellosen, Q-Fieber, als Reserve bei S. aureus-Infektionen.
Pyrazinamid (PZA)
[Bearbeiten]Streptomycin (SM)
[Bearbeiten]UAW.: Nephrotoxisch, ototoxisch
Ethambutol (EMB)
[Bearbeiten]UAW.: Optikusneuritis
Antiprotozoika
[Bearbeiten]Malariamittel
[Bearbeiten]Chinin
[Bearbeiten]-zu i.V. Behandlung von schweren Verläufen
Chloroquin
[Bearbeiten]Mefloquin
[Bearbeiten]Atovaquon
[Bearbeiten]Proguanil
[Bearbeiten]Primaquin
[Bearbeiten]Benznidazol
[Bearbeiten]Metronidazol
[Bearbeiten]Pentamidin
[Bearbeiten]Antihelminthika
[Bearbeiten]Albendazol
[Bearbeiten]Mebendazol
[Bearbeiten]Mebendazol ist ein Breitspektrum-Anthelminthikum.
Praziquantel
[Bearbeiten]Anw.: Schistosomiasis
Pyrantel
[Bearbeiten]Anw.: Pyrantel wirkt gegen Spul- und Madenwürmer. Es wird als Einmaldosis gewichtsbezogen verabreicht.
Pyrvinium
[Bearbeiten]Anw.: Pyrvinium wirkt speziell gegen Madenwürmer. Es wird als Einmaldosis gewichtsbezogen verabreicht.
Quellen
[Bearbeiten]- ↑ Kimberly DC et al. “Brief Communication: Severe Hepatotoxicity of Telithromycin: Three Case Reports and Literature Review”. Annals of Internal Medicine, 144(6):415-420, Mar 21 2006. PDF. PMID 16481451.
- ↑ 2,0 2,1 . “European Medicines Agency recommends restricted use and strengthened warnings for Ketek”. European Medicines Agency, Mar 30 2007. Doc. Ref. EMEA/129901/2007.
Weblinks
[Bearbeiten]
