Pathologie: Hypophyse
Buch-Navigation
Neoplasien der Hypophyse
[Bearbeiten]Je nach Ursprungszelle der Hyophyse unterscheidet man folgende Tumore
Adenohypophyse:
- Hypophysenadenom/karzinom
Infundibulum und Hypophysenstiel:
- Kraniopharyngeom
- Granularzelltumor der Hypophyse
- Spindelzell-Onkozytom
Neurohypophyse
- Pituizytom
- Spindelzell-Onkozytom
- Astrozytom/Glioblastom
Das Hypophysenadeom als endokriner Tumor wird in diesem Kapitel beschrieben, alle anderen neuropeithelialen Tumoren im Kapitel Neuropathologie.
Hypophysenadenom
[Bearbeiten]Formen:
- Endokrin aktiv - Prolaktinom, ACTHom (7 - 13 %), STHom (14 - 18 %), TSHom u.a.
- Endokrin inaktiv - Null-Zell-Adenom
Klinik:
- Kompressionssyndrome v.a. bei Null-Zell-Adenom: Typisch bitemporale Hemianopsie (Scheuklappenblick) durch mediale Kompression des Chiasma opticum, selten binasale Hemianopsie
- Evtl. Hirndruckanstieg, evtl. Hydrozephalus
- Hormonelle Störungen durch
- Überproduktionssyndrome bei hormonproduzierendem Adenom:
- STH -> Akromegalie (Appositionelles Wachstum der Akren, Organomegalie, Vergröberung der Gesichtszüge (Progenie, prominente Supraorbitalwülste und Nasolabialfalte), Muskelschwäche, CTS, Hyperhidrosis, Seborrhoe, Kopfschmerzen, Struma)
- ACTH -> Cushing-Syndrom
- TSH -> Hyperthyreose
- LH/FSH -> Pubertas präcox, Zyklusstörungen, sexuelle Störungen
- Prolactin -> Galaktorrhoe, Amenorrhoe, Hypogonadismus, Libidoverlust
- Minderproduktionssyndrome durch Kompression des umliegenden Hypophysengewebes
- Überproduktionssyndrome bei hormonproduzierendem Adenom:
 |
 |
 |
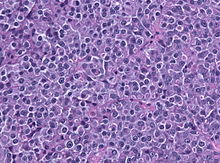
Prolaktin-produzierendes Hypophysenvorderlappenadenom (Prolactinom)
[Bearbeiten]Makro: weich, rötlich, bei Makroadenomen fibröser Umbau möglich
Subtypen:
- Spärlich granuliertes, Prolactin-produzierendes Adenom: 17%
- Dicht granuliertes, Prolactin-produzierendes Adenom: 0,4%
- "Acidophil stem cell adenoma": 1,6%
Histo: Diffuser, solider Aufbau (selten papillär), große elongierte, monomorphe Zellen, in PAS-O-G: chromophob, Psammomkörper möglich. Nach Agonistentherapie interstitielle Fibrose, hyperchromatische Kerne, hohe Kern-Plasmarelation
Immuno: Paranukläre PRL Immunreaktivität ("Golgi pattern"), alpha-Subunit meistens fehlend
 |
 |
 |
Hyperprolaktinämie
[Bearbeiten]Biochemie: Prolaktin stimuliert die Milchbildung und hemmt die Freisetzung von Gonadotropinen. Die Prolaktinfreisetzung selbst wird durch Dopamin und PIH gehemmt und durch VIP, Opioide und TRH (Hypothyreose!) gefördert.
+ - +
VIP, Opioide, TRH ---> Prolaktin ---| GnRH ---> FSH, LH
_
| -
Dopamin, PIH
Labor: Eine Hyperprolaktinämie liegt vor bei einem Wert über 20 - 25 ng/ml bei Frauen bzw. über 15 - 20 ng/ml bei Männern. Prolaktinspiegel von 20 - 40ng/ml sind oft stressbedingt, Prolaktinome führen zu Werten von 150 bis 200 ng/ml.
Klinik: Symptome der hyperprolaktinämie sind Galaktorrhö, Gynäkomastie, Zyklusstörungen, Amenorrhö, Infertilität, Störungen der Libido und Potenz.
D.: Primär Hormonbestimmung, danach erst Bildgebung (außer bei Zeichen einer Raumforderung).
DD der Hyperprolaktinämie: Prolaktinom, Hypothyreose, Niereninsuffizienz, Leberzirrhose.
Wachstumshormon-produzierendes Hypophysenvorderlappenadenom
[Bearbeiten]Makro: weich, weißlich, als Mikroadenom umschrieben, als Makroadenom infiltratives Wachsum in Sinus und Meningen.
Subtypen:
- Dicht granuliertes, HGH-produzierendes Adenom
- Ep: 7,1%.
- Mikro: mittegroße, runde bis polyhedrale, azidophile Zellen mit rundem Zellkern und feiner Sprenkelung des Kernchromatins.
- IHC: Pit-1+ , meistens uniforme, kräftige zytoplasmatische Expression von HGH, alpha-Subunit in 50% der Tumore.
- Spärlich granuliertes HGH-produzierendes Adenom
- Ep: 7,6%.
- Mikro: kleine, teils irregulär konfigurierte, chromophobe Zellen mit zytoplasmatischen "fibrous bodies". Kern mit deutlichem Nukleolus
- IHC: Pit-1+, perinuklär CAM5.2+, HGH variabel und oft schwach.
Klinik: Akromegalie durch gesteigerte Wachstumshormonspiegel nach Schluß der Epiphysenfugen; Wachstum vorstehender Körperteile (Akren) wie Finger, Nase und Kinn, anabole Wirkungen, Weichteilschwellungen (Karpaltunnelsyndrom, Makroglossie), Schweißneigung, metabolische Effekte wie Diabetes mellitus und Dyslipoproteinämie.
D.: STH, IGF1 (Stimulator der STH-Bildung in Leber, Lunge, Knochen und Herz).
ACTH-produzierendes Hypophysenvorderlappenadenom
[Bearbeiten]Klinik: M. Cushing durch Cortisolexzess
Ep: 10-15% aller Hypophysenadenome, Peak zwischen 30-40 Lj.
Makro: 80% Mikroadenome, rötlich weich, ein kleiner Teil der Tumore ist auch auf Stufenschnitten nicht identifizierbar. Invasives Wachstum bei Makrodadenomen möglich.
Histo: Monomorphe runde Epithelzellen, mit sinusoidalem Aufbau um die Kapillaren. In der PAS-O-G basophil. Crook'sche Hyalinisierung angrenzender nicht-neoplastischer Hypophysenzellen.
IHC: ACTH
 |
 |
 |
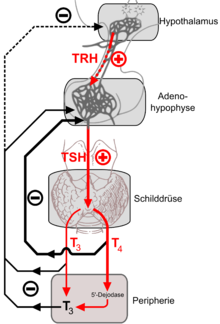
Thyreotropin-produzierendes Hypophysenvorderlappenadenom
[Bearbeiten]Makro: eher fest, fibrotisch mit invasivem Wachstum
Histo: Solider oder sinusoidaler Aufbau, variable Kernpleomorphie der polygonalen Tumorzellen, in PAS-O-G: chromophob, stromale Fibrose
Immuno: Variabler TSH- und alpha-Subunit-Nachweis. Begleitexpression von Prolactin und HGH möglich.
Klinik: Hyperthyroidismus, Struma, freies T3 und T4 erhöht
 |
 |
 |
 |
Gonadotropin-produzierendes Hypophysenvorderlappenadenom
[Bearbeiten]- Ep: 9,8%.
- Makro: eher weich, oft bräunlich, gut vaskularisiert
- Histo: Große polare Zellen mit sinusoidalem Aufbau, Pseudorosetten um die Gefäße, alternativ auch apilläre Formationen, bei onkozytärem Aufbau auch azidophil
- Immuno: Deutlicher alpha-Subunit-Nachweis. Variable, nicht immer überlappende Expression von FSH (oft stärker und häufiger) und LH neben negativen Arealen.
- Klinik: Meist nur Kompressionsausfälle durch Größenwachstum, Läsionen wachsen häufiger infiltrativ
Raumforderungen der Sellaregion
[Bearbeiten]Chordom
[Bearbeiten]Kraniale Chordome entstehen aus Überbleibseln der rostalen Notochord-Anteilen und wachsen daher nicht selten in die Sellaregion ein.
Beschreibung siehe Chordom im Kapitel Knorpel-Knochen-Tumoren
Langerhans-Histiozytose
[Bearbeiten]Es werden drei Krankheitsbilder unterschieden.
- eosinophiles Granulom - Morbus Hand-Schüller-Christian - Abt-Letterer-Sieve Syndrom
Keimzelltumore
[Bearbeiten]Keimzelltumore des ZNS entstehen zumeist in der Pinealis, werden aber auch gelegentlich in der Hypophyse beobachtet, auch als Metastasen bei extrazerebralen Tumoren
Beschreibung siehe Germinom im Kapitel Tumoren des ZNS
Meningeom
[Bearbeiten]Da die Hypophyse auch von einer Duratasche umgeben ist, können auch Meningeome intrasellär auftreten.
Beschreibung siehe Meningeom im Kapitel Tumoren des ZNS
Metastasen
[Bearbeiten]Nicht-neoplastische Läsionen
[Bearbeiten]Hypophyseninsuffizienz
[Bearbeiten]Ät.: Schädelhirntrauma (meist nur eine Hormon-Achse betroffen), Null-Zell-Adenome
Lymphozytäre Hypophysitis
[Bearbeiten]Ät: Autoimmunerkrankung, typischerweise während dem letzten Trimenon einer Schwangerschaft oder kurz nach der Geburt. Vermutlich durch kreuzreagierende Antikörper der Plazenta.
Makro: Im Gegensatz zu Adenomen ist das Gewebe fest.
Histo: Zahlreiche Lymphozyten (T- und B-Zellen), einzelne Plasmazellen und Histiozyten zwischen Clustern normaler Adenohypophyse. Selten lymphoide Keimfollikel.
Prg: unbehandelt fatal
Xanthogranulom
[Bearbeiten]Ep: Kann mit einem Kraniopharyngeom assoziert sein.
Makro: zystische selläre Läsion
Histo: xanthogranulomatöses Gewebe bestehend aus Inflammatorischen Zellen, Makrophagen, Cholesterinkristallen und Hämosiderin.
 |
Rathke'sche Zyste
[Bearbeiten]rathke's cleft cyst (RCC)
Rathke'sche Zysten entstehen aus drüsigen Anteilen der Rathke-Tasche der Pars intermedialis der Hypophyse. Sie sind ein häufiger Zufallsbefund bei Autopsien (bis zu 30% aller Fälle). Bei entsprechender Größenzunahme (über 1cm) können sie endokrine oder visuelle Störungen auslösen.
Histo: Einschichtiges muczin-produzierendes, zillienbesetztes Epithel mit Becherzellen. Begleitende xanthogranulomatöse Veränderungen sind nicht selten. Bei großen Zysten kann das Epithel durch Druckatrophie abgeflacht imponieren. In Einzelfällen ist eine extensive Plattenepithelmetaplasie beschrieben.
Buch-Navigation









