Pathologie: Gefäße
Buch-Navigation
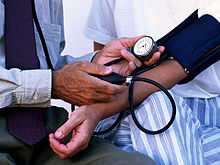
Chronische arterielle Hypertonie
[Bearbeiten]Syn.: Bluthochdruck, Hypertension
Ät. und Pg.:
- Essentieller Hypertonus - > 90 %. Unklare Ursache. Möglicherweise beteiligt: Altersbedingter Elastizitätsverlust der Gefäße, Abnahme der Sensibilität der Barorezeptoren. RF: Alter, Übergewicht, Bewegungsarmut, salzreiche Ernährung.
- Sekundärer Hypertonus
- Nierenerkrankungen: Akute Glomerulonephritis, Nierenarterienstenose
- Hormonelle Störungen: CUSHING-Syndrom, CONN-Syndrom Phäochromozytom, Akromegalie
- Aortenisthmusstenose
- Obstruktives Schlafapnoe-Syndrom (OSAS)
Folgen:
- Atherosklerose (Arteriosklerose)
- Arteriolosklerose
- Hypertensive Herzkrankheit
- Erweiterung und kinking der großen Gefäße (Aneurysma cirsoides bzw. cirsoideum)
- Fundus hypertonicus
- Zerebrale Mikroangiopathie → Intrazebererale Blutung (ICB)
Klinik: Oft asymptomatisch, evtl. Kopfschmerzen, Epistaxis, Schlafstörungen.
Therapie:
- Essentielle Hypertonie:
- Bewegung, ggf. Salzreduktion, Übergewicht reduzieren.
- Medikamentös: z. B. Beta-Blocker, ACE-Hemmer, Diuretika, Nitrate, Calciumantagonisten.
 |
 |
Chronische pulmonale Hypertonie (PHT)
[Bearbeiten]Syn.: Lungenhochdruck
Def.: PAP > 25 mmHg in Ruhe bzw. > 30 mmHg unter Belastung. Norm < 20 mmHg.
Ät./Pg.:
- primär (idiopathisch)
- sekundär
- Chronische Lungenerkrankungen, OSAS → Hypoxie → Vasokonstriktion (EULER-LILJESTRAND-Reflex) → Remodelling des Gefäßbetts.
- Chronisch-rezidivierte Lungenarterienembolien
- Herzfehler mit Links-Rechts-Shunt
- Chronische Linksherzinsuffizienz mit Durchstau in den kleinen Kreislauf.
Makro:
- Sklerosierte und dilatierte Pulmonalarterien.
- Rechtsherzhypertrophie, ggf. -dilatation.
Histo:
- Stenosierende Intimafibrose und Mediahyperplasie der Arterien.
- Plexiforme Läsionen - Kapillarproliferate innerhalb der Pulmonalarterien.
- Abh. von der Grunderkrankung Lungenparenchymveränderungen, bindegewebig organisierte Thrombemboli o.ä.
Klinik: Fatigue, Leistungsschwäche, Dyspnoe.
D.: Pulmonalarterielle Druckmessung mit Swan-Ganz-Katheter.
Th.: Behandlung der Grunderkrankung. Medikamentös: Endothelinrezeptor-Antagonisten (Bosentan), Prostacyclin-Analoga (Epoprostenol, Iloprost), PDE-5-Hemmer (Sildenafil). Ggf. Sauerstofftherapie, Lungentransplantation, Raucherentwöhnung, Übergewichtsreduktion.
Kompl.: Chronisches Cor pulmonale, Dekompensation mit Rechtsherzversagen.
 |
 |
Schock
[Bearbeiten]Der Schock ist Ausdruck einer Systemerkrankung und definiert als ein Missverhältnis zwischen 02-Bedarf und 02-Angebot an die peripheren Gewebe.
Schockformen:
- Kardiogener Schock - Ursachen: Herzinfarkt, Herzinsuffizienz, Herzrhythmusstörungen, hypertensive Krise.
- Hypovolämischer Schock (Absoluter Blutvolumenmangel)
- Flüssigkeitsverluste - Ät.: Hitzekollaps, Verbrennungen, Diarrhoe und Erbrechen, Flüssigkeitsshift in den Extravasalraum (Sepsis, Anaphylaxie).
- Blutverluste - Ät.: Trauma, GI-Blutung, hämorrhagische Diathese, Cumarin-Therapie u.a.m.
- Distributiver Schock (Relativer Blutvolumenmangel durch Vasodilatation)
- Septischer Schock (Sepsis)- Ät.: Meist beim Zerfall gram-negativer Bakterien durch Freisetzung von Endotoxinen (Lipopolysachharide u.a.).
- Anaphylaktischer Schock - Ät.: Meist Typ I-Reaktion n. COOMBS und GELL (Sofort-Typ).
- Neurogener Schock - Ät.: Psychisch, Verletzungen, neurologische Erkrankungen, Vergiftungen
- Spinaler Schock - SF des neurogenen Schocks bei Querschnittslähmung
- Obstruktiver Schock - Störung der Blutzirkulation durch Verschluss von Innen oder Kompression von Außen. Ät.: Perikardtamponade, Perikarderguss, Lungenembolie, Spannungspneumothorax, Vena-cava-Kompressionssyndrom, Thrombose.
Schockorgane:
- Lunge → Schocklunge
- Niere → Schockniere
- Leber → Schockleber
- Darm → Schockdarm
Klinik: Symptome der Grunderkrankung, Tachykardie, arterielle Hypotonie, Kaltschweißigkeit oder Überwärmung (bei Sepsis), Multiorganversagen, Kreislaufversagen.
Anatomische Varianten
[Bearbeiten]Arteria lusoria
[Bearbeiten]Etym.: lusorius (lat.): Spiel...
Makro: Die A. subclavia dextra geht hier nicht vom Truncus brachiocephalicus sondern von der Aorta descendens ab und verläuft hinter, seltener vorm Ösophagus nach rechts.
Klinik: Evtl. Dysphagie, retrosternale Beschwerden.
BLAND-WHITE-GARLAND-Syndrom
[Bearbeiten]Makro: Abgang der A. coronaria sinistra aus dem Truncus pulmonalis statt aus dem Bulbus aortae.
Kompl.: Ischämisch-hypoxische Myokardschädigung.
Fehlbildungen
[Bearbeiten]Arteriovenöse Malformation (AV-Malformation)
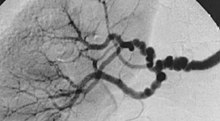
[Bearbeiten]Fibromuskuläre Dysplasie (FMD)
[Bearbeiten]Ep.: Bevorzugt jüngere Frauen
Ät.: unklar
Mikro: Vermehrung von Bindegewebe und glatten Muskelzellen in der Arterienwandung → Lumeneinengung, Dissektion.
Klinik: Renaler Hypertonus, Schlaganfall.
 |
Degenerative Gefäßerkrankungen
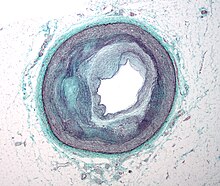
[Bearbeiten]Atherosklerose (Arteriosklerose)
[Bearbeiten]atherosclerosis
Ät.: Alterungsprozess, Sauerstoffradikale, arterielle Hypertonie, Dyslipoproteinämie, Rauchen, Diabetes mellitus, Hyperfibrinogenämie, (Hyperhomocysteinämie) u.a.m.
Makro:
- Im Frühstadium fatty streaks (Lipidplaques aus Schaumzellaggregaten) und Verdickung der Intima, später Verkalkungen, Ulzeration, oberflächliche Thrombosierung.
- Exzentrische, seltener konzentrische Stenosierung oder Ektasie oder lokale aneurysmatische Aufweitung.
Histo:
- Intimafibrose durch Aktivierung von faserbildenden Myofibroblasten.
- Fatty streaks: Einlagerung von Fetten und Aggregation von Schaumzellen (lipidbeladene Makrophagen).
- Atherom-Bildung: Zunehmend Quellungsnekrosen in der Media mit Fragmentierung der elastischen Fasern, Verkalkungen, Ablagerung von Detritus und Bildung von spindelförmigen optisch leeren Cholesterinlücken durch Freisetzung des oxidierten Cholesterins aus zerfallenden Makrophagen (Fette werden bei der histologischen Aufarbeitung ausgewaschen, daher optisch leer), Fragmentierung der Lamina elastica interna und Überdachung durch eine dünne fibröse Deckplatte. Ggf. heterotope Ossifikation, Fremdkörperreaktion, chronisch-entzündliche Reaktion, Vernarbung.
- Stenose: Zunahme der Wanddicke mit Verkleinerung des Innenlumens (meist exzentrische, teils auch konzentrische Stenosen).
- Ggf. Kompl.: frischer oder alte Thrombose, Dissektion, Dilatation (Aneurysma) etc.
Klinisch relevante Unterscheidung:
- Stabiler Plaque - Intakte Intima
- Instabiler Plaque - Aufgebrochene Deckplatte oder Einblutung in den Plaque mit Rupturgefahr → Kollagenexposition führt zur Thrombozytenaggregation und Aktivierung der Gerinnungskaskade → Thrombusbildung → Lokaler Gefäßverschluss oder Abschwemmung und Embolisation → Infarkt.
Typische Organmanifestationen:
- Koronare Herzkrankheit (KHK) - Klinik: Angina pectoris, akuter Myokardinfarkt (AMI).
- Periphere arterielle Verschlusskrankheit (pAVK) - Klinik: Claudicatio intermittens („Schaufensterkrankheit“), Ulcus cruris arteriosum. Klinische Stadieneinteilung nach FONTAINE-RATSCHOW: 1) Keine Symptome, 2) Ischämiesschmerz bei Gehstrecke a) > 200 m, b) < 200 m, 3) Ruheschmerz, 4) Nekrosen.
- Zerebrale Mikroangiopathie oder Stenosen der hirnversorgenden Arterien - Klinik: TIA, RIND, PRIND, apoplektischer Insult, SAE, vaskuläre Demenz.
- Carotisstenose - Klinik: Asymptomatisch oder Symptome einer zerebralen Minderperfusion, Emboliequelle.
- Proximale Subclaviastenose - Klinik: Subclavian-Steal-Phänomen (Versorgung des gleichseitigen Armes retrograd über die gleichseitige A. vertebralis durch Flußumkehr aus dem Hirnkreislauf, letztlich also Versorgung über die kontralaterale Vertebralarterie). Symptome: Schwindel und Armparästhesien (DD: AMI) bei Armbelastung und Überkopfarbeiten.
- Nierenarterienstenose - Klinik: Sekundärer arterieller Hypertonus.
- A. mesenterica superior/inferior - Klinik: Angina intestinalis (postprandialer Bauchschmerz), ischämische Colitis, akuter Mesenterialinfarkt (3 Phasen: 1. Bauchschmerzen, verminderte Darmgeräusche, peranaler Blutabgang, metabolische Azidose mit Lactat-Erhöhung. 2. schmerzarme Latenzphase („fauler Frieden“). 3. Durchwanderungsperitonitis.)
Kompl.:
- Chronische Ischämie und Infarkte im Versorgungsgebiet
- Akuter thrombotischer Gefäßverschluss, s. u.
- Aneurysmatische Aufweitung (atherosklerotisches Aneurysma verum), s. u.
- Dissektion, s. u.
Generelle Therapiemöglichkeiten:
- Allgemeinmaßnahmen: Bewegung, Gewichtsreduktion, Nicht-Rauchen.
- Medikamentös:
- RF wie Diabetes mellitus und arterielle Hypertonie (s. o.) einstellen.
- Thrombozytenaggregationshemmung z. B. mittels ASS. Systemische Thrombolyse bei akutem Verschluss.
- Interventionell:
- Bei kurzstreckigen Stenosen: Ballondilatation, Stenting.
- Bei akutem Verschluß zusätzlich lokale Thrombolyse.
- Chirurgisch: Thrombendarteriektomie (TEA), Bypass-Anlage (arteriell, venös, Kunststoff).
Arteriolosklerose
[Bearbeiten]Ät.: Arterielle Hypertonie, Diabetes mellitus.
Histo:
- Hyalinose
- Fibrose
- Mediahyperplasie
- Blutungen
- Mikroinfarkte
Manifestationen:
Arteriosklerose Typ MÖNCKEBERG
[Bearbeiten]Monckeberg's medial calcific sclerosis
Ät.: Diabetes mellitus
Histo: Isolierte Verkalkung der Media v.a. muskulärer Arterien, Kalkspangen („Gänsegurgelarterien“), meist keine relevante Stenose.
Klinik: Keine, ggf. Zufallsbefund im Röntgen.
 |
Mukoide Mediadegeneration ERDHEIM-GSELL
[Bearbeiten]Syn.: Zystische Medianekrose (irreführender Misnomer, da weder echte Zysten noch Nekrosen zu finden sind!)
Ät.: MARFAN-Syndrom, erworben (RF: Mechanischer Stress, z. B. bei bikuspider Aortenklappe).
Lok.: Thorakale Aorta.
Histo:
- Degeneration der Media elastischer Arterien mit Rarefizierung und Fragmentierung elastischer Fasern (EvG, Elastica-HE, Movat)
- Bildung von Pseudozysten mit Ablagerung von sauren Muzinen (Alcian Blau, Movat).
- Reaktive Media- und Adventitiafibrose (Vernarbung) durch erhöhten mechanischen Stress.
Kompl.: Aneurysmatische Dilatation, Aortendissektion.
 |
 |
 |
 |
 |
Varikosis
[Bearbeiten]Primäre Varikosis
[Bearbeiten]Syn.: Krampfadern
Ät./RF: Bindegewebsschwäche, Klappendefekte, langes Stehen, Adipositas, Schwangerschaft.
Path.: Degeneration und Aussackung der epifaszialen oberflächlichen Venen.
Makro: Die Venen sind dilatiert und geschlängelt.
Formen:
- Stammvarikose - V. saphena magna, V. saphena parva
- Seitenastvarikose - z. B. V. accessoria lateralis
- Perforantenvarikose - DODD, BOYD, COCKETT,...
- Retikulär- und Besenreiservarikose
Klinik: Schweregefühl, Ödeme bes. abends, dumpfe Schmerzen, Wadenkrämpfe, Zeichen der chronisch venösen Insuffizienz.
Kompl.: Thrombose, Ulcera crurum venosum bei chronisch venöser Insuffizienz.
Sekundäre Varicosis
[Bearbeiten]Degeneration epifaszialer Venen im Rahmen eines postthrombotischen Syndroms.
Aneurysma
[Bearbeiten]Aneurysmen sind Aussackungen arterieller Gefäße (die Gefäßerweiterungen bei venösen Gefäßen heißen Ektasien).
Aneurysma verum
[Bearbeiten]Morph.: Es sind alle Wandschichten betroffen, die Aussackung kann fusiforme (spindelförmig) oder sacciforme (sackförmig) sein.
Beispiele:
- Herzwandaneurysma durch Aussackung einer Infarktnarbe - Kompl.: Ruptur, Embolie.
- Aortenaneurysma - Kompl.: Ruptur, Thrombosierung mit Verschluss der Aortenbifurkation (LERICHE-Syndrom) oder Embolisation, Harnleiterstauung, aorto-duodenale Fistel.
- Hirnbasisaneurysma - Kompl.: Subarachnoidalblutung
Histo Gefäßaneurysma: Dilatation, Gefäßwandausdünnung, -destruktion mit Verlust der elastischen Fasern (EVG) und Vernarbung (Goldner). Häufig Thrombosierung (regressiv veränderter Abscheidungsthrombus). Zeichen der Grunderkrankung, z. B. Atherosklerose (atherosklerotisches Aneurysma verum) oder mucoide Mediadegeneration.
Aneurysma spurium
[Bearbeiten]Syn.: Falsches Aneurysma
Durch Verletzung einer Arterie bildet sich paravasal ein Hämatom, das organisiert wird und einen Hohlraum formt, der schließlich mit Endothel ausgekleidet wird. Vorkommen z. B. nach arteriellen Punktionen.
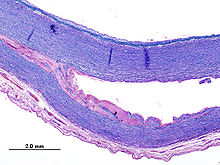
Aortendissektion
[Bearbeiten]Syn.: Aneurysma dissecans (nicht ganz treffend)
Ät.: Atherosklerose, MARFAN-Syndrom, EHLERS-DANLOS-Syndrom, mucoide Mediadegeneration ERDHEIM-GSELL oder Mesaortitis syphilitica bei der Lues.
Lok: Meist als (thorakale) Aortendissektion.
Einteilung nach STANFORD:
- Typ A: Lokalisation des entry an der Aorta ascendens
- Typ B: Lokalisation des entry am Aortenbogen oder Aorta descendens
Makro: Endothelriss (entry) mit Ausbildung eines zweiten Lumens zwischen Endothel und Media oder Media und Adventitia. Evtl. findet das falsche Lumen durch einen zweiten Riß (re-entry) wieder einen Anschluß an das Gefäßlumen.
Histo:
- Wandhämatom.
- Laminare Nekrosen durch Kompromittierung der Vasa vasorum.
- Ausbildung einer Neointima bei länger bestehendem Prozess.
- Zeichen der Grunderkrankung.
- Nebenbefundlich meist Atherosklerose.
Klinik: Schlagartig beginnendes thorakales Schmerzereignis, „messerstichartig“
Kompl: Koronarkompression, Perikardtamponade, Hämatothorax, Verblutung.
Prg.: Hohe Letalität (30 - 40 % in den ersten 24 Stunden, mehr als 1 % pro Stunde, weitere 30 - 40 % versterben in den folgenden Tagen und Wochen, Überleben: 10 - 20 %)! Wegen der Seltenheit im Vergleich zu anderen häufigen Differentialdiagnosen (instabile Angina pectoris, BWS-Syndrom) häufig Therapieverzögerung. Einfache Diagnose: CT.
 |
 |
Thrombose
[Bearbeiten]Intravitale Blutgerinnung in einem Gefäß oder einer Herzhöhle.
Lokalisation:
- Venöse Thrombusbildung, z. B. tiefe Beinvenenthrombose (TVT)
- Kardiale Thrombusbildung, z. B. im linken Herzohr bei Vorhofflimmern (Hämostase)
- Arterielle Thrombusbildung, z. B. in einem Bauchaortenaneurysma (Endotheldefekt, Hämostase) oder in einem Koronargefäß bei Plaqueruptur.
Ät.: VIRCHOW-Trias:
- Gestörte Hämodynamik (z. B. bei Varikosis, Immobilisation (Muskelpumpe!), Vorhofflimmern, in Aneurysmata)
- Endothelalteration (z. B. bei Atherosklerose, Verletzungen)
- Gerinnungsstörungen (z. B. Hyperkoagulabilität z. B. postoperativ)
Morphologisch-pathogenetische Varianten:
- Abscheidungsthromben entstehen nur bei Restzirkulation. Morph.: Geriffelt-geschichteter grauer Thrombus (grau-rot) durch abwechselnde Anlagerung von Thrombozyten (grau) und Fibrinnetze mit Erythrozyten (rot). Vorkommen eher bei arteriellen Thrombosen. Höhere Wandhaftung.
- Gerinnungsthromben entstehen bei Sistieren des Blutflusses (geronnene Blutsäule) z. B. bei abruptem Gefäßverschluss oder hämostatisch bedingten venösen Thrombosen. Geringere Wandhaftung, höheres Embolierisiko. Morph.: Roter Thrombus (dunkelrot).
- Gemischer Thrombus.
- Fibrinthrombus - z. B. lokal im Rahmen von Entzündungen. Besteht histologisch aus weitgehend homogenem eosinophilem Material.
SF: Infizierter Thrombus - beweisend: Basophile Bakterienrasen. Cave: Immer verdächtig auf septische Thrombembolie bei ulzeropolypöser Endokaritis! Färbungen: Gram und zum Ausschluß von Pilzen PAS und GMS.
Verlauf bei Überleben:
- Entzündliche Reaktion, regressive Veränderungen: Einwanderung von Leukozyten (Neutrophile, Makrophagen). Zerfallende Zellen.
- Bindegewebige Organisation: Bildung von Granulationsgewebe, d. h. Einsprossung von Myofibroblasten und Angioblasten (Kapillarisierung). Zunehmende Kollagenaserbildung. Eingestreute Makrophagen, Siderophagen und Lymphozyten.
- Mehr oder weniger vollständige Rekanalisation durch einsprossende Gefäße (siebartiges Muster).
 |
 |
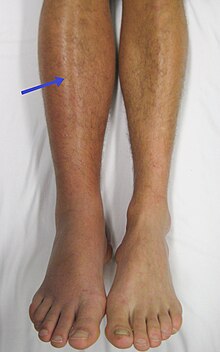
Venenthrombosen
[Bearbeiten]Ep.: Inzidenz der tiefen Venenthrombose (TVT): 2-3/1.000/a, dritthäufigste, akute kardiovaskuläre Erkrankung nach Herzinfarkt und Schlaganfall.
RF.: Hüft-, Becken-, Beinfrakturen, Hüft-, Knieersatz, größere chirurgische Eingriffe, größere Traumata, Rückenmarksverletzungen, Arthroskopie, Malignome, pulmonale oder kardiale Einflussstauung, Hormonersatztherapie (HRT), orale Kontrazeptiva, Paresen nach Schlaganfall, Postpartalperiode, Z.n. nach Thombembolie, Thrombophilie (Bsp.: Faktor-V-Leiden-Mutation, AT III-Mangel, Protein C- oder S-Mangel, APC-Resistenz, Hyperhomocysteinämie, Antiphospholipid-Antikörper, persistierende Faktor-V-Erhöhung), Immobilisierung, Alter, Laparoskopie, Adipositas, prä partum, Varikosis, Rauchen.
Formen:
- Thrombophlebitis - Entzündung und Thrombose oberflächlicher Venen.
- Phlebothrombose - Tiefe Venenthrombose (TVT), meist in den Bein- oder Beckenvenen.
- Phlegmasia caerulea dolens - Plötzlicher Verschluss aller Venen einer Extremität mit nachfolgendem Verschluss des arteriellen Gefäßquerschnitts aufgrund des gesteigerten Flüssigkeitsdrucks im Bein.
SF:
- Sinusvenenthrombose (SVT) - Ät.: Eitrige HNO-Infekte, Hyperkoagulabilität, Schwangerschaft. Klinik: Kopfschmerzen, neurologisch-psychiatrische Störungen, faziale Stauungszeichen, Hirndruckzeichen.
- PAGET-VON-SCHROETTER-Syndrom - Vena axillaris- oder subclavia-Thrombose. Ät.: Armbelastung (Überkopfarbeiten, ruckartige Bewegungen) → Endothelläsion → lokale Thrombosierung.
- LEMIERRE-Syndrom - Thrombose der V. jugularis, assoziiert mit Fusobacterium necrophorum (HNO-Infekte, bes. Peritonsillarabszesse).
Pg.: Beginn meist an den Taschenklappen und appositionelles Thrombuswachstum nach unten (deszendierend) oder oben (aszendierend).
Klinik bei symptomatischer TVT: Ziehende Schmerzen im ganzen Bein, oft nachlassend in Horizontallage, ziehender muskelkaterartiger Schmerz in der Wade, Schweregefühl des Beins. Die Extremität ist ödematös geschwollen, warm, rot-livide verfärbt (Zyanose) und glänzend, oft Thrombophlebitis auf dem Fußrücken (PRATT-Warnvenen). Klinische Zeichen: Plantarschmerzen beim Auftreten (PAYR), Wadenschmerz bei Druck (LOWENBERG), Wadenschmerz bei Dorsalextension des Fußes (HOMAN), Schmerz entlang der tiefen Venen (MEYER), sichtbare dilatierte Kollateralvenen (PRATT).
Kompl.: Thrombusabriss und Embolisation in die Lunge (TVT) oder das Gehirn u.a. Organe (Vorhofthrombembolie oder bei gekreuzter TVT-Embolie), sekundär: Bindegewebiger Umbau mit Rekanalisation und Zerstörung der Venenklappen und folgendem postthrombotischen Syndrom (PTS, chronisch venöse Insuffizienz) mit Stauungsdermatitis und Ulcus cruris venosum.
 |
 |
 |
 |
Thrombophlebitis
[Bearbeiten]Entzündung/Thrombosierung epifaszialer Venenabschnitte.
Ät.: Stase, Trauma, Thrombophilie, Paraneoplasie, idiopathisch, Vaskulitis, Kollagenose (Phlebitis saltans!), i.v. Injektionen, Venenkatheter, infektiös.
Klinik: Klassische Entzündungszeichen.
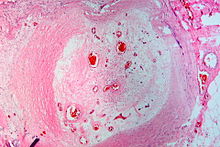
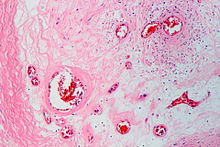
Arterielle Thrombose
[Bearbeiten]Ät.: Atherosklerose, Plaqueruptur.
Histo:
- Meist Abscheidungsthrombus.
- Morphologie und Organisationsstadien ansonsten wie bei Venenthrombosen, s. o.
Klinik:
- Bei Endstromgebiet/ungenügendem Kollateralkreislauf → Infarkt.
 |
 |
 |
Infarkt
[Bearbeiten]Def.: Zelluntergang (Nekrose) infolge einer Minderdurchblutung (Ischämie).
Ät.: Gefäßverschlüsse z. B. bei atherosklerotischer Plaquerruptur und Thrombosierung (Aktivierung der Gerinnungskaskade durch Kollagenexposition), Thrombembolie, Vasospasmus u. a..
Formen:
- Anämischer Infarkt (Infarkt ohne Einblutung) - Makro: blass, lehm-gelb
- Hämorrhagischer Infarkt (Infarkt mit Einblutung) - Makro: düsterrot
- Primär hämorrhagisch: Bei Organen mit doppelter Blutversorgung (Lunge, Leber) oder venösen Kollateralen (Darm)
- Sekundär hämorrhagisch: Bei Reperfusion z. B. unter Lysetherapie.
- Koagulationsnekrose - Vorkommen: Eiweißreiche fettarme Organe wie Herz, Niere u. a.
- Kolliquationsnekrose - Vorkommen: Fettreiche Organe wie z. B. Gehirn, sekundär infizierte Infarkte durch enzymatischen Verdau (lysosomale Enzyme der Entzündungszellen, Bakterientoxine) mit Einschmelzung.
Embolie
[Bearbeiten]Hämatogene Verschleppung von Material in ein anderes Organ.
Arterielle Thrombembolie
[Bearbeiten]Ursprung ist in 80 % der Fälle das linke Herz, in 20 % sind es Arterien.
Ät.:
- Bildung von Vorhofthromben bei chronischem Vorhofflimmern.
- Bildung wandständiger Thromben bei atherosklerotisch veränderter Gefäße z. B. der A. carotis oder Aorta abdominalis (BAA).
- Vorhof-Myxom (Tumorembolie).
- Septische Embolie bei ulcero-polypöser Endokarditis.
Typische Manifestationen:
- Hirngefäße z. B. die A. cerebri media - Hirninfarkt
- A. mesenterica superior - Mesenterialinfarkt
- Aortenbifurkation - LERICHE-Syndrom (Impotenz, kalte und kraftlose Beine, Schmerzen im Gesäß, Schock).
- Beinarterien - Akuter Beinarterienverschluss (Klinik 6 P: pain, pulselessness, pallor, paresthesia, paralysis, prostration).
Venöse Thrombembolie (Lungenarterienembolie)
[Bearbeiten]Ät.: Ablösung eines oder mehrere Thrombemboli bei einer Thrombose der tiefen Bein-, Becken- oder Halsvenen. Die Emboli bleiben je nach Größe in den zentralen oder peripheren Lungenarterien stecken.
Venöse Thrombembolie
[Bearbeiten]Ursprung: Thrombose der tiefen Bein-, Becken- oder Halsvenen.
Formen der Embolie:
- Zentrale fulminante Lungenarterienembolie durch Verlegung der Lungenstrombahn (Lungenarterien = Vasa publica).
- → Akuter Druckanstieg im Lungenkreislauf → Rechtsherzversagen. Makro Lunge: Thrombotisches Material in den zentralen Lungenarterien.
- → Nur bei gleichzeitiger kardialer Lungenstauung (Bronchialarterien und -venen = Vasa privata): Hämorragischer Lungeninfarkt.
- Periphere Lungenarterienembolien können asymptomatisch sein. Makro: Nach bindegewebiger Organisation der Thromben verbleiben netz- oder strickleiterartige Bindegewebsstränge und -septen in den Lungenarterien.
- Periphere Mikroembolien sind nur histologisch nachweisbar.
- Chronisch-rezidivierte periphere Lungenarterienembolien → Sekundäre pulmonale Hypertonie.
Labor: D-Dimere erhöht.
Akute zentrale fulminante Lungenarterienembolie
[Bearbeiten]Ät.: TVT → Embolisation → Akute thrombembolische Verlegung der Lungenstrombahn → Akuter Druckanstieg im Lungenkreislauf → Akutes Rechtsherzversagen.
Makro: Frische rote walzenförmige Gerinnungsthromben in den zentralen Pulmonalarterien.
D.: Angio-CT oder Ventilations-Perfusions-Szintigraphie.
BGA: pO2 und pCO2 in der arteriellen BGA vermindert.
Klinik: Akute Luftnot typischerweise beim Aufstehen/Mobilisation und entspr. Risikokonstellation. Tachypnoe, Tachykardie, obere Einflusstauung, Kollaps, Kreislaufinsuffizienz, Kreislaufstillstand.
Th.: Thrombolyse. Ggf. Reanimation. Ultima ratio: Operative Thrombendarteriektomie.
 |
 |
Akute periphere Lungenarterienembolie
[Bearbeiten]Makro: Frische Thromben in den kleineren pulmonalarteriellen Gefäßen.
Klinik: Häufig asymptomatisch. Hohe Dunkelziffer! Auch unter medikamentöser Thromboseprophylaxe.
Chronisch-rezidivierte Lungenarterienembolie
[Bearbeiten]Thromben unterschiedlichen Alters:
Makro:
- Frische Thromben.
- In bindegewebiger Organisation befindliche Thromben.
- Alte bindegewebig organisierte und rekanalisierte Thromben. Ausbildung kleiner Septen in den pulmonalarteriellen Gefäßen als Residuen alter organisierter Thromben.
Histo:
- Frische Thromben.
- In bindegewebiger Organisation befindliche Thromben mit Einsprossung von Fibroblasten, Makrophagen, Neovaskulariation.
- Alte Thromben: Bindegewebig obliterierte und partiell rekanalisierte Gefäße (siebartig oder exzentrisch verbreiterte Intima).
Kompl.:
- Chronische thromboembolische pulmonale Hypertonie (CTEPH) - Makro: Rechtsherzhypertrophie (Cor pulmonale). Klinik: Dyspnoe, Leistungsschwäche, Zeichen der Rechtsherzinsuffizienz.
Paradoxe/gekreuzte Lungenembolie
[Bearbeiten]Pg.: Der Thrombembolus gelangt über ein persistierendes Foramen ovale (PFO) in den Körperkreislauf).
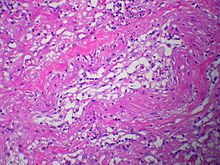
Fettembolie
[Bearbeiten]Ät.: Knochenbrüche, Polytrauma, schwere Weichteilverletzungen.
Pg.: Die Fettembolie endet tödlich, wenn mehr als 30 % der Lungenkapillaren verschlossen sind (zentrale Fettembolie). Z. T. passieren die Fetttröpfchen auch die Lunge und landen in Gehirn (Purpura cerebri), Herz, Niere u. a. Organen, wo sie Gefäße verstopfen und petechiale Blutungen hervorrufen.
Makro: Petechiale Blutungen an Haut und Bindehäuten, Purpura cerebri.
Histo: Nachweis von Fetttröpfchen in den Lungenkapillaren (Fettzellen sind im Formalin-fixierten Präparat optisch leer. Die selektive Darstellung von Fett ist z. B. im Nativpräparat (Gefrierschnitt) mit Sudanrot möglich).
Klinik: Dyspnoe, Verwirrtheitszustände, im Röntgenbild fleckige Verschattungen.
Kompl.: Rechtsherzversagen.
 |
Knochenmarksembolie
[Bearbeiten]Ät.: Nach kardiopulmonaler Reanimation, Trauma, Frakturen/Ostosynthese.
 |
Cholesterinembolie
[Bearbeiten]Ät.: Z. B. Manipulation an atherosklerotisch veränderten Gefäßen.
Mikro: Obliteriertes Gefäß, Cholesterinlücken im embolisierten Material.
 |
Tumorembolie
[Bearbeiten]Hämatogene Streuung von Tumorzellen und Arrest in kleinen Gefäßen/Kapillaren.
Unterscheidung:
- Mikroembolien - Nur histologisch nachweisbar. Teilschritt auf dem Weg zur hämatogenen Fernmetastasierung.
- Makroembolien - Ähnlich Lungenarterienembolie (s. o.).
DD.: Hämatogene Fernmetastase - Histo: Extravasation und desmoplastische Stromareaktion.
 |
 |
Fremdkörperembolien
[Bearbeiten]Ät.: i.v.-Drogenkonsum, Dialyse, Herzklappen.
 |
Septische Emboli (Septikopyämie)
[Bearbeiten]Ät.: Ausschwemmung bakteriell oder mykotisch besiedelter Mikrothromben.
Histo: Granulozyten, Fibrin, Erreger wie z. B. Bakterien (Gram), Pilze (PAS, Grocott) oder Mycobakterien = Miliartuberkulose (ZIEHL-NEELSEN).
 |
Fruchtwasserembolie
[Bearbeiten]Eindringen von Fruchtwasser in eröffnete maternale venöse Gefäße bei starken Presswehen unter der Geburt.
Histo: Kindliche Plattenepithelien in den Lungengefäßen.
 |
Luftembolie
[Bearbeiten]Venöse Luftembolie:
Ät.: Lufteintritt (> 30 ml) in die venöse Strombahn, z. B. über einen zentralen Venenkatheter, bei Operationen an den Lebervenen oder bei Beatmung Frühgeborener.
Pg.: Bildung von Blutschaum im Herzen mit Rechtsherzversagen.
Arterielle Luftembolie: Hier können schon wenige Milliliter tödlich sein (Gehirn).
Gasembolie
[Bearbeiten]Syn.: CAISSON-Krankheit, Taucherkrankheit.
Ät.: Schnelles Auftauchen führt zum äußeren Druckabfall und Aufschäumen des im Blut gelösten Stickstoffs (analog wie beim Öffnen einer Sprudelflasche) → Gasembolie.
Megakaryozytenembolie
[Bearbeiten]Ät.: Vermutlich präterminale Ausschwemmung. Häufiger Sektionsbefund.
 |
Chronisch venöse Insuffizienz (CVI)
[Bearbeiten]Keine Krankheitsentität, sondern Syndrom bei verschiedenen venösen Grunderkrankungen.
Manifestationen abhängig vom Schweregrad:
- Corona phlebectatica paraplantaris, Phlebödem
- Siderose (Purpura jaune d'ocre), Stauungsdermatitis, Dermatolipo(fascio)sklerose, Atrophie blanche
- Ulcus cruris venosum (siehe im Kapitel Haut), arthrogenes Stauungssyndrom
Primäre Vaskulitiden
[Bearbeiten]Vaskulitiden kleiner Gefäße (ANCA-assoziiert)
[Bearbeiten]Morbus WEGENER
[Bearbeiten]Siehe im Kapitel Obere Atemwege.
Autoantikörper: meist cANCA (Antigen: Proteinase 3).
Mikroskopische Polyarteriitis
[Bearbeiten]Autoantikörper: meist pANCA (Antigen: z. B. Myeloperoxidase)
CHURG-STRAUSS-Syndrom
[Bearbeiten]Autoantikörper: Eher pANCA (Antigen: z. B. Myeloperoxidase)
Mikro: Nekrotisierende eosinophile Vaskulitis der kleinen und mittelgroßen Gefäße mit ggf. Verschluss und Thrombosierung (→ Infarkte) und eosinophile Gewebsinfiltrationen in Herz (eosinophile Myokarditis), Lunge, GIT, Leber, Niere (eher milde), Nerven (Neuropathia multiplex, PNP) u.a. Organen.
Klinik: Phasenhafter Verlauf.
- Prodromalphase: Asthma bronchiale, allergische Rhinitis, Sinusitis, Blut-Eosinophilie.
- Vaskulitische Phase: Allgemeinsymptome, Organmanifestationen (Herzinsuffizienz, Herzinfarkt, Neuropathie).
Labor: Anämie, Leukozytose, Eosinophilie, CRP-Anstieg.
 |
 |
Literatur:
- Della Rossa A, Baldini C, Tavoni A, et al.. “Churg-Strauss syndrome: clinical and serological features of 19 patients from a single Italian centre”. Rheumatology (Oxford), 41:1286–94, November 2002. PMID 12422002.
- Eustace JA, Nadasdy T, Choi M. “Disease of the month. The Churg Strauss Syndrome”. J. Am. Soc. Nephrol., 10:2048–55, September 1999. PMID 10477159.
Vaskulitiden kleiner Gefäße (Nicht-ANCA-assoziiert)
[Bearbeiten]Purpura SCHOENLEIN-HENOCH
[Bearbeiten]Syn.: Vasculitis allergica
Ät./Pg.: Typ III-Reaktion: Lösliche bakterielle, virale, Autoantigene oder Medikamente → Bildung von zirkulierenden Immunkomplexen → Ablagerung in Gefäßen → Entzündungsreaktion (Immunkomplexvaskulitis).
Klinik: Akute Erkrankung mit Petechien (Streckseiten der Unterschenkel), palpable Purpura ohne Thrombozythämie, hämorrhagische Blasen, disseminierte konfluierende Nekrosen, Bauchschmerzen, blutige Stühle, Darminvagination, Polyarthritis, Häamturie.
Weblinks: DermIS - Vasculitis allergica
Vaskulitis bei essentieller Kryoglobulinämie
[Bearbeiten]Kutane leukozytoklastische Angiitis/Vaskulitis
[Bearbeiten]Ät.: Medikamentös, parainfektiös.
Pg.: Zirkulierende Immunkomplexe. (ANCA neg.)
Klinik: Purpura.
 |
 |
Vaskulitiden mittelgroßer Gefäße
[Bearbeiten]Panarteriitis nodosa
[Bearbeiten]Makro: Hauptsächlich die mittelgroßen Arterien sind betroffen. Es kommt zur Ausbildung perlschnurartig angeordneter kleiner Knötchen.
Mikro: Proliferation der Intima und fibrinoide Nekrose.
Klinik: Z. B. Mononeuritis multiplex, multiple Milzinfarkte (Fleckmilz).
D.: Muskelbiopsie
Weblink: DermIS - Panarteriitis nodosa
KAWASAKI-Syndrom
[Bearbeiten]Syn.: Mukokutanes Lymphknoten-Syndrom
Ep: Überwiegend Kleinkinder
Pg.: Vaskulitis
Klinik: Hohes Antibiotika-resistentes Fieber über 5 Tage (ohne erkennbare Ursache), Hautveränderungen an den Extremitäten (Palmar-, Plantarerythem, halbmondförmige Schuppung der Fingerspitzen (nach 2-3 Wochen)) und am Stamm (polymorphes Exanthem) mit hochroten Lacklippen, Enanthem und Erdbeerzunge. Daneben können Konjunktivitis, eine zervikale Lymphadenopathie, eine gastrointestinale (Erbrechen, Enteritis, uncharakteristische Bauchschmerzen, Leberbeteiligung), eine kardiale (Myokarditis, Perikarditis, Koronaraneurysmen!) und eine neurologische Beteiligung (Meningismus) auftreten. Auch der Bewegungsapparat (Gelenkschwellungen, -schmerzen) und die Niere (Leukozyturie, Proteinurie) kann betroffen sein. LS: Fieber, geschwollene Lymphknoten, Lackzunge!
Vaskulitiden großer Gefäße
[Bearbeiten]Arteriitis temporalis (HORTON-Riesenzellarteriitis) / Polymyalgia rheumatica
[Bearbeiten]Erstmanifestation mit etwa 60 Jahren.
Makro: Schwellung der A. temporalis.
Mikro: Endothelproliferation, Zerstörung der Elastica interna, Auftreten mehrkerniger Riesenzellen.
Klinik: Schmerzhafte Schwellung der Temporalarterie, Schläfenkopfschmerz, Kauschmerzen, Sehstörungen bis hin zur Erblindung, Allgemeinsymptome, BSG-Beschleunigung und CRP-Erhöhung. Eine weitere Manifestation ist die Polymyalgia rheumatica mit Gliedergürtelschmerzen. Gute Ansprache auf Glukokortikoide.
Th.: Hochdosiert Kortikosteroide i.v.. Rasche Therapieeinleitung notwendig!
Kompl.: Apoplektischer Insult, Erblindung.
Weblink: DermIS - Arteriitis temporalis
 |
TAKAYASU-Riesenzellarteriitis
[Bearbeiten]pulseless disease
Betrifft eher junge Frauen
Mikro: Unspezifische Entzündung der Media, Riesenzellen
Makro: Aorta oder Pulmonalarterie sind betroffen
Sonstige
[Bearbeiten]Thrombangiitis obliterans
[Bearbeiten]Syn.: Morbus WINIWARTER-BUERGER
Ep.: Junge männliche Raucher
Ät.: Disposition + Rauchen
Makro: Segmentaler Befall der mittleren und kleinen Extremitätengefäße (Arterien und Venen (Phlebitis migrans)), perivasale Entzündung.
Klinik: pAVK-Beschwerden, Ulzera, Nekrose.
AV-Shunt
[Bearbeiten]Ät.:
- Operative Anlage, z. B. Hämodialyseshunt, Shunt zur venösen Blutflußbeschleunigung nach tiefer Venenthrombose.
- Komplikation nach Gefäßverletzung, z. B. nach Angiographie.
Makro: Durch Druck- und Volumenbelastung Dilatation und Wandverdickung (Arterialisierung) der betroffenen Vene.
Klinik: Herzkreislaufbelastung (Dyspnoe) abhängig vom Shunt-Volumen, auskultatorisch systolisch-diastolisches Maschinengeräusch.
Kompl. beim Dialyse-Shunt: Thrombose, Verschluss, Infektion.
Tumoren
[Bearbeiten]Granuloma pyogenicum
[Bearbeiten]Syn.: Pyogenes Granulom.
Entzündlicher Gefäßtumor. Misnomer, da weder eitrig noch granulomatös!
Makro: Polymorph.
Histo: Lockeres ödematöses Stroma mit chronisch-entzündlichem Infiltrat und eingelagerten Gefäßstrukturen.
DD: Karzinom.
 |
 |
 |
Hämangiom
[Bearbeiten]Syn.: Blutschwamm
Benigne Gefäßfehlbildung
Formen:
- Kapilläres Hämangiom
- Kavernöses Hämangiom
- Trauben- bzw. beerenförmiges Hämangiom
- Sklerosierendes Hämangiom
- Haemangioma planotuberosum
 |
 |
 |
Weblinks: DermIS - Hämangiom
Atypische vaskuläre Läsion (AVL)
[Bearbeiten]Ät.:
- Z.n. Radiatio
- Chronisches Lymphödem
Prg.: Meist benigne.
Hämangiosarkom
[Bearbeiten]Seltener maligner Gefäßtumor.
Ät.:
- Vinylchlorid, Thoriumdioxid (Thorotrast, ein altes Röntgenkontrastmittel), Arsenik.
- Z.n. Radiatio
- Chronisches Lymphödem
IHC: CD34 +, CD117 +
Th.:
- Radikale Resektion
Prg.: Sehr schlecht, häufige Rezidive
Buch-Navigation