Pathologie: Herz
Buch-Navigation
Herzinsuffizienz
[Bearbeiten]Def.: Unfähigkeit des Herzens das peripher benötigte HZV zu fördern.
Ät.: KHK, Herzinfarkt, Myokarditis, Kardiomyopathie, Klappenvitien, Hypoxämie, hypertensive Entgleisung, Perikarderguss, HRST (z.B. Vorhofflimmern), toxische Einflüsse (Alkohol, Medikamente), Lungen- und Lungengefäßerkrankungen u.a.m.
Pg.:
- Die Ursache führt links/rechts/global zu einer systolischen Pumpstörung und/oder einer diastolischen Füllungsstörung mit Zunahme des intrakardialen Drucks und peripherem Sauerstoffdefizit anfangs nur unter Belastung (NYHA II,III), später in Ruhe (NYHA IV).
- Bei der chronischen Herzinsuffizienz treten Kompensationsmechanismen in Kraft: Gesteigerte periphere Sauerstoffausschöpfung, Frank-Starling-Mechanismus, Freisetzung von Atrialem Natriuretischem Peptid (ANP) und Katecholaminen (Noradrenalin), Aktivierung des Renin-Angiotensin-Aldosteron-Systems (RAAS). Netto kommt es zur Natrium- und Wasserretention (Ödeme), zu einem erhöhten zirkulierenden Blutvolumen, sowie peripherer Vasokonstriktion, was die kardiale Belastung noch erhöht (circulus vitiosus).
Auf eine klinisch relevante bzw. dekompensierte Herzinsuffizienz weisen pathomorphologisch hin:
- Exzentrische Hypertrophie des Myokards, d.h. hypertrophierte und dilatatierte Ventrikel (erhöhtes Herzgewicht bei normaler oder nur mäßig erhöhter Ventrikelwanddicke, erhöhter Querdurchmesser, ausgerundete Herzspitze) und Vorhöfe (dilatierter Vorhof mit sandbankartiger Endokardriffelung).
- Zeichen des linkskardialen Vorwärtsversagens: Blasse schlaffe Leber, blasse Organe.
- Zeichen des linkskardialen Rückwärtsversagens: Zeichen der chronischen Lungenstauung (Induratio fusca pulmonum, Pulmonalarteriensklerose bei Durchstau in den rechten Kreislauf) und/oder des akuten Lungenödems (erhöhtes Lungengewicht, ablaufende Ödemflüssigkeit).
- Zeichen des rechtskardialen Herzversagens (Cor pulmonale): akut oder chronisch gestaute Leber, Stauungszeichen im Gastrointestinaltrakt (Stauungsgastropathie), Pleuraergüsse, periphere Ödeme. Die Organe sind rot durch die Blutfülle.
Klinik:
- Linksherzinsuffizienz: Belastungs- oder Ruhedyspnoe, Lungenödem, kardiogener Schock.
- Cor pulmonale: Belastungs- oder Ruhedyspnoe, Hepatosplenomegalie, gestaute Halsvenen, hepatojugulärer Reflux (Druck auf die Leber -> Füllung der V. jugularis externa), Ödeme (Knöchel, Aszites, Pleuraergüsse), Trikuspidalinsuffizienz (Systolikum 4. ICR rechts parasternal), kardiogener Schock.
Therapie:
- Behandlung der Ursache.
- Medikamentös bei chronischer Linksherzinsuffizienz: Beta-Blocker niedrig dosiert, ACE-Hemmer, AT1-Blocker, Aldosteronantagonisten, Digitalis, Diuretika. Bei akuter Dekompensation: Furosemid, Sauerstoff, ggf. Katecholamine.
- Evtl. Herztransplantation.
Angeborene Fehlbildungen des Herzens
[Bearbeiten]Ep.: 1:100 Neugeborene
Azyanotische Vitien
[Bearbeiten]Herzfehler mit Links-Rechts-Shunt ohne Zyanose und hyperkinetisch bedingter pulmonaler Hypertonie und Überdurchblutung der Lunge.
Persistierender Ductus arteriosus BOTALLI (PDA)
[Bearbeiten]patent ductus arteriosus
Der physiologische Verschluss nach der Geburt unterbleibt.
Folge: Kontinuierlicher (Windkessel!) Links-rechts-Shunt
 |
Vorhofseptumdefekt (ASD)
[Bearbeiten]atrial septal defect
Embryologie: Am Anfang sind beide Vorhöfe über das Foramen primum offen verbunden. Das Septum primum wächst von oben Richtung Herzskelett (Klappenebene) herunter und fusioniert dort mit einem Endokardkissen. Gleichzeitig reißt es in der Mitte ein, der Riss bildet das Foramen secundum bzw. Foramen ovale. Dieses wird durch das rechts vom Septum primum ebenfalls von oben herunterwachsende Septum secundum teilweise bedeckt - das Septum primum fungiert nun gegenüber dem Foramen ovale als Ventil und gibt die Flussrichtung vom rechten zum linken Vorhof vor. Das Foramen ovale wird kurz nach der Geburt durch Umkehr der Druckverhältnisse bei etwa etwa 1/3 der Kinder funktionell, in 2/3 strukturell durch Verklebung verschlossen. Das Forman ovale dient im fetalen Kreislauf neben dem Ductus arteriosus BOTALLI der Umgehung des Lungenkreislaufs.
ASD I:
Eine Störung der Fusion des Septum primum mit dem Herzskelett direkt über den Klappen führt zum offenen Foramen primum, das in seiner vollen Ausprägung dem Atrioventrikulären Septumdefekt (AVSD) entspricht. Einen partieller AVSD (PAVSD) nennt man ASD I. Häufig bei Trisomie 21 anzutreffen. Assoziiert mit weiteren Störungen, z.B. Reizleitungsstörungen durch Fehlentwicklung des Reizleitungssystems und einem fehlenden Sprung zwischen Mitral- und Trikuspidalebene.
ASD II und PFO:
Der nur funktionelle Verschluss des Foramen secundum nennt sich auch persistierendes (offenen) Foramen ovale (PFO). Bei etwa einem Drittel der Bevölkerung bleibt es nach der Geburt offen. Dies ermöglicht dann einen spontanen, oder einen nur bei erhöhtem rechtsatrialen Druck (Valsalva Manöver) bestehenden Rechts-Links-Shunt. Dieser kann in seltenen Fällen durch paradoxe Embolien symptomatisch werden. Bestehen an dieser Stelle hämodynamisch bedeutsame Strukturdefekte, die zum Links-Rechts-Shunt führen so liegt ein ASD II vor, der im Ggs. zum ASD I weiter oben lokalisiert ist und im Unterschied zum PFO eine Fehlbildung darstellt. Der Betroffene hat oft wenig Symptome und der Herzfehler wird oft erst im Erwachsenenalter erkannt. Der Links-Rechts-Shunt kann im EKG zu Zeichen der Rechtsherzbelastung führen (Rechtslagetyp, P pulmonale, inkompletter Rechtsschenkelblock ohne Hypertrophie-Zeichen (rsr's') als Zeichen der rechtsventrikulären Volumenbelastung) und bei starker Ausprägung zu klinischen Symptomen führen.
Ventrikelseptumdefekt (VSD)
[Bearbeiten]ventricular septal defect
Ep.: Häufigster Herzfehler bei Kindern.
Makro: Loch im Kammerseptum, meist im membranösen Teil.
Folge: Links-rechts-Shunt
 |
Truncus arteriosus communis
[Bearbeiten]truncus arteriosus
Ep.: Selten
Makro: Fehlende Trennung von Aorta und A. pulmonalis, oft 4-segelige Taschenklappe.
Atrioventrikulärer Kanal (AVSD)
[Bearbeiten]Canalis atrioventricularis communis
Makro: Partielles Fehlen von Vorhof- und Ventrikelwand (siehe ASD I).
Zyanotische Vitien
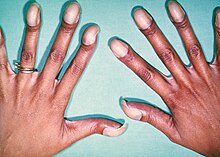
[Bearbeiten]Herzfehler mit primärem Rechts-links-Shunt. Dadurch Ausbildung einer Zyanose. Charakteristisch sit weiterhin die Entwicklung von Trommelschlegelfingern/Uhrglasnägeln durch die chronische Hypoxie (findet sich auch bei chronischen Lungenerkrankungen).
FALLOT-Tetralogie
[Bearbeiten]tetralogy of Fallot
Die FALLOT-Tetralogie ist ein komplexer Herzfehler mit:
- Pulmonalstenose, genauer gesagt mit einer Hypoplasie des rechtsventrikulären Ausflusstraktes (die auch entscheidend für die klinischen Symptome ist), einer
- Rechtsherzhypertrophie als Folge der Stenose, einem
- Subaortaler (nicht perimembranöser) Ventrikelseptumdefekt und der
- „Reitende Aorta“. Letzteres meint, dass der Anfangsteil der Aorta nicht wie üblich links neben dem Septums liegt, sondern nach rechts-vorne direkt über das Septum bzw. hier über den VSD verschoben ist.
Klinik: Die Zyanose tritt erst einige Wochen nach der Geburt auf, da die Lunge pränatal kaum durchblutet ist und der rechte Ventrikel erst nach der Geburt belastet wird und hypertrophiert. Die Hypertrophie verstärkt im circulus vitiosus zunehmend die muskuläre Obstruktion des rechtsventrikulären Ausflusstraktes. Die Klinik der Obstruktion tritt dabei anfallsartig in Form „hypoxämischer Anfälle“ auf. Wenn unbehandelt, nimmt das Kind später im Anfall automatisch eine typische Hockstellung ein, um den venösen Rückfluss zu hemmen und das Herz zu entlasten. Auskultatorisch fällt das pulmonale Stenosegeräusch auf. Der VSD erzeugt wegen dem Druckausgleich zwischen linker und rechter Kammer kaum Turbulenzen und ist daher kaum zu hören.
 |
 |
Transposition der großen Gefäße (TGA)
[Bearbeiten]transposition of great vessels
Makro: Die Aorta ist - inklusive der Koronarien - mit dem rechtem, die Pulmonalis mit dem linkem Ventrikel verbunden. Die Kreisläufe sind nicht seriell sondern parallel geschaltet. Die periphere Sauerstoffversorgung kann sich nach der Geburt sehr rasch und lebensbedrohlich verschlechtern durch Verschluss der embryonalen Kurzschlüsse (Foramen ovale, Ductus arteriosus BOTALLI).
Klinik: Hyperaktives Präkordium, Zyanose
Sonstige Vitien
[Bearbeiten]Vorzeitiger (pränataler) Verschluss des Foramen ovale
[Bearbeiten]Premature closure foramen ovale; Primary restrictive foramen ovale.
Ät.:
- Unklar.
- Assoziiert mit:
- genetischen Störungen: Homozygoter Methylentetrahydrofolat-Reduktase-Gen-Polymorphismus.
- weitere kardialen Fehlbildungen wie z.B. hypoplastisches Linksherzsyndrom, TGA, Klappenvitien u.a.
- mütterliche Ebstein-Anomalie.
- Medikamente: Indomethacin-Gebrauch.
Makro (autopt.):
- FO verschlossen.
- Evtl. dilatierter Trikuspidalklappenring bei Trikuspidalinsuffizienz.
- Evtl. Hypertrophie/Dilatation des rechten Herzens.
- Ductus arteriosus weit offen.
- Hyperämie der Lungen.
- Nicht-immunologischer Hydrops fetalis.
Histo:
- Zeichen der pulmonalen Hypertonie: Adventitiafibrose und Mediahypertrophie pulmonalarterieller Gefäße.
- Pulmonale Hyperämie.
Literatur:
- Friedman AH, Fahey JT. “The transition from fetal to neonatal circulation: normal responses and implications for infants with heart disease”. Semin. Perinatol., 17:106–21, April 1993. PMID 8327901.* PMID 21574036
- Harlass FE, Duff P, Brady K, Read J. “Hydrops fetalis and premature closure of the ductus arteriosus: a review”. Obstet Gynecol Surv, 44:541–3, July 1989. PMID 2662081.
- Pesonen E, Haavisto H, Ammälä P, Teramo K. “Intrauterine hydrops caused by premature closure of the foramen ovale”. Arch. Dis. Child., 58:1015–6, December 1983. PMID 6660886.* PMID 7220391
- de Groot R, Essed CE, Gaillard JL, Mettau JW, Villeneuve VH. “Primary restrictive foramen ovale”. Eur. J. Pediatr., 141:248–9, February 1984. PMID 6539696.
Weblinks:
Pulmonalstenose / Pulmonalatresie
[Bearbeiten]Makro: Verengung des pulmonalen Ausflusstraktes. Bei relevanter Druckbelastung entwickelt sich eine Rechtsherzhypertrophie.
Aortenstenose
[Bearbeiten]Makro: Sub-, supra- oder valvuläre Stenose der Aorta aszendenz. Folge ist eine Linksherzhypertrophie durch Druckbelastung.
Aortenisthmustenose
[Bearbeiten]coarctation of aorta
Makro: Es handelt sich um eine hinter dem Abgang der linken A. subclavia gelegene Verengung der Aorta.
Es gibt zwei Formen:
- Die proximale, präduktale (supraduktale) oder infantile Form, die vor dem Ductus arteriosus gelegen ist (95 % der Fälle). Das Blut fließt von der A. pulmonalis über den offenen Ductus in die Aorta deszendens und führt zur Zyanose der unteren Körperhälfte (Differentialzyanose).
- Die distale, postduktale (infraduktale) oder adulte Form, die hinter dem Ductus arteriosus liegt (5 % der Fälle) geht mit einem geschlossenen Ductus arteriosus einher. Folgen sind Bluthochdruck in der oberen Körperhälfte mit Linksherzhypertrophie und Aortendilatation, sowie die Ausbildung eines Umgehungskreislaufs (Aa. thoracicae internae, Aa. intercostales, Ae. epigastricae)
Klinik der infantilen Form: Die Kinder sind bei Geburt typischerweise "gesund" (und passieren oft auch unbemerkt die U2), da die Stenose durch den offenen Ductus arteriosus umgangen wird und auskultatorisch kaum etwas zu hören ist. Die Femoralispulse sind allerdings häufig schon abgeschwächt und ihre Palpation ist die wichtigste diagnostische Maßnahme! Nach etwa 10 bis 14 Tagen entwickeln die Kinder durch den Verschluß des Ductus arteriosus unspezifische Symptome der Linksherzinsuffizienz wie Tachypnoe, Gewichtszunahme (kaum sicht- oder hörbare Ödeme) und Symptome der peripheren Minderperfusion wie Oligurie/Anurie, Trinkschwäche, Verlängerung der Rekapillarisierungszeit, kühle untere Extremitäten. Die Kinder können dann sehr rasch am - im Grunde vermeidbaren - Herzversagen sterben. In diesem Stadium erkannte Kinder müssen sofort notfallmäßig behandelt werden, um sie zu retten.
Hypoplastisches Linksherz-Syndrom
[Bearbeiten]
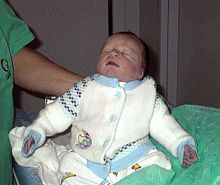
hypoplastic left heart syndrome
Ät.: Unklar, multifaktoriell, 1/4 der Fälle sind mit einem Syndrom oder extrakardialen Auffälligkeiten vergesellschaftet.
Makro:
- Hypoplasie des linken Herzens
- Stenose oder Atresie der Aorten- und Mitralklappe
- Hypoplasie der Aorta ascendens
- Reaktiv hypertrophiertes rechtes Herz
- Evtl. Vorhofseptumdefekt
Das Blut aus dem Körperkreislauf gelangt über den rechten Vorhof und rechten Ventrikel in den Truncus pulmonalis, von dort teilweise in die Lunge und teilweise über den (temporär noch offenen) Ductus arteriosus BOTALLI in die Aorta descendens und in den Körperkreislauf (Rechts-Links-Shunt mit Zyanose). Das oxygenierte Blut aus der Lunge gelangt in den linken Vorhof und von dort über das Foramen ovale wieder zum rechten Herzen (Links-Rechts-Shunt).
Klinik: Zyanose.
Th.:
- NORWOOD-Prozedur: Herstellung des FONTAN-Kreislaufs über 3 Stufen (Palliatives Ziel: Getrennter rechter und linker Kreislauf mit univentrikulärem Herz, das den Körperkreislauf versorgt. Das rechte Herz wird zum linken.)
- NORWOOD 1: Verschluss des Ductus arteriosus. Plastische Erweiterung der Aorta und Verbindung mit dem rechten Ventrikel. Der Truncus pulmonalis wird zuvor abgesetzt und der Blutzufluss zur Lunge über einen BLALOCK-TAUSSIG-Shunt (Verbindung zwischen rechter Pulmonalarterie und Truncus brachiocephalicus mittels Gefäßprothese) sichergestellt.
- NORWOOD 2 (GLENN-Anastomose, „Hemi-FONTAN“): Entfernung des BLALOCK-TAUSSIG-Shunts und stattdessen Verbindung der rechten Pulmonalarterie mit der oberen Hohlvene.
- NORWOOD 3 (kompletter FONTAN): Zusätzlich Verbindung der rechten Pulmonalarterie mit der unteren Hohlvene.
- Alternative: Herztransplantation
Prg.:
- Die Kinder versterben ohne Operation meist in den ersten Lebenstagen.
- Die Operation weist eine hohe Letalität auf (ca. 1/3), am höchsten nach der Erst-OP (NORWOOD 1)
- Die Letalität bei Herztransplantation ist etwas höher
Lit.:
- Connor JA, Thiagarajan R. “Hypoplastic left heart syndrome”. Orphanet J Rare Dis, 2:23, 2007. DOI:10.1186/1750-1172-2-23. PMID 17498282.
Totale Lungenvenenfehlmündung (TAPVR)
[Bearbeiten]total anomalous pulmonary venous return (TAPVR)
Bei diesem angeborenen Herzfehler münden die Pulmonalvenen nicht in den linken Vorhof, sondern in den rechten. Die betroffenen Babys können nur bei einem offenen Septum (ein ASD oder VSD) überleben, was dem oxygenierten Blut den Weg in den großen Kreislauf ermöglicht. Demnach besteht ein primärer Rechts-Links-Shunt.
EBSTEIN-Anomalie
[Bearbeiten]Makro: Atrialisierter Ventrikel (tiefsitzende Trikuspidalklappen) oder Trikuspidaldefekt (Verdickung der Trikuspidalklappe, zusätzlich häufig Pulmonalstenose).
Folge: Volumen- und Kontraktilitätsdefizit.
Endokardfibroelastose
[Bearbeiten]Ep.: Säuglinge, Kinder
Mikro: Verdickung des Endokards
Weblinks: OMIM - endocardial fibroelastosis, OMIM - endomyocardial fibroelastosis
Klappenfehler (Vitien)
[Bearbeiten]Grundsätzlich zu unterscheiden:
- Klappenstenose - a.e. durch ausgeprägte Verkalkung (degenerativ), fusionierte Komissuren (rheumatisch) oder Fehlbildungen (bikuspide oder unikomissurale Klappe).
- Klappeninsuffizienz - a.e. durch narbige Retraktion (rheumatisch), Klappendestruktion (infektiöse Endokarditis), Klappenringdilatation (AK: Aortitis, Marfan-Syndrom, Dissektion; MK: exzentrische Linksherzhypertrophie/Vorhofflimmern).
- Kombiniertes Vitium (Stenose + Insuffizienz)
LAMBL-Exkreszenzen
[Bearbeiten]Lambl's excrescences; valvular strands
Makro: Fädige Strukturen im Bereich der Herzklappe.
Histo: Fädige Strukturen mit fibroelastoidem Kern und einschichtiger Endothelüberkleidung.
DD:
- Papilläres Fibroelastom
- Chordae tendineae - viel dicker
Klinik: Gesteigertes Risiko für Schlaganfall.
Literatur:
- Aziz F, Baciewicz FA. “Lambl's excrescences: review and recommendations”. Tex Heart Inst J, 34:366–8, 2007. PMID 17948090.
- Wolf RC, Spiess J, Vasic N, Huber R. “Valvular strands and ischemic stroke”. Eur. Neurol., 57:227–31, 2007. DOI:10.1159/000100016. PMID 17312371.
- Voros S, Nanda NC, Thakur AC, Winokur TS, Samal AK. “Lambl's Excrescences (Valvular Strands)”. Echocardiography, 16:399–414, May 1999. PMID 11175169.
- Nighoghossian N, Derex L, Loire R, et al.. “Giant lambl excrescences. An unusual source of cerebral embolism”. Arch. Neurol., 54:41–4, January 1997. PMID 9006412.
Weblinks:
- http://www.pathologie-online.de/sp/1/pop-sp-1-0_13.htm
- http://alf3.urz.unibas.ch/pathopic/getpic-fra.cfm?id=8291
Aortenklappenstenose
[Bearbeiten]Ät.:
- Kongenital
- Degenerativ (Aortensklerose)
- Rheumatisch
Kongenitale Aortenklappenstenose
[Bearbeiten]Ep.: Symptomatisch im jüngeren bis mittleren Lebensalter.
Ät.:
- Unikuspide Aortenklappe
- Bikuspide Aortenklappe
- posterior-anterior-Typ (evtl. anterior Ausbildung einer Raphe bzw. „falschen Kommisur“)
- Links-rechts-Typ (evtl. rechts Ausbildung einer Raphe bzw. „falschen Kommisur“)
DD: Erworbene komissurale Fusion. Klappenaußenrand 1 : 2 statt 1 : 1 wie bei der kongenitalen bikuspiden Klappe.
Degenerative Aortenklappenstenose
[Bearbeiten]Ep.: Symptomatisch im höheren Lebensalter.
Pg.: Ähnlich der Atherosklerose spielen sich degenerative Prozesse auch an den mechanisch stark beanspruchten Aortenklappe ab („wear and tear“). Beginn der Veränderungen an den Noduli der Taschenklappen.
Makro: Verdickung, ausgeprägte knotige Verkalkung. Die Querschnittsfläche ist verkleinert (< 2,5 cm²). Druckbelastung des linken Ventrikels mit konzentrischer Linksherzhypertrophie.
Histo: Fibrose, Verkalkungen, vereinzelte Lymphozyten und Plasmazellen.
Kompl.: Aortenstenose, Aorteninsuffizienz.
Klinik: Leistungsminderung, Belastungsdyspnoe, Synkopen, Schwindel, spindelförmiges Systolikum im 2. ICR rechts parasternal mit Fortleitung in die Karotiden.
Therapie: Chirurgischer Klappenersatz. Vorlastsenker wie z.B. ACE-Hemmer sind kontraindiziert (-> Synkope).
Kompl.: Bakterielle Endokarditis, KHK (konzentrische Druckhypertrophie des Myokards mit relativer Koronarinsuffizienz), Linksherzinsuffizienz (-> Lungenstauung, Lungenödem),
 |
 |
 |
Rheumatische Aortenklappenstenose
[Bearbeiten]Ät.: Rheumatisches Fieber.
Makro: Die Klappen sind verdickt. Die Kommisuren fusioniert. Die Mitralklappe ist in der Regel mitbeteiligt.
 |
Aortenklappeninsuffizienz
[Bearbeiten]Ät.:
- Schädigung der Aortenklappe:
- Kongenitale bikuspide oder unikommissurale Klappe
- Degenerativ
- Rheumatisch
- Bakterielle Endokarditis
- Dilatierter Aortenring mit relativer Klappeninsuffizienz:
- Marfan-Syndrom - Aortenwand ausgedünnt, Verlust elastischer Fasern (EvG), Ablagerung saurer Muzine (Alcia-blau pos.)
- Lues - Aortenwand verdickt
- Aortitis
- Aortendissektion Typ A
- Aortenklappe und Aortenring:
- Spondylitis ankylosans (betrifft Aorta, Aortenklappe, Mitralklappe, Septum)
- Sonstige Ursachen:
- Arterielle Hypertonie
- Aortenklappenprolaps z.B. bei Ventrikelseptumdefekt (VSD) nach Myokardinfarkt.
Kompl.: Exzentrische Herzhypertrophie durch Volumenbelastung.
Mitralklappenstenose
[Bearbeiten]Ät.: Meistens ist rheumatisches Fieber die Ursache. Selten bei ausgeprägter bakterieller Endokarditis.
Makro: Die Klappen sind diffus verdickt, die Komissuren fusioniert. Die Chordae tendineae sind verkürzt, verplumpt, fusioniert. Variable Verkalkung. Miterfasstes Myokard zeigt ggf. Aschoff-Knötchen.
Klinik: Leistungsminderung durch die diastolische Füllungsstörung mit Reduktion des Herzzeitvolumens (HZV), Belastungsdyspnoe, spät: Facies mitralis („rote Bäckchen“), periphere Zyanose, Zeichen der Rechtsherzinsuffizienz, Tachyarrhythmia absoluta bei Vorhofflimmern. Auskultatorisch paukender 1. HT und MÖT (fehlt evtl. bei Verkalkung), systolisches Decrescendogeräusch, präsystolisches Crescendogeräusch (fehlt bei VHF).
Kompl.: Vorhofdilatation mit Vorhofflimmern und evtl. Vorhofthrombose und Embolie, Rückstau in die Lunge (Lungenstauung, Lungenödem) und ggf. bis in den großen Kreislauf (pulmonale Hypertonie, Rechtsherzbelastung/Cor pulmonale, Rechtsherzinsuffizienz), bakterielle Endokarditis.
 |
Mitralklappeninsuffizienz
[Bearbeiten]Ät.:
- Klappeschädigung:
- Floppy valve.
- Rheumatisch.
- Endokarditis.
- Klappenringdilatation mit relativer Klappeninsuffizienz:
- Klappenringdilatation des linken Ventrikels z.B. bei exzentrischer Hypertrophie, dilatativer Kardiomyopathie.
- Sehnenfadenabriß:
- Endokarditis.
- Papillarmuskelschädigung:
- Myokardinfarkt, chronisch-ischämische Herzerkrankung, Tumor.
Floppy mitral valve
[Bearbeiten]Ät.: Degenerativ, MARFAN-Syndrom.
Makro: Vermehrung des Klappengewebes, Vergrößerung der Klappenfläche. Klappenring > 11 cm. Mitralklappenprolaps. Selten Sehnenfadenabriß (DD Endokarditis).
Mikro: Myxoide Degeneration mit Proteoglycan-Einlagerung, Fibrose.
Rheumatische Mitraklappeninsuffizienz
[Bearbeiten]Makro: Diffus verdickte Klappen, kaum Verkalkung. Häufig Aortenklappe mitbetroffen.
Pulmonalklappenstenose
[Bearbeiten]Ät.:
- Meist kongenital.
- Rheumatisch.
- Karzinoid-Syndrom.
Pulmonalklappeninsuffizienz
[Bearbeiten]Trikuspidalklappenstenose
[Bearbeiten]Ät.:
- Kongenitale Fehlbildung.
- Rheumatisch.
- Karzinoid-Syndrom.
- Selten bakterielle Endokarditis.
Rheumatische Trikuspidalklappenstenose
[Bearbeiten]Ät.: Rheumatisch.
Lok.: Selten. Fast immer in Kombination mit rheumatischer Mitralstenose und ggf. rheumatischer Aortenstenose.
Makro: Die Klappen sind diffus verdickt, die Komissuren fusioniert. Die Chordae tendineae sind verkürzt, verplumpt, fusioniert. Nur geringe Verkalkungstendenz.
Karzinoid-Syndrom
[Bearbeiten]Ät.: Hepatisch metastasiertes intestinaler neuroendokriner Tumor (NET, Karzinoid).
Pg.: Serotonin-induziert.
Makro: Plaque-artige oberflächliche ventrikelseitige Klappenverdickung.
Trikuspidalklappeninsuffizienz
[Bearbeiten]Ät.: Z.B. bei trikuspidaler Endokardfibrose bei Karzinoid-Syndrom (Hedinger-Syndrom)
Koronare Herzkrankheit
[Bearbeiten]Koronoratherosklerose
[Bearbeiten]Klinik: Asymptomatisch, Angina pectoris.
Herzinfarkt
[Bearbeiten]myocardial infarction
Def.: Myokardialer Gewebsuntergang durch Ischämie/Hypoxie.
Ät.: Meist Aufbrechen und/oder Thrombosierung einer arteriosklerotischen Plaque in einer Koronararterie. Seltener: Ausschließlich kritische Stenosierung. Selten: Thrombembolischer Verschluß, Koronarspasmus, Koronarkompression z.B. bei proximaler Aortendissektion, Vaskulitis.
Lok.:
- Rechtsventrikulär: Typischerweise posteroinferior. Meist durch Verschluss der A. coronaria dextra (RCA).
- Linksventrikulär
- Vorderwandinfarkt: Vermutlich Verschluss des Ramus circumflexus (RCX) der A. coronaria sinistra (LCA).
- posterolateral: Vermutlich Verschluss des Ramus interventricularis anterior (RIVA, LAD) der A. coronaria sinistra (LCA).
Phasenhafter Verlauf:
- Nach 6 bis 12 Stunden: Lehmfarbene Abblassung mit hyperämischem/hämorrhagischem Randsaum.
- Nach wenigen Tagen: Granulationsgewebe aus Immunozyten (erst Neutrophile Granulozyten, dann Lymphozyten, Plasmazellen, Makrophagen), Kapillarbildung und einsprossenden Kollagenfaser-bildenden Fibroblasten. Hohe Rupturgefahr durch die entzündliche Gewebsmazeration bei hohem intrakardialen Druck.
- Nach Wochen: Zunahme des Kollagenfasergehalts (wellige birefringente Fasern). Abnahme der Entzündungsaktivität. Der Defekt ist durch ein faserreiches zellarmes Bindegewebe ohne kontraktile Eigenschaften gedeckt.
Frischer Myokardinfarkt
[Bearbeiten]Syn.: Akuter Myokardinfarkt (AMI)
Makro: Lehmfarbene Abblassung mit hyperämischem/hämorrhagischem Randsaum frühestens 6 bis 12 Stunden nach dem Ereignis.
Histo:
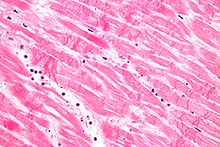
- Myokard: Nach einigen Stunden erste lichtmikroskopisch fassbare Zeichen der Koagulationsnekrose. Einblutungen. Die Myozyten zeigen eine verstärkte Eosinophilie und Kontraktionsbanden quer durch die Herzmuskelfasern. Typische Zellparameter wie Querstreifung, Zellkerne und Zellgrenzen gehen verloren. Das Infarktareal wird von einer hyperämischen/hämorrhagischen Randzone begrenzt. Im Verlauf zunehmende leukozytäre Demarkierung und Phagozytose des nekrotischen Gewebes, sowie Einwanderung von Fibroblasten mit Ausbildung eines narbigen Ersatzgewebes.
- Koronararterie: Atherosklerose. Plaqueruptur. Frische Koronarthrombose.
Merke!: Der Myokardinfarkt muss mind. 6 - 12 Stunden überlebt werden (vitale Reaktion!), bevor er am Myokard morphologisch sichtbar wird!
IHC: Verlust der Immunreaktivität für α/γ-Actin.
Klinik: Thorakale atem- und bewegungsunabhängige Schmerzen mit Ausstrahlung in den linken Arm, Hals, Unterkiefer, Oberbauch (bei Diabetes mellitus auch stumme Infarkte ohne Schmerzen). Vernichtungsgefühl, Angst, Kaltschweißigkeit, Übelkeit. Linksventrikulär: Lungenstauung, kardiogener Schock. Rechtsventrikulär: Halsvenenstauung und Hypotonie ohne Lungenstauung. Labor: Positives Myoglobin, Troponin T (Schnelltest!), CK und CK-MB, GOT, LDH. EKG: Anstieg der T-Welle, dann der ST-Strecke.
Kompl.: Herzrhythmusstörungen (Kammerflattern, Kammerflimmern), kardiogener Schock, Herzwandruptur mit Perikardtamponade (i.d.R. zwischen dem 3. und 10. Tag), Septumruptur, Herzwandaneurysma, Papillarmuskelnekrose mit Sehnenfadenabriß, Re-Infarkt, Herzinsuffizienz, DRESSLER-Syndrom (s.u.).
Prg.: Abhängig von Alter, Allgemeinzustand, Infarktgröße, Infarktlokalisation, Herzinsuffizienz, Komplikationen, Sekundärprophylaxe und Lebensstiländerung (Rauchen, Übergewicht, Bewegungsmangel).
Subakuter Myokardinfarkt
[Bearbeiten]Mikro: Fehlende Kardiomyozyten ersetzt durch lockeres Bindegewebsstroma, Siderophagen, eingestreute Lymphozyten.
Alter Myokardinfarkt
[Bearbeiten]Makro: Fibrosiertes weißliches Areal mit Endokardfibrose und ggf. Lipomatosis cordis. Je nach Infarktgröße Ausdünnung und aneurysmatische Aussackung der Ventrikelwand, evtl. mit Parietalthrombus.
Histo:
- Myokard: Bindegewebige Narben, Fibrozyten mit z.T. großen ovalen Zellkernen. Kompensatorische Hypertrophie der umgebenden Myozyten. EVG-Färbung: Herzmuskel grau-braun, Narbe rot-violett.
- Koronararterie: Atherosklerose. Alter bindegewebig organisierter und rekanalisierter Thrombus.
EKG: Negative Q-Zacke.
Endokarditis
[Bearbeiten]Entzündung der Herzinnenwand und Herzklappen.
Infektiöse Endokarditis
[Bearbeiten]infective Endocarditis
Ät.: Endothelschaden + Thrombozytenaggregate + Bakteriämie.
RF.: Kardial: Implantate, Herzfehler (-> Jet-Läsionen), Z.n. rheumatischer Endokarditis, Klappenfehler u.a.m., systemisch: Diabetes mellitus, Alkoholabusus, Leberzirrhose, Immundefizite, Hypertonus.
Lok.: Meist sind die mechanisch stärker belasteten Klappen des linken Herzens betroffen.
SF:
- Gram - Charakterisierung von Bakterien und bessere Detektion Gram-positiver Bakterien als im H&E-Schnitt.
- PAS, Grocott zum Ausschluß einer mykotischen Besiedelung.
Endocarditis ulcero-polyposa
[Bearbeiten]Ät.: Eindringen von Bakterien (Pilzen) in die Blutbahn
Erreger: Staphylococcus aureus, Streptokokken, Gonokokken, Enterokokken, Pilze
Makro: Große, rötliche, unregelmäßige, brüchige, ulzerierende, polypöse Vegetationen an den Klappen, Ausbreitungstendenz und Klappendestruktion (Ulzeration, Perforation, Indentation), Zerstörung der Chordae tendineae, Splitterhämorrhagien an den Nägeln (septische Mikroembolien).
Mikro: Fibrin, Plättchen, Bakterienkolonien, neutrophile Granulozyten, Ulzeration. Zeichen einer alten abgelaufenen Entzündung unterschiedlicher Ätiologie (DD rheumatisch): Neovaskularisation. Kompl.: Sehnenfadenabriß, Klappeninsuffizienz, septische Embolie, z.B. in Herz, Niere und Gehirn (Metastatische Herdenzephalitis), mykotisches Aneurysma (metastatische Absiedelung -> Zerstörung der Gefäßwand -> Aussackung), Immunkomplexvaskultis (Niere: LÖHLEIN-Herdnephritis, Haut: OSLER-Knötchen).
Klinik: Fieber, kutane und konjunktivale petechiale Blutungen, Janeway-Läsionen (palmare/plantare indolente makulöse Hautläsionen), schmerzhafte OSLER-Knötchen palmar/plantar oder an den Fingerkuppen. Mikroembolien an den Akren oder auch subungual (Splitterhämorrhagien). Pathologisches Herzgeräusch (nicht selten das erste Symptom!). Im Verlauf Symptome durch Klappeninsuffizienz, Sehnenfadenabriß, septische Komplikationen.
Prg.: Abh. von der Größe der Vegetationen und dem Erreger (Streptokokken günstiger, Enterokokken ungünstiger, Staphylokokken noch ungünstiger).
 |
 |
 |
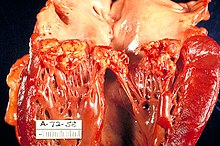
Endocarditis lenta
[Bearbeiten]Syn.: Subakute Endokarditis.
Erreger: Streptococcus viridans-Gruppe (Zahnschäden, Parodontitis!), Enterokokken, Cardiobacterium hominis.
RF: Ansiedelung auf vorgeschädigten Herzklappen.
Verlauf: oft subklinisch, da Erreger weniger virulent.
Morph.: ähnlich der akuten Form.
 |
 |
Isolierte Rechtsherzendokarditis
[Bearbeiten]Ät.: Häufig bei i.v.-Drogenabusus
Nicht-infektiöse Endokarditis
[Bearbeiten]non-infective Endocarditis
Endocarditis verrucosa simplex
[Bearbeiten]non-bacterial thrombotic endocarditis
Syn.: Nicht-bakterielle thrombotische Endocarditis (NBTE), Endocarditis marantica
Ät.: Chronische, aufzehrende Erkrankungen, Hyperkoagulabilität, DIC, Schock, paraneoplastisch.
Makro: kleine (meist < 5 mm), rosa, wärzchenförmige Vegetationen an den Schließungsrändern der Aorten- und Mitralklappe.
Endocarditis verrucosa rheumatica
[Bearbeiten]Ät.: Rheumatisches Fieber nach Infekt mit ß-hämolysierenden Streptokokken (Angina tonsillaris, Impetigo)
Makro: 1 - 3 mm kleine, entlang des Klappenschließungsrandes fest haftende Wärzchen, ASCHOFF-Knötchen, immer Pankarditis (siehe auch unter rheumatische Myokarditis).
Kompl.: Klappenvitium, z.B. Mitralklappeninsuffizienz
 |
Endokarditis LIBMANN-SACKS
[Bearbeiten]Libman-Sacks endocarditis
Ät.: Systemischer Lupus erythematodes (SLE)
Makro: Flache, blasse, spreitende Vegetationen auf Klappen, Endokard und Chordae tendineae.
Myokarditis Herzmuskelentzündung
[Bearbeiten]Infektiöse Myokarditis
[Bearbeiten]Bakterielle Myokarditis
[Bearbeiten]Mikro: Zentral Bakterienkolonien in der Kapillare umsäumt von Immunozyten.
Makro: Kleine, gelbe, punktförmige Mikroabszesse.
Virale Myokarditis
[Bearbeiten]Ät.: Coxsackie-, ECHO-, Adenoviren, Influenzaviren
Pathogenese: Herzmuskelnekrose durch Virus und T-Zell-vermittelte Immunreaktion.
Mikro: Interstitielles lymphozytäres Infiltrat (kleine blaue Zellen), kaum Nekrosen.
 |
 |
Parasitäre Myokarditis
[Bearbeiten]Ät.: Trypanosoma cruzi (Protozoon, CHAGAS-Krankheit)
Begleitmyokarditis
[Bearbeiten]2-3 Wochen nach Infektion (Tonsillitis, Tbc, Diphtherie), der betreffende Erreger ist nicht nachweisbar.
Immunpathologische Myokarditiden
[Bearbeiten]Rheumatische Myokarditis
[Bearbeiten]Ät.: Rheumatisches Fieber, infektallergisch, i.R. systemischer Viruserkrankungen.
Mikro: Granulomatöse Entzündung, ASCHOFF-Knötchen perivasal mit:
- Entzündungszellen
- ANITSCHKOW-Zellen: Zellen mit klarem Zytoplasma und einem Zellkern, der eine ovoide bis stäbchenförmige Chromatinverdichtung aufweist („Raupenzellen“).
- ASCHOFF-Knötchen: Granulome.
- ASCHOFF-Riesenzellen: Große, ein- oder mehrkernige Zellen mit prominenten Nukleolen.
 |
 |
 |
 |
DRESSLER-Myokarditis
[Bearbeiten]Syn.: Postmyokardinfarkt-Syndrom
Ät.: Wahrscheinlich Autoimmunreaktion durch Freisetzung von Antigen.
Klinik: Tage bis Wochen nach Infarkt Fieber, Brustschmerzen, abakterielle Myokarditis, Perikarditis und Pleuritis.
SF: Post-Kardiotomie-Syndrom
Perikarderguss
[Bearbeiten]Def.: Flüssigkeitsansammlung im Perikard.
Ät.: Hypothyreose, Entzündungen (Perikarditis, s.u.)
Klinik: Durch diastolische Füllungsstörung Rückwärtsversagen (Knöchelödeme, gestaute Halsvenen, evtl. Hepatosplenomegalie) und Vorwärtsversagen (Blutdruckabfall) und reflektorischer Tachykardie. Leise Herztöne, im EKG periphere Niedervoltage bei elektrischem Alternans (wechselnde Höhe und Breite der QRS-Komplexe).
Perikardtamponade
[Bearbeiten]Ät.: Einblutung (transmuraler Herzinfarkt, perforiertes Herzwandaneurysma, Aortendissektion Typ A), großer Perikarderguss.
Makro: Das Perikard ist mit Blut (Hämoperikardium) oder großen Ergussmengen gefüllt.
Klinik: Pulsus paradoxus (Inspiratorischer Abfall der Blutdruckamplitude um mehr als 10 mmHg), Herzversagen im obstruktiven Schock.
Perikarditis
[Bearbeiten]pericarditis
Entzündung des Herzbeutels (Perikard).
Ät.:
- Exogen: Thoraxtrauma, Bestrahlung.
- Metabolisch-toxisch: Urämie.
- Infektiös: Viren (Cocksackie-Viren), Bakterien (Mykobakterien).
- Immunpathologisch: Rheumatische Erkrankungen (z.B. SLE, rheumatisches Fieber), DRESSLER-Syndrom nach Herzinfarkt, Postkardiotomie-Syndrom.
- Tumor: Perikard-Metastasen (selten).
Pg.:
- Entzündung -> Retrosternale Schmerzen, Fieber, SIRS.
- -> Erguss.
- -> Behinderte Diastole -> Myokardischämie -> Herzinsuffizienz, Atrophie.
- -> Diastolische Füllungsstörung -> Gestaute Halsvenen, Knöchelödeme, Hepatosplenomegalie/Stauungsleber, Aszites.
- -> Verringertes HZV -> Leistungsminderung, Tachykardie, Hypotonie, Atemnot.
- -> Erguss.
Perikarditis sicca / Fibrinöse Perikarditis
[Bearbeiten]fibrinous pericarditis
Ät.: Urämie, Myokardinfarkt, akute rheumatische Karditis.
Mikro: Fibrin (eosinophiles zottiges Material auf der epikardialen bzw. perikardialen Oberfläche), Entzündung.
Makro: Fibrinstränge von Epi- zu Perikard, Epikard rauh und trüb, bread-and-butter-Phänomen, kaum Erguss.
Klinik: Schmerzen, Perikard-Reiben.
Spätfolge: Zottenherz.
Seröse Perikarditis
[Bearbeiten]serous pericarditis
Ät.: Häufig infektiös.
Mikro: Kaum Entzündung, kein Fibrin, wenige Immunzellen.
Makro: Seröses Exsudat, Perikarderguss.
Klinik: Herzinsuffizienz-Zeichen (s.o.), leise Herztöne, im EKG evtl. ubiquitäre ST-Hebungen, Niedervoltage).
Purulente Perikarditis
[Bearbeiten]purulent pericarditis
Ät.: Bakteriell.
Mikro: Massenhaft Granulozyten, ggf. Bakterien.
Makro: Eitrige, gelbliche Flüssigkeit im Perikard.
Klinik: Schwere Allgemeinerkrankung.
Hämorrhagische Perikarditis
[Bearbeiten]hemorrhagic pericarditis
Perikarditis mit Einblutung.
Perikarditis calcarea / konstriktiva
[Bearbeiten]Syn.: Panzerherz.
Ät.: Chronische Perikarditis z.B. bei Tuberkulose.
Makro: Verwachsungen, Verkalkungen, Myokard-Atrophie.
Klinik: Perikard-Reiben, Herzinsuffizienz, diastolische Füllungsstörung.
Th.: Dekortikation.
Myokard-Hypertrophie
[Bearbeiten]Zunahme der Herzmuskelmasse durch Zunahme der Zellgröße und der kontraktilen Elemente. Das kritische Herzgewicht beträgt abhängig von der Koronarreserve etwa 500 g.
Konzentrische Myokardhypertrophie
[Bearbeiten]Hypertrophie mit konstant bleibendem Herzinnenvolumen.
Ät.: Druckbelastung z.B. links durch Aortenklappenstenose oder arterielle Hypertonie und rechts z.B. durch eine pulmonale Hypertonie bei COPD oder eine Pulmonalklappenstenose.
Makro: Das Myokard ist verdickt (normale Ventrikelwandstärke links: 6-11 mm, rechts: < 4 mm), das Volumen vermindert, im Querschnitt ähnelt das Herz einem gotischen Bogen.
Histo: Verdickte Herzmuskelfasern mit Kaliberschwankungen. Hyperchromatische wechselnd große Zellkerne. Zellkernverdopplung. Nukleolen. Evtl. Fibrose (EvG).
DD: Sportlerherz.
Kompl.:
- Erreichen des kritischen Herzgewichts -> Ischämie des Herzmuskels.
- Übergang in die exzentrische Hypertrophie bei Überschreiten der Kompensationsmechanismen (siehe Frank-Starling-Mechanismus, Young-Laplace-Gleichung).
Literatur:
Exzentrische Myokardhypertrophie
[Bearbeiten]Muskelhypertrophie mit Zunahme des Herzinnenvolumens.
Ät.: Volumenbelastung, z.B. links durch Aorten- oder Mitralklappeninsuffizienz. Oder sekundäre Dilatation bei konzentrischer Hypertrophie z.B. nach langjährigem arteriellen Hypertonus.
Makro: Erhöhtes Herzgewicht, das Myokard ist gering bis mäßig verdickt, der meist linke Ventrikel ist dilatiert, das Herz ist globoid abgerundet und ähnelt einem romanischen Bogen, erhöhter Querdurchmesser. Die Konsistenz ist weich und gummiartig.
Histo: Normal breite Herzmuskelfasern. Hyperchromatische wechselnd große Zellkerne. Zellkernverdopplung. Nukleolen. Evtl. Fibrose (EvG).
Kompl.: Gefügedilatation -> Relative Mitralklappeninsuffizienz -> Vorhofdilatation -> Vorhofflimmern -> Ausfall der Vorhofkontraktion als Mechanismus der Ventrikelfüllung mit Abfall der Pumpfunktion um ca. 20% -> Herzinsuffizienz.
 |
Cor pulmonale, chronisch
[Bearbeiten]Hypertrophie des rechten Herzens
Ät.:
- Hyperkinetisch: kardialer Links-Rechts-Shunt -> Volumenbelastung des rechten Herzens.
- Präkapillär-vasooklusiv: bei morphologischer oder funktioneller Verkleinerung der Lungenstrombahn: Lungenfibrose, COPD (Euler-Liljestrand-Reflex), primäre pulmonale Hypertonie, chronisch-rezidivierende Lungenarterienembolien u.a.m. -> Druckbelastung des rechten Herzens.
- Passiv postkapillär: Mitralklappenstenose, chronische Linksherzinsuffizienz -> Druckbelastung des rechten Herzens und Lungenstauung.
Makro:
- Die Wand des rechten Ventrikels ist verdickt (normal sind 2-4 mm Wanddicke 1 cm unterhalb der Klappenebene).
- Vergröbertes Trabekelwerk.
- Pulmonalarteriensklerose.
- Ektatische zentrale Pulmonalarterien.
Kardiomyopathien
[Bearbeiten]Primäre Kardiomyopathien
[Bearbeiten]Herzmuskelerkrankungen, die nicht durch mechanische Überlastung, Myokarditis oder KHK verursacht sind bzw. deren Ursachen nicht bekannt sind. Ausgeschlossen werden müssen: KHK, mechanische Herzbelastung (z.B. Aorteklappenstenose, Mitralklappeninsuffizienz), arterielle Hypertonie und Myokarditis.
Formen der Kardiomyopathie:
- Dilatative (congestive) Kardiomyopathie (DCM) dilated cardiomyopathy
- Hypertrophische Kardiomyopathie hypertrophic cardiomyopathy
- Obstruktive Form (HOCM) - z.T. familiär (autosomal-dominant) mit Risiko des plötzlichen Herztodes. Das hypertrophierte Kammerseptum formt einen Muskelwulst, der in der Systole den aortalen Ausflußtrakt verengt.
- Nicht-obstruktive Form (HNCM)
- Restriktive Kardiomyopathie (RCM) restrictive cardiomyopathy
- Arrythmogene rechtsventrikuläre Kardiomyopathie (ARVCM) - Progredienter Ersatz des rechtsventrikulären Myokards durch Fettgewebe mit Fibrose. Familiäre Häufung. Klinik: Arrythmien, plötzlicher Herztod (PHT).
Sekundäre Kardiomyopathie
[Bearbeiten]Herzmuskelerkrankungen mit bekannter Ursache, aber nicht durch mechanische Überlastung, Myokarditis oder KHK verursacht.
Ät.:
- Alkohol
- Medikamente, z.B. Chemotherapeutika wie Anthrazykline (Doxorubicin, Daunorubicin).
- Toxine, z.B. toxinbedingte Fernwirkung bei Diphtherie
- Stoffwechselerkrankungen, z.B.
- Amyloidose
- Hämochromatose
- Glycogenosen
- Andere Speicherkrankheiten
- Schwangerschaft (postpartale Kardiomyopathie)
Kardiale Amyloidose
[Bearbeiten]Ät.:
- Generalisierte Amyloidose, z.B. bei Plasmozytom.
- Isolierte atriale Amyloidose - Altererscheinung.
Histo: Ablagerung von Amyloid (kongophiles grün-gelb doppelbrechendes Material).
 |
 |
Tumoren des Herzens
[Bearbeiten]Ep.: Selten.
Fibroelastom
[Bearbeiten]fibroelastoma
Lokalisation: Herzklappe.
Makro: Haarbüschelartiger weißlicher Tumor.
SF: Elastica-Färbungen zur Darstellung der elastischen Anteile.
 |
Rhabdomyom
[Bearbeiten]rhabdomyoma
Primärer Herztumor, selten, gehäuft bei Tuberöser Hirnsklerose.
Makro: Große, solide Tumormasse mit blasser Schnittfläche.
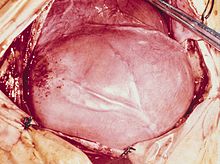 |
 |
 |
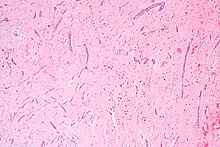
Atriales Myxom
[Bearbeiten]atrial myxoma
Häufigster primärer Herztumor, benigne.
Makro: Glatter bis gelatinöser, ballförmiger oder polypöser Tumor. Haftet an der Herzinnenwand des Atrium, seltener des Ventrikels oder an einer Klappe.
Mikro: Leeres, sehr zellarmes, myxoides Stroma mit eingestreuten kapillarrähnlichen Gefäßen.
Kompl.: Embolisation, Obstruktion.
SF.: CARNEY-Komplex: Multifokale und/oder rezidivierende Vorhofmyxome, Lentiginose, hormonelle Störungen.
Weblinks: OMIM: Carney-Komplex Typ 1, Typ 2.
 |
 |
 |
 |
 |
Metastasen
[Bearbeiten]metastases
Ep.: Metastasen am Herzen sind eher selten. Häufiger findet man sie beim malignen Melanom.
Makro: Blasse, weißliche (bei Melanommetastasen auch dunkle) Knoten.
 |
Herztransplantation
[Bearbeiten]Reperfusionsschaden
[Bearbeiten]Nekrosen ähnlich der ischämischen Herzerkrankung.
Abstoßungsreaktion
[Bearbeiten]- Humoral vermittelt: Endothelschwellung, interstitielles Ödem, endovaskuläre Ablagerung von Komplement, vermehrter Nachweis von Makrophagen (IHC: CD68) im Gefäßlumen.
- Zellulär vermittelt: Lymphozyteninfiltrate (vor allem CD4 +), Myozytolysen.
Chronische vaskuläre Rejektion
[Bearbeiten]Mikro: Konzentrische Intimaproliferation.
DD: KHK.
Buch-Navigation