Pathologie: Ovar
Buch-Navigation
Das Ovar
[Bearbeiten]Anatomie:
- Je 11 g, 1 x 2 x 4 cm groß
- Bei jungen Frauen glatte, grau-weiße Oberfläche, später Zerklüftung mit narbigen Einkerbungen
- Postmenopausal klein, fest, grau-weiß, gyriert
- Ggf. Druckatrophien z.B. bei Uterus myomatosus
Histologie:
- MÜLLER-Epithel: die äußerste Schicht und Ausgangspunkt der meisten Ovarialkarzinome
- Rinde: Bindegewebe mit spindeligen Stromazellen und Follikeln
- Mark
- Hilus und Mesovar
Physiologie:
- GnRH (Hypothalamus) -> Gonadotropine FSH/LH (Hypophyse) -> Sexualsteroide (Ovar)
 |
 |
Funktionelle Läsionen
[Bearbeiten]- Gelbkörper-Persistenz
- Follikelzyste
- Verwachsungen im Zervixbereich
- Endometritis bei Endometrioseherd
- STEIN-LEVENTHAL-Syndrom (PCO-Syndrom)
Entzündungen im Bereich des Ovars
[Bearbeiten]Oophoritis
[Bearbeiten]Entzündung des Ovars.
Isoliert sehr selten, meist im Rahmen einer Salpingitis, Appendicitis, Divertikulitis, Peritonitis oder Mumps (hämatogene Infektion). Isolierter Ovarialabszess gehäuft nach OP.
Akut oder chronisch
Spezifische Entzündungen: Tbc, Sarkoidose, Aktinomykose
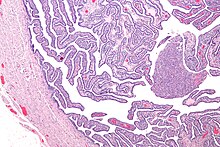
Akute Salpingitis
[Bearbeiten]Entzündung der Tube.
Ät.: Iatrogen, bakteriell (Gonokokken, Staphylokokken, Streptokokken)
Klinik: Ziehende Unterbauchschmerzen und Fieber
Kompl.: Adnexitis (Salpingo-Oophoritis), tumorös-entzündliche Prozesse, Tubenstriktur, Pyosalpinx, Hydrosalpinx, tuboovarielle Abszesse, später EUG.
 |
 |
 |
Granulomatöse Salpingitis
[Bearbeiten]Histo: Granulome, Riesenzellen.
 |
 |
 |
Akute Adnexitis
[Bearbeiten]Entzündung von Tube und Ovar.
Kompl.: Pyosalpinx, Tuboovarialabszess, Douglas-Abszess, Peritonitis.
Benigne nicht-neoplastische Zysten
[Bearbeiten]Ovarialzysten
[Bearbeiten]Ovarialzysten sind nicht-neoplastische Hohlräume aus Einstülpungen des Müller-Deckepithels, aus Follikeln oder heterotopem Epithel (Endometriose). Entsprechend unterscheidet man:
- Follikelzysten
- Keimepithelzysten
- Endometriose-Zysten (Schokoladenzysten)
Eigenschaften:
- > 1 cm mit keimepithelähnlicher Auskleidung
- Benigne oder maligne
- Serös, muzinös, endometroid
 |
Präovulatorische Follikelzyste
[Bearbeiten]Einzeln oder multipel, die ständige Östrogenproduktion führt zu anovulatorischen Zyklen, glandulär-zystische Endometriumhyperplasie.
Formen:
- Einfach ovariell
- Luteinzyste
- Theka-Lutein-Zyste
Postovulatorische Gelbkörperzyste
[Bearbeiten]Ät.: Komplexe endokrine Dysfunktion in der zweiten Zyklushälfte oder in der Schwangerschaft
Klinik: Zyklusunregelmäßigkeiten
Polyzystische Ovarien (PCO-Syndrom)
[Bearbeiten]Syn.: STEIN-LEVENTHAL-Syndrom
Beidseits polzystisch vergrößerte Ovarien mit mehr als sieben Follikelzysten bis maximal 1 cm Durchmesser und Bindegewebsproliferation.
Ät.: Hypophysenstörung mit gesteigerter Sekretion von Gonadotropinen (hohe LH-, niedrige FSH-Freisetzung) mit gesteigerter Steroidsynthese in den Thekazellen und vermehrter Androgenproduktion.
Pg.: LH erhöht -> Stimulation der Androgensynthese im Ovar -> Umwandlung der Androgene in Östrogene im Fettgewebe und (azyklische) Freisetzung -> Dies verstärkt wiederum die Störung der hypophysären LH und FSH-Sekretion (Circulus vitiosus). FSH vermindert: -> Verhinderung eines normalen Zyklus -> Amenorrhoe, Infertilität, -> Verstärkung der Hyperandrogenämie, -> Fibrose der Ovarkapsel -> FSH bindet noch schlechter (Circulus vitiosus). Hohe Androgenspiegel hemmen die Bildung des Sexhormonbindendes Globulins SHBG (Proteingebundene Hormone sind biologisch nicht aktiv) -> verstärkte Androgenwirkung -> Circulus vitiosus.
Klinik: Oligo-/Amenorrhoe, Unfruchtbarkeit, Hirsutismus, Adipositas
Weitere Folgen: Hyperandrogenämie -> Akne, Alopezie, Hirsutismus; Adipositas, Fett- und Glucosestoffwechselstörungen.
Mikro: Die Rinde ist fibrosiert, multiple bis 1cm große, perlschnurartig angeordnete Zysten, Corpora lutea und albicans fehlen.
Makro: Rinde verbreitert mit verfestigter Konsistenz.
Weblink: pco-syndrom.de
Inklusionszysten
[Bearbeiten]Invagination des MÜLLER-Epithels und Bildung damit ausgekleideter Hohlräume als Folge der ovulatorisch bedingten Ruptur.
Ep.: V.a. ältere Frauen, mit die häufigsten Zysten.
Makro: Kleine bis handballgroße Zysten, gefüllt mit Schleim oder seröser Flüssigkeit, evtl. Verkalkungen.
Histo: Kleine Zysten, ausgekleidet von einem einschichtigen flachen bis kubischen Epithel.
Klinik: Oft asymptomatisch.
Kompl.: Ruptur, Pseudomyxoma peritonei.
Paratubare Zysten
[Bearbeiten]Syn.: Hydatide.
Lok.: Fimbrien, Lig. latum.
Ursprung:
- Mesonephrisch (Epoophoron = Reste des WOLF-Gangs) - Histo: Wenig/keine Zilien, stärkere Muskulatur.
- Paramesonephrisch (MÜLLER-Gang) - Histo: Tubenähnliches zilientragendes Epithel, Falten.
- Mesothelial.
WALTHARD Zellnester
[Bearbeiten]Lok.: Serosa im Bereich von Tuben und Ovar.
Mikro: Kleine zystische Hohlräume. Transitionalzellähnliche epitheliale Auskleidung mit kaffeebohnenartig gekerbten Zellkernen.
Prg.: Benigne. Wird als Ausgangspunkt der BRENNER-Tumoren diskutiert.
 |
 |
Endosalpingiose
[Bearbeiten]Lok.: Serosanahe Wandschichten der inneren weiblichen Geschlechtsorgane und des Darmes.
Mikro: Zystische Strukturen ausgekleidet von einem blanden tubar-ähnlichen einschichtigen Epithel mit basal orientierten Zellkernen und Zilien. Keine desmoplastische Stromareaktion.
IHC: CK 7 +, CK 20 -, ER +, PR +.
DD:
- Peritonealkarzinose durch ein serös-papilläres Ovarialkarzinom!
- Endometriosis externa
 |
 |
 |
Endometriose
[Bearbeiten]Histo: Endometriumschleimhaut (Zylinderpithel und zytogenes Stroma) im Ovar
 |
Neoplasien des Ovars
[Bearbeiten]Systematik:
- Epitheliale Tumore (MÜLLER-Epithel) (65 - 75 %)
- Seröser Ovarial-Tumor
- Muzinöser "
- Endometroider "
- Klarzelliger "
- Urothelialer " (BRENNER-Tumor)
- Andere: MÜLLER-Misch-Tumor, KRUKENBERG-Tumor
- Keimstrang-Stroma-Tumoren (5 %)
- Keimstrang-Tumor (-> Follikel, Granulosazellen, Sertolizellen)
- Stroma-Tumor (-> Thekazellen, Fibroblasten, Hiluszellen)
- Keimzelltumoren
- Reifes Teratom
- Maligne Keimzelltumore (10 - 15 %)
- Unreifes Teratom
- Dysgerminom
- Dottersacktumore
Epitheliale Tumoren
[Bearbeiten]Ausgehend vom MÜLLER-Epithel (Anschluß an das Peritoneum -> Ausbreitung)
Ep.: 65 - 75 % der Ovarialtumoren
Ät.: Inclusionszysten, selten papilläre Läsionen
RF: BCRA-1, familiäre Belastung, Z.n. Mamma-, Endometrium- oder Zervixkarzinom, Nulliparae, kaukasischer Typ, Alter > 40, höherer sozioökonomischer Status.
Klinik: Symptomarm. Spätsymptom Bauchumfangzunahme (Aszites durch Peritonealkarzinose), daneben vaginale Blutung, Probleme beim Wasserlassen/Stuhlgang, Kreuzschmerzen, gastrointestinale Symptome (Dyspepsie, Übelkeit, Krämpfe, Diarrhoe), paraneoplastische Symptome: Acanthosis nigricans, Morbus Cushing, Hyperkalziämie, CA-125 in 75 % positiv
Wichtig: Zyste unklarer Dignität niemals punktieren oder laparoskopisch entfernen! Verschleppung von Tumorzellen möglich.
Metastasierung: Erst peritoneal, später lymphogen und hämatogen
Die epithelialen Tumore können separat nach Histologie und Malignität eingeteilt werden.
Histologische Typen:
- Seröser Ovarial-Tumor
- Muzinöser "
- Endometroider "
- Klarzelliger "
- Urothelialer " (BRENNER-Tumor)
- Andere: MÜLLER-Misch-Tumor, KRUKENBERG-Tumor
Dignität: Bis auf die zwei letztgenannten können sich die Neoplasien manifestieren als benigner Tumor, als Borderline-Tumor (Atypien, aber keine Invasion) oder maligner Tumor. Man erhält drei Schubladen:
- Zystadenom: Benigne, Zysten mit einreihigem Epithel.
- Borderline-Tumor: Nicht invasiv, Zysten mit proliferierendem Epithel und Dysplasien. Mitosen, Kernatypien.
- Zystadenokarzinom: Idem plus invasives Wachstum.
Seröse Ovarialtumoren
[Bearbeiten]Größte Gruppe der epithelialen Tumoren (45 %).
Seröses Zystadenom (= Seröses Kystom)
[Bearbeiten]Ep.: 5. - 6. Dekade
Makro: 1 - 30 cm, ein- oder mehrkammerige Zysten mit gelblicher Flüssigkeit, in 20 % bilateral. Glatte Auskleidung.
Mikro: Einschichtiges flaches bis hochprismatisches Epithel, z.T. Zilientragend.
Seröser Borderline-Tumor
[Bearbeiten]Syn.: Seröser Tumor mit geringem malignen Potential (LMP)
Lok.: Ovar. In 35 % der Fälle extragonadale und/oder nodale Absiedelungen, die in 88 % der Fälle kein invasives Verhalten zeigen und damit keinen echten Metastasen entsprechen, sondern als multizentrisches Geschehen gedeutet werden.
Mikro:
- Flache bis hochprismatische Epithelproliferation z.T. Vili-tragend, papilläre Epithelformationen, Mitosen, Polymorphie, keine Stromainvasion.
- Extragonadale Implantate: Flache bis hochprismatische Epithelproliferation z.T. Vili-tragend. Im Ggs. zur Salpingiose zeigt sich eine desmoplastische Stromareaktion.
 |
 |
 |
 |
 |
 |
Seröses Adenokarzinom
[Bearbeiten]Syn.: Serös-papilläres Zystadenokarzinom
Ep.: 6. Dekade, 50 % der Ovarialtumoren.
Makro: Oft bilateral, oft > 15 cm, unregelmäßige solide und zystische Anteile, fokal Nekrosen, Blutungen, äußere Oberfläche kantig verdickt.
Mikro: Serös, z.T. schleimbildend, papillär, evtl. Psammomkörperchen (konzentrisch geschichtete Verkalkungsfiguren), Stromainfiltration.
IHC: CK 7 +, CK 20 -, ER +, PR +, TTF -.
Grading:
- low grade
- high grade - WT1 +, PAX8 +, TP53 aberrant (stark positiv oder komplett negativ).
DD: Endometrioides Adenokarzinom
Met.: lymphogen, peritoneal.
Th.:
- Operation, Chemotherapie, Bevacizumab (Angiogenesehemmer).
- PARP-Inhibitor Olaparib: Beim Rezidiv eines Platin-sensiblen high grade serösen Karzinoms und Nachweis einer BRCA-Mutation (Keimbahn oder Tumor).
 |
 |
 |
 |
 |
 |
Muzinöse Ovarialtumoren
[Bearbeiten]Muzinöses Zystadenom
[Bearbeiten]Ep.: 3. - 4. Dekade
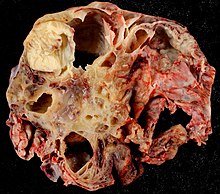
Makro: In 95 % unilateral, bis 50 cm, bis 500 g. Multiple, mehrkammerige, dickwandige Zysten mit gelblich-gallertiger Substanz und glatter Oberfläche.
Mikro: Papilläre, muzinöse Epithelproliferate mit intestinaler Differenzierung, Schleimbildung und Becherzellen, ähnlich den endozervikalen oder gastrointestinalen Drüsenkomplexen.
Kompl.: Pseudomyxoma peritonei - Peritoneale Absiedlungen mit zunehmender Schleimsekretion v.a. bei Ruptur -> Gallertbauch. Maligne Entartung.
 |
 |
Muzinöses Borderline-Karzinom
[Bearbeiten]Histologisch 2 Typen:
- Intestinal: -> Peritonealimplantate, die zähen Schleim bilden (Pseudomyxoma peritonei)
- Endozervikal: -> kleinere Implantate
 |
 |
Makro: Zystenwand nicht mehr glatt, Peritonealimplantate, Pseudomyxoma peritonei.
Muzinöses Zystadenokarzinom
[Bearbeiten]Invasives Wachstum.
 |
Endometroide Ovarialtumoren
[Bearbeiten]Endometroides Zystadenom
[Bearbeiten]Syn.: „Schokoladenzyste“ (gl. Syn. auch für Endometriose-Zysten)
Makro: Multizystischer Tumor mit schwammartiger Konsistenz.
Mikro: Endometroides, dicht stehendes Epithel.
Endometroides Borderline-Karzinom
[Bearbeiten]Endometroides Zystadenokarzinom
[Bearbeiten]Ep.: 5. Dekade, 20 % der Ovarialtumoren, mit Endometriose und Korpuskarzinom assoziiert, > 50 % °I
Mikro: Drüsiges, mehrreihiges Epithel. Unter Östrogeneinfluss squamöse Differenzierung. Invasives Wachstum.
Makro: 30 - 50 % bilateral, 2 bis 35 cm.
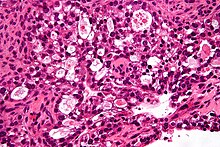
Klarzelliges Ovarialkarzinom
[Bearbeiten]Makro: Meist unilateral, bis 30 cm, grau-weiße Schnittfläche.
Mikro: Helles Zytoplasma (Lipide und Glykogen), hyaline Globuli.
 |
 |
 |
BRENNER-Tumor
[Bearbeiten]Ursprung: Möglicherweise sind WALTHARD-Zellnester der Ausgangspunkt.
Histo: Urotheliale Differenzierung, nuclear grooves. Fibröses Stroma.
DD.: Urothelkarzinom.
Prg.: Meist benigne.
 |
 |
 |
Transitionalzellkarzinom
[Bearbeiten] |
 |
 |
MÜLLER-Mischtumoren
[Bearbeiten]Hoch maligner Kombinationstumor aus Karzinom und Sarkom -> Karzinosarkom.
Ep.: Fast nur bei älteren Frauen
- Homolog: Undifferenzierte mesenchymale Komponente
- Heterolog: Differenzierte mesenchymale Komponente (Osteosarkom, Chondrom, Lipom oder Rhabdomyom)
Prg.: Sehr ungünstig.
Metastasen
[Bearbeiten]10 % aller Karzinome im Ovar
KRUKENBERG-Tumor
[Bearbeiten]Siegelringkarzinom aus dem GIT, seltener der Mamma, das sich als Ovarialmetastase manifestiert.
Ep.: V.a. junge Frauen
Makro: Weiße, homogene Schnittfläche, angedeutet wirbelig. Vermehrung des Bindegewebsstromas.
Mikro: Schleimbildende Siegelringzellen
Prg.: Ungünstig
 |
Keimstrang-Stroma-Tumoren
[Bearbeiten]Systematik:
- Keimstrang: Follikel, Granulosazellen, Sertolizellen
- Stroma: Thekazellen, Fibroblasten, Hiluszellen
Eigenschaften: Meist benigne, eher selten, epitheliale und mesenchymale Komponente allein oder kombiniert. Wenn Östrogenproduktion, dann erhöhtes Risiko für Endometriumhyperplasie (Endometriumkarzinom).
Granulosazell-Tumor
[Bearbeiten]Ep.: 60 % in der Menopause, 90 % unilateral, 70 % östrogenproduzierend.
Makro: Solide, glatte, gelbliche Schnittfläche, evtl. mit Zysten, Einblutungen, Nekrosen. Feste Konsistenz.
Mikro: Uniforme, oval-spindelige, monomorphe Granulosazellen, dicht gelagert. Angedeutet follikuläre Strukturen gefüllt mit eosinophilem Material: CALL-EXNER-Körperchen. Typische ovale „Kaffeebohnen-Kerne“ mit Kernfurchen.
Klinik: Je nach Alter Zyklusstörungen, postmenopausale Blutung bei glandulär-zystischer Hyperplasie des Uterus, Pubertas praecox, Unterbauchschmerzen.
Verhalten: Meist benigne, aber potentiell maligne. Mit Korpuskarzinom assoziiert.
 |
 |
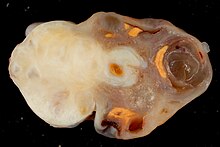
Fibrom
[Bearbeiten]Ep.: 40-50 Lj.
RF: Gehäuft bei GORLIN-GOLTZ-Syndrom (Basalzellnävus-Syndrom), vgl. Kap. Nervensystem und Haut.
Makro: Meist unilateral, ca. 6 cm, weiße und derbe Schnittfläche.
Mikro: Zellreich, evtl. regressive Veränderungen.
Verhalten: Benigne.
Klinik: Keine Hormonbildung, assoziiert mit dem MEIGS-Syndrom: Kombination aus Aszites, Pleuraerguß, und Ovarialfibrom.
 |
 |
 |
Thekome
[Bearbeiten]Ep.: 85 % postmenopausal
Makro: Unilateral, gelbe Schnittfläche.
Östrogenproduzierend, oft benigne.
 |
 |
Sklerosierende Stromatumoren
[Bearbeiten]Ep.: > 80 % jünger als 30 Jahre
Eigenschaften: Unilateral, benigne, selten hormonaktiv.
Makro: Grauweiße Schnittfläche
Keimzell-Tumoren
[Bearbeiten]Reifes Teratom (adult)
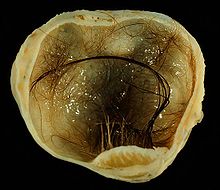
[Bearbeiten]Syn.: Dermoidzyste
Ep.: V.a. < 20 Lj.
Dignität: Benigne bzgl. Ausreifung, jedoch in 10 - 20 % fokale Malignität.
Patho: Gewebe aller drei Keimblätter können vertreten sein, 5-30 cm, unilateral, derbe Kapsel, Oberfläche glatt und glänzend, in 10 - 20 % fokale Malignität.
SF:
- Monophasische Teratome = nur bestimmter Gewebtyp, Bsp.:
- Dermoidzyste: Haut und -anhangsgebilde
- Struma ovarii: Schilddrüsengewebe (-> auch Schilddrüsentumoren möglich!)
|
|
Maligne Keimzelltumoren
[Bearbeiten]Unreifes Teratom
[Bearbeiten]Ep.: V.a. Kinder, Jugendliche
Dignität: Maligne
Makro: Tumor solide oder mikrozystisch, meist > 15 cm.
Dysgerminom
[Bearbeiten]Entspricht dem Seminom am Hoden oder dem Germinom des ZNS
Ep.: Häufigste maligne Form, 2. - 3. Dekade
Mikro: Undifferenziert
Makro: 90 % unilateral, 15 cm, solide, uniform, gelb-weiß, Nekrosen, Zysten.
Verhalten: Frühe Metastasierung in die regionären Lymphknoten, strahlenempfindlich.
Dottersacktumor
[Bearbeiten]Häufigster maligner Keimzelltumor im Kindesalter.
Mikro: Solide, retikuläre, glanduläre, intestinale Formen. Schiller-Duval-Körperchen (glomeruloide Strukturen).
Andere
[Bearbeiten]Selten:
- Embryonales Karzinom
- Chorionkarzinom
Buch-Navigation