Pathologie: Gelenke
Buch-Navigation
Typische Verteilungsmuster von Gelenkbeschwerden
[Bearbeiten]- Chronische Polyarthrose
- HEBERDEN-Arthrose - Fingerendgelenke
- BOUCHARD-Arthrose - Fingermittelgelenke
- Rhizarthrose - Daumensattelgelenk
- Chronische Polyarthritis - Fingergrundgelenke, symmetrisch. Bei älteren Patienten auch Oligoarthritis der großen Gelenke.
- Psoriasis-Arthritis - Strahlartiger Befall, z.B. ein Finger
- Morbus BECHTEREW - Achsennah: Kleine Wirbelsäulengelenke, Ileosakralgelenke
- Lupus erythematodes - Symmetrisch
- Arthrosis deformans - Mechanisch beanspruchte Gelenke (Hüfte, Knie, Finger, Schulter)
- Monarthritis - Infektiös, Borreliose, reaktiv (z.B. Coxitis fugax), Gicht, Chondrokalzinose.
Synovialitis
[Bearbeiten]Entzündung der Gelenkhaut i.R. verschiedener Gelenkserkrankungen (z.B. reaktiv, posttraumatisch, bei Osteoarthrose, bei Psoriasisarthritis, bei rheumatischer Arthritis).
Grading nach Krenn et al (2005):
- Dickenzunahme der synovialen Deckzellschicht (0 - 3 Punkte)
- Aktivierung des synovialen Stromas (Zunahme der Zelldichte, Auftreten multinukleärer Riesenzellen) (0 - 3 Punkte)
- Lymphozytäre Infiltration (0 - 3 Punkte)
Das Grading korreliert mit der Ätiologie, so kann ein Score von 4 und höher z.B. auf eine rheumatische Arthritis hinweisen.
SF:
- Abriebinduzierte Synovialitis - siehe unter Prothesenlockerung
- Detritussynovialitis - kleine Knochenfragmente bei Arthrosis deformans
Literatur:
- Krenn V et al. “Synovialitis-Score: Histopathologisches Graduierungsschema rheumatischer und nicht-rheumatischer Synovialitiden”. Z Rheumatol., 64(5):334-42, Jun 2005. DOI:10.1007/s00393-005-0704-x. PMID 15965818
Gelenkerguss
[Bearbeiten]- Serös - Ät.: Trauma, mechanische Irritation
- Hämorrhagisch (Hämarthros) - Ät.: Trauma, hämorrhagische Diathese
- Eitrig (Gelenkempyem) - Ät.: Bakteriell (Staphylokokken, Gonokokken u.a.)
Infektiöse Arthritis
[Bearbeiten]Floride eitrige Arthritis
[Bearbeiten]RF: Immunsuppression (konsumierende Erkrankungen, Steroidtherapie, Z.n. Transplantation), Gelenkerkrankungen, Fremdmaterial (Prothese), Trauma (offene Fraktur).
Infektionsweg:
- hämatogen
- nach Eingriff (Gelenkpunktion, Prothese)
Histo:
- Fibrinexsudation
- Mind. 5 Neutrophile in mind. 5 HPF (nicht im Bereich von Fibrinexsudaten, Nekrosen)
- Bei hoher Keimzahl evtl. Bakterien (Gram)
Klinik:
- akut („septisches Knie“ - Notfall!): Rötung, Überwärmung, (trüber bis eitriger) Erguss, Schmerzen.
- subakut: evtl. subklinisch
Therapie:
- Antibiose (systemisch, ggf. intraartikulär)
- Prothesenentfernung, neue Prothese erst nach vollständiger Sanierung.
Kompl.: Septischer Schock.
Granulomatöse Arthritis
[Bearbeiten]Ät.: Tbc (ZN), Pilze (PAS, GMS)
Lyme-Arthritis
[Bearbeiten]Ät.: Borrelia burgdorferi
Arthrosis deformans
[Bearbeiten]Chronische degenerative Erkrankung der Gelenke.
Syn.: Arthrose, Arthritis deformans, Arthropathia deformans, Osteoarthrosis deformans
Ät.: Mechanische Alteration, Beinverkürzung, Übergewicht, Hüftdysplasie, Z.n. Epiphysiolysis capitis femoris, Trauma, Infekte, kristalline Ablagerungen (Gicht, Chondrokalzinose).
Lok.: Hüfte, Kniegelenk, Finger, Schultergelenk.
Pathogenese: Synthesestörung der organischen Matrix (Proteoglykane, Kollagen) des Gelenkknorpels -> geringere Permeabilität -> Unterversorgung und Absterben der Chondrozyten -> Knorpeldegeneration
Grading nach OUTERBRIDGE:
- 0: unauffälliger Knorpel
- 1: Knorpel mit Erweichung und Schwellung
- 2: Fragmentierung und Fissuren auf einem Areal bis max. 1,5 cm Durchmesser.
- 3: Fragmentierung und Fissuren auf einem Areal größer als 1,5 cm Durchmesser.
- 4: Freiliegender Knochen.
Stadien:
- I: Präarthrose - Gelenkinkongruenz, keine Beschwerden
- II: Latente Arthrose - Arthrose klinisch oder röntgenologisch nachweisbar
- III: Aktivierte Arthrose - Beschwerden durch Kapselentzündung bei Einwirkung weiterer Faktoren (Übergewicht, Sport, Stoffwechselstörungen)
- IV: Manifester Gelenkschaden
Makro: Regenerate, Knochenglatze (fehlender Knorpel), Knochendefekte, Deckplatteneinbrüche, Geröllzysten, Exophyten (Knorpel-Knochen-Regenerate an den weniger belasteten Stellen der Gelenkfläche), Gelenkversteifung (Ankylose).
Histo:
- Abnahme der Knorpeldicke
- Knorpelfissuren
- Fibrilläre Degeneration -> Asbestfasern (Proteoglykanverlust, demaskierte Kollagenfasern)
- Chondrozyten-Clustering (Pseudoregenerate, reaktive Vermehrung von Knorpelzellen)
- Verdopplung der Tidemark
- Fibrin (Exsudat, sekundäre entzündliche Veränderungen).
Röntgen (Stadium IV): Subchondrale Sklerosierung, Geröllzysten, Knochenerosion, Osteophyten, Gelenkspaltverschmälerung.
Labor: CRP negativ, RF negativ
Therapie:
- Physiotherapie
- medikamentös: NSAR
- chirurgisch: Arthroskopie, Umstellungsosteotomie, Gelenkersatz
 |
 |
 |
 |
 |
Literatur:
- OUTERBRIDGE RE. “The etiology of chondromalacia patellae”. J Bone Joint Surg Br, 43-B:752–7, November 1961. PMID 14038135.
Arthritis
[Bearbeiten]Entzündliche Gelenkerkrankung
Ät.: Autoimmunologisch, parainfektiös, infektiös
Rheumatische Erkrankungen
[Bearbeiten]Entzündliche immunpathologische Gelenkerkrankungen
Rheuma von griech. Fluß, wegen des fließenden Schmerzcharakters
Akutes rheumatisches Fieber
[Bearbeiten]Ep.: Hauptsächlich Kinder und Jugendliche, hauptsächlich in Entwicklungsländern
Ät.: Infektallergische Immunkomplex-Synovialitis. Auftreten 2-3 Wochen nach Infekt mit β-hämolysierenden A-Streptokokken wie Streptococcus pyogenes (Angina tonsillaris, Scharlach).
Pg.: Kreuzreaktivität (-> molekulares Mimikry) zwischen bakteriellem M-Protein und sarkolemmalen Antigenen (Tropomysin, Myosin) -> autoimmunologische Reaktionen, zirkulierende Immunkomplexe.
Klinik: Befall großer Gelenke, meist monoartikulär, evtl. alternierend. Kleine millimetergroße Granulome. Allgemeinsymptome, hohes Fieber, Labor: Leukozytose, BSG-Beschleunigung, hohes CRP, Anstieg des Antistreptolysin-Titers (ASL).
Weitere Manifestationen: Immunkomplex-Glomerulonephritis, rheumatische Karditis, Erythema marginatum, Chorea minor SYDENHAM.
Prg.: Keine Spätschäden am Gelenk, aber Klappenfehler.
Chronische Polyarthritis (CP)
[Bearbeiten]Chronische autoimmunologisch-entzündliche Systemerkrankung mit schubweisem Verlauf
Syn.: Rheumatoide Arthritis (RA)
Ep.: Frauen 4 - 5 mal häufiger betroffen, Beginn im mittleren Lebensalter
Ät.: Primär chronischer autoimmunologischer Prozess, assoziiert mit HLA-DR4
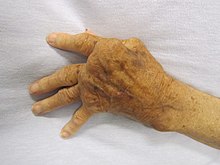
Makro: Schwellung, Verkrümmung, Versteifung v.a. kleiner peripherer Gelenke wie CMC-, MCP- und PIP-Gelenke. Bindegewebige, dann knöcherne Überbrückung des Gelenkspaltes (Ankylose), Ulnardeviation, Schwanenhals- und Knopflochdeformitäten.
Histo: Destruktion vom Gelenk (Pannus) und vom Knochen (subchondral) her, Pannus:
- Synovialitis, Verdickung der Synovia, proliferierende Synovialiszotten
- Bursitis, Tendovaginitis
- Typisch ist die starke lymphozytäre Infiltration ggf. mit Ausbildung von Lymphfollikeln
- Bindegewebsvermehrung, Gefäßproliferation, Fibrose, Wucherung
- Destruktion von Gelenk und Knochen
Weitere Manifestationen: Baker-Zyste, Karpaltunnel-Syndrom (CTS), subkutane Rheumaknoten.
- Rheumaknoten Makro: Knötchen an mechanisch belasteten Stellen (Unterarm, Hinterkopf)
- Rheumaknoten Histo: Fibrinoide Nekrose, pallisadenartiger Randsaum aus Epitheloidzellen/Histiozyten, keine mehrkernigen Riesenzellen.
Klinik: Morgensteifigkeit kleiner peripherer Gelenke, mindestens 3 versch. Gelenke an Hand und Fuß betroffen, Rheumafaktoren im Blut.
Verlauf: chronisch, schubweise.
SF:
- FELTY-Syndrom - Schwere Verlaufsform im Erwachsenenalter mit Hepatosplenomegalie, Lymphknotenschwellung, Granulozytopenie, Infektneigung.
- Juvenile idiopathische Arthritis - Verschiedene Unterformen, Kindes- und Jugendalter, Mono- oder Polyarthritis, evtl. Beteiligung innerer Organe (z.B. Perikarditis)
- Morbus STILL (Systemische juvenile Arthritis) - Fieberschübe, Polyarthritis, fleckiges Exanthem, Polyserositis, Hepatosplenomegalie, evtl. Lymphknotenschwellung, Anämie, Leukozytose.
- CAPLAN-Syndrom - Rheumatische Symptome bei vorbestehender Silikose (Quarzstaublunge).
 |
 |
 |
 |
 |
Morbus BECHTEREW
[Bearbeiten]Syn.: Ankylosierende Spondylarthritis
Erkrankung des rheumatischen Formenkreises mit vorwiegendem Befall der achsennahen Gelenke. Gehört zu den seronegativen (d.h. Rheumfaktor-negativen) Spondylathritiden.
Ep.: Männer im mittleren Alter.
Ät.: Autoaggressiv, assoziiert mit HLA-B27 (90 %). Assoziiert mit Morbus CROHN und Psoriasis (arthropathica).
Lok.: Befall v.a. der achsennahen Gelenke (Ileosakralgelenke, kleine Wirbelsäulengelenke), Enthesopathie z.B. der Achilles-Sehne, akute anteriore Uveitis (Iridozyklitis).
Klinik: Sacroileitis, Entzündung der kleinen Wirbelgelenke mit Bildung von Syndesmophyten, die benachbarte Wirbel überbrücken und zur Versteifung der Wirbelsäule (Rö: klassisch Bambusstab-Wirbelsäule) mit fixierter Brusthyperkyphose führen. Auch Schulter- und Hüftgelenke können betroffen sein. Nächtliche und morgendliche Rückenschmerzen mit Besserung im Tagesverlauf und bei Bewegung, pathologischer Flèche (Abstand Hinterkopf-Wand), eingeschränktes OTT- und SCHOBER-Maß (Beweglichkeit der Wirbelsäule), positives MENELL-Zeichen (ISG-Provokationstest), negatives LASÉGUE-Zeichen. Fersenschmerzen. Laborchemisch BSG-Beschleunigung und CRP-Erhöhung.
DD.: Psoriasis arthropathica, Spondylarthropathie, andere Ursachen von Rückenschmerzen (Spondylitis, Spondylodiszitis, Endokarditis).
Kristallarthropathien
[Bearbeiten]Gicht
[Bearbeiten]Siehe auch Kapitel Stoffwechselkrankheiten.
Ät.: Renale Harnsäureausscheidungsstörungen, Harnsäureüberproduktion (Tumorlyse-Syndrom, Hämolyse).
RF: Erbliche Disposition, Alkohol, purinreiche Kost, Übergewicht.
Pg.: Harnsäurespiegel über dem Löslichkeitsprodukt -> Ausfällung von Natriumurat -> Entzündungsreaktion.
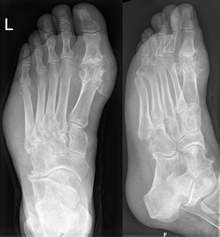
Makro: Weißliches bröckeliges Material, Gelenkdestruktion.
Histo:
- Im formalinfixierten Präparat herdförmige Ablagerungen von amorphem eosinophilen Material mit umgebender Fremdkörperreaktion (Fremdkörpergranulom mit Histiozyten und Fremdkörper-Riesenzellen, sowie Neutrophile und Lymphozyten).
- Im nativen Material in der Polarisation (Doppelbrechung) bunte nadelförmige Kristalle.
Zytologie: Neutrophile Granulozyten, im polarisierten Licht nadelförmige Kristalle.
Klinik: Gichttophus/-i (Ohr, Großzehengrundgelenk = Podagra), Entzündungszeichen, Gelenkdestruktion.
Therapie: Purinarme Ernährung, Allopurinol.
 |
 |
 |
 |
 |
Chondrokalzinose
[Bearbeiten]Syn.: Kalkgicht, Pseudogicht
a) Kalziumhydroxilapatit-Chondrokalzinose
Ep.: Mittleres Alter
Ät.: Mechanische Beanspruchung, Mikrotraumen, Degeneration (Sekretärin, Arbeiter)
Lok.: An großen Gelenken, dabei ist eher das Weichgewebe als das Gelenk selbst betroffen, z.B. die Rotatorenmanschette (Tendinosus calcarea).
Mikro: Nicht polarisierend, konzentrische Kalkablagerungen, Entzündung, Histiozyten, Makrophagen.
Evtl. Einbruch ins Gelenk und Resorption
b) Kalziumpyrophosphat(dihydrat)-Chondrokalzinose
calcium pyrophosphate dihydrate deposition disease (CPPD)
Ep.: Männer > Frauen
Lok.: Oberfläche des Gelenkknorpels, z.B. an den Menisken
Ät.: Stoffwechselstörungen (Diabetes mellitus, M. Wilson, Hämochromatose), chronisch-traumatisch
Histo: Basophile doppelbrechende Ablagerungen. Im Ggs. zu Harnsäurekristallen auch am formalinfixierten Material nachweisbar.
Zyto: Doppelbrechende rhomboide Kristallen.
 |
 |
 |
Pigmentierte villonoduläre Synovialitis (PVNS)
[Bearbeiten]Ät.: Unbekannt
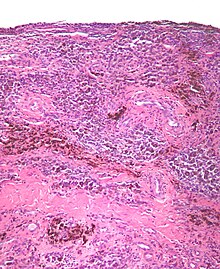
Makro: Rostbraune Eisenablagerungen, proliferativ, primär nicht neoplastisch, oft lokalisiert, ein Gelenkbereich, Gelenkdestruktion.
Mikro: Hämosiderinablagerungen (braunes Pigment in der H&E, selektive Darstellung mit der Berliner Blau-Färbung), Schaumzellen, mesenchymales Bindegewebsstroma mit eingelagerten mehrkernigen Riesenzellen.
DD:
- Riesenzelltumor der Sehnenscheide - Unterscheidet sich von der PVNS wahrscheinlich nur in der Lokalisation und der daraus resultierenden Ausbreitungswege.
- Blutergelenk (früher) - disseminiert.
 |
 |
Blutergelenk
[Bearbeiten]Ät.: Rezidivierende Gelenkblutungen (Hämarthros) bei Hämophilie (früher häufig)
Path.: Rez. Blutung -> Reaktive Arthritis und Organisation (Granulationsgewebe, Kapillareinsprossung) -> Schwere Gelenkdestruktion
Makro: Disseminiert, multipler Gelenkbefall
Prothesenlockerung
[Bearbeiten]Ät.: Infektionen, Instabilität/Fehlbelastung, Abriebprodukte.
Pg.: Periprothetische Osteolysen.
Ätiopathogenetisch-morphologische Differenzierung der Prothesenlockerung anhand der Beschaffenheit der gebildeten periprothetischen Membran (festhaftetendes neugebildetes Bindegewebe zwischen Prothese/Zement und umgebendem Knochen):
| Typ | Ätiologie | Pathogenese | Morphologie | Bevorzugtes Auftreten | Anteil | |
|---|---|---|---|---|---|---|
| I | Abrieb-induzierter Typ | Von der Prothese abgelöstes Fremdmaterial (Polyethylen (PE), Keramik, Metall, Knochenzement | Makro- phagen- stimulation, chronisch-resorptive Entzündung bzw. Fremdkörperreaktion | Makrophagen, mehrkernige Riesenzellen vom Fremdkörpertyp. Nachweis von teilweise auch doppelbrechendem Abriebmaterial mit materialtypischer Struktur. | spät (Im Mittel nach 12 Jahren) | 51 % |
| II | Infektiöser Typ | Bakterien (primäre Kontamination, sekundäre hämatogene Besiedelung). Häufige Vertreter: Staphylococcus epidermidis, S. aureus, Propionibacterium acnes, Enterococcus faecalis u.a. | Entzündung |
|
früh (Im Mittel nach 2 bis 3 Jahren) | 20 % |
| III | Mischtyp (abriebinduziert und infektiös) | s.o. | s.o. | Kombination aus I und II | eher früh (Im Mittel nach 4 Jahren) | 5 % |
| IV | Indifferenz- typ | Vermutet wird eine initiale Instabilität | Fehlbelastung, Mikrotraumatisierung, Ossäre Mikronekrosen. | Blandes Narbengewebe (viel Bindegewebe, nur vereinzelt Entzündungszellen, kaum Abriebmaterial) | eher später (Im Mittel nach 5 bis 6 Jahren) | 18 % |
Histo:
- Zeichen der Synovialitis.
- Infektion: > 5 neutrophile Granulozyten pro HPF in mehreren HPF sprechen für eine Infektion.
- Fremdmaterial:
- Metallabrieb - Staubartiges schwärzliches doppelbrechendes Material, leicht zu übersehen, Akkumulation innerhalb von Histiozyten.
- UHMWPE (Ultra-high-molecular-weight polyethylene) - Größere transparente doppelbrechende wellige Partikel mit angelagerten mehrkernigen Fremdkörperriesenzellen.
- Knochenzement - Polypoid/knotig konfigurierte optisch leere Räume (Zement) mit spärlichen Resten granulären Materials (Strahlendichtes Material für Röntgenaufnahmen) und ngelagerten mehrkernigen Fremdkörperriesenzellen.
Quellen:
- Morawietz L et al. “Vorschlag für eine Konsensus-Klassifikation der periprothetischen Membran gelockerter Hüft- und Knieendoprothesen [Proposal for the classification of the periprosthetic membrane from loosened hip and knee endoprostheses]”. Pathologe, 25(5):375-84, Sep 2004. DOI:10.1007/s00292-004-0710-9. PMID 15257415
Buch-Navigation
